To je zadnja stopnja, ki lahko privede do vnetnih procesov v pulpi in izgube zoba. Če se globoki karies zdravi pravočasno, se je mogoče izogniti številnim zapletom. Ta stopnja negativno vpliva na stanje ustne votline, prebavila in splošno stanje bolnika. To obliko bolezni je mogoče diagnosticirati neodvisno s pregledom zob doma. Tudi ta zaplet kariesa je mogoče zamenjati z drugimi patološkimi procesi.
Kako se zdravijo v zobozdravstvu?
Globok karies je zaplet po srednjem kariesu. Zdravljenje lahko izvedemo v enem ali dveh obiskih. Zobozdravnik najprej pregleda ustno votlino in šele nato postavi diagnozo te nepravilnosti, ki pogosto vodi do vnetja pulpe.
Prvi obisk pri zdravniku je odstranitev prizadetih območij in položaj zdravila. Nato se zob zapre z začasno zalivko, ki spominja na plombo.
Ta tehnika pripravi zob za zdravljenje in plombiranje. Po takem posegu lahko pacientov zob začne boleti, saj je to posledica reakcije poškodovanih območij na poseg. Ob drugem obisku zobozdravnik zamenja začasno zalivko s pravo.
Obdobja
Zdravljenje globokega kariesa vključuje naslednje obvezne korake:
- Anestezija. je obvezni postopek, ki pacienta razbremeni nelagodja med terapijo. Za to se uporabljajo zdravila.
- Odstranitev vseh sprememb na zobnem tkivu. To pomeni, da se poškodovani dentin odstrani iz votline, pozornost pa se posveti poškodovani sklenini.
- Uporaba terapevtske blazinice. Lahko prepreči razvoj pulpitisa.
- Uporaba izolacijske blazinice - drži terapevtsko blazinico in jo izolira od polnilnega materiala.
- Polaganje polnila. Da bo nadev obstojen dolgo časa Treba je dati prednost ne le visokokakovostnemu materialu, temveč tudi kvalificiranemu strokovnjaku.
Pri zdravljenju kariesa se včasih odstrani korenina, vendar le to napredovali primeri. Profesionalna terapija vam bo zagotovila dolga leta brez kariesa.
Sodobne metode
Razvoj ne miruje, kar velja tudi za zobozdravstvo. Zdravniki nenehno poskušajo najti nove metode zdravljenja kariesa, ki bodo bolj učinkovite in manj boleče. Kar se tiče globokega kariesa, ga vedno spremlja hudo uničenje, ki zahteva dolgotrajno zdravljenje votline in posebne režime priprava.
Sodobne metode zdravljenja vključujejo:
- Pri delu s svedrom se upošteva anatomija zoba.
- Variabilno delovanje z različnimi konicami, kar zmanjša nevarnost odpiranja pulpne komore.
- Za prepoznavanje karioznega tkiva v votlini se uporabljajo sodobni detektorji in indikatorji.
- Za preprečitev pregrevanja površine zob se uporablja zračno-vodno hlajenje.
- Uporabljajo se terapevtske blazinice na osnovi kalcijevega hidroksida.
- Uporaba izolacijskih tesnil.
- Več obiskov, kar je bolj učinkovito.

Droge
Pri zdravljenju kariesa in drugih vnetnih procesov v ustni votlini se uporabljajo zdravila, ki povzročajo ta postopek bolj učinkovit. V večini primerov se uporabljajo izdelki na osnovi kalcijevega hidroksida. Nanesejo se na dno kariozne votline in delujejo protivnetno in protimikrobno. Spodbuja nastanek nadomestnega dentina.
Običajno zobozdravniki uporabljajo naslednja zdravila: Calmecin, Dycal, Calcipulpe, Life, Calcimol, Reocap.
Zapleti
Če ne začnete pravočasno zdraviti globok karies, lahko pride do zapletov, ki lahko negativno vplivajo na stanje ustne votline in bolnikovo dobro počutje. Da bi se izognili tej situaciji, je treba vsakih šest mesecev opraviti preglede. preventivni pregled, pomaga pri diagnosticiranju kariesa v začetni fazi.
Do kakšnih zapletov vodi? ta obrazec karies:
- pulpitis. Če se zdravljenje ne začne pravočasno, karies doseže pulpo in pride do vnetja. Nastane zaradi prodiranja patogenih mikroorganizmov skozi dentin v zobno votlino. Lahko povzroči otekanje, kar povzroči stiskanje živca in hudo bolečino. Boleči napadi so stalni in se razširijo na celotno čeljust. Ta zaplet Je tudi kronične narave, kar ima svoje značilnosti prepoznavanja. Pulpitis lahko zdravimo na dva načina - konzervativno in kirurško. Med terapijo je treba posvetiti pozornost antiseptikom in antibiotikom.
- Parodontoza. Je posledica nepravilno zdravljenega pulpitisa in periodontitisa. Tudi drugi dejavniki lahko prispevajo k razvoju tega vnetja. Prvi znaki parodontoze: slab zadah, krvavenje dlesni, reakcija zob na hladno in toplo. Parodontoza se pojavi v akutni in kronični obliki. Če se zdravljenje ne začne pravočasno, se razvije parodontoza kronična oblika. Pri prvem opozorilni znaki Priporočljivo je poiskati nasvet pri specialistu.
- granulom. Priznan tekaško formo parodontoza. Zanj so značilne gnojne tvorbe v bližini korena zoba. Rada se močno stopnjuje. Takšen tumor je mogoče diagnosticirati le z rentgenskimi žarki. Če granuloma ne zdravimo, lahko pride do resnih posledic na živčnem in kardiovaskularnem sistemu. Zanemarjen granulom vodi do zobne ciste, flegmone ali žolčnika.
Da ne bi morali trpeti zaradi bolečin, je treba izvajati preventivni ukrepi in skrbno spremljajte ustno higieno.
Vsebina:
Seks igra pomembno vlogo v odnosih med moškimi in ženskami pomembno vlogo. Tej prijetni dejavnosti se ne predajajo le zaljubljenci. Pogosto se zaradi nekajminutne blaženosti ljudje, ki se še včeraj niso poznali, znajdejo v isti postelji. Mnogi od njih v navalu strasti sploh ne razmišljajo o varnostnih ukrepih in pozabljajo, do kakšnih posledic lahko privede priložnostno razmerje.
Zaradi nepremišljene noči, preživete skupaj, se lahko v življenju zaljubljencev pojavijo velike zdravstvene težave - spolne bolezni (spolno prenosljive bolezni). Za spolno prenosljive bolezni sta dovzetna oba spola, najpogosteje pa se z njimi okužijo ženske. Katere bolezni imenujemo spolno prenosljive bolezni, kakšna je njihova nevarnost, kakšni so simptomi pri ženskah in kako se znebiti teh ran?
Zahrbtnost spolno prenosljivih okužb
Med najnevarnejše spolno prenosljive bolezni sodijo gonoreja (ali klap), trihomonijaza, urogenitalna klamidija, sifilis, kandidiaza ali soor in genitalni herpes.
Nekoč teh bolezni ni bilo mogoče pozdraviti in so ljudi, ki so jih prizadele, jedle od znotraj. V 2. polovici 20. stol. Pojavila so se čudežna zdravila, s pomočjo katerih se lahko bolniki popolnoma znebijo ranic, ki so jih prizadele zaradi spolnih odnosov.
Kakšne so nevarnosti spolno prenosljivih bolezni pri ženskah? Najprej so zadeli nekaj zelo pomembnega za žensko telo genitourinarni sistem. SPO so zahrbtne v tem, da okuženi ne izve takoj za nesrečo, ki ga je doletela, saj imajo te bolezni dolgo inkubacijsko dobo in šele nato se pojavijo znaki okužbe, kar je značilno za akutna oblika potek bolezni. Vendar pa so simptomi, ki se pojavijo po inkubacijski dobi, pogosto komaj opazni - to pomeni, da se lahko okužbe pojavijo v izbrisani obliki. Posledica tega je, da ženska sploh ne sumi, da ima bolezen in lahko med novim spolnim stikom okuži druge partnerje.
Druga nevarnost spolno prenosljivih bolezni je njihova sposobnost, da se v telesu širijo iz enega organa v drugega in pridobijo kronično obliko. Njegove posledice so nastanek vnetnih ali še huje malignih procesov v ženskih reproduktivnih organih. Posledično se lahko razvije neplodnost, ki bo neozdravljiva. Če je bila ženska v času okužbe noseča, se lahko pri plodu razvijejo resne patologije.
Tretja zahrbtnost spolno prenosljivih bolezni je ta, da se pogosto privlačijo. To pomeni, da lahko ženska, okužena z gonorejo, zlahka dobi kandidozo. In če se je posamezno teh bolezni precej enostavno znebiti, potem lahko v šopku otežijo zdravljenje in povzročijo zgoraj omenjene težave.
Nevarnosti oralnega in analnega seksa
Večina ljudi verjame, da od nezaščitene vrste Kar zadeva seks, veljata za najbolj varna oralni in analni seks. To je pravzaprav napačen stereotip. Človeška ustna votlina je obložena s sluznico, ki je zelo občutljiva in se hitro poškoduje. Skozi majhno rano ali razpoko spolno prenosljiva bolezen (gonoreja, sifilis in trihomonijaza) zlahka prodre v telo in se v njem razvije po vseh zakonitostih razvoja spolno prenosljivih okužb.
Kar se tiče nezaščitenih analni seks, je v večini primerov učinkovit le za preprečevanje neželena nosečnost. Sicer pa je ta seks za žensko celo škodljiv. Zaradi pogostega vdiranja penisa v anus se lahko slednji, tako kot danka, poškoduje. Posledično krvavitev olajša prodiranje spolno prenosljivih okužb v telo skozi kri. Na ta način v telo zlahka pridejo tudi neozdravljive virusne okužbe. Druga težava pri nezaščitenem analnem seksu je lahko coli, ki lahko po prodoru v genitourinarni sistem povzroči uretritis, ki ga je težko zdraviti. Zato je uporaba kondoma med netradicionalnim spolnim odnosom zelo zaželena - to je zagotovilo zaščite pred spolno prenosljivimi boleznimi.
Ta navadna gonoreja...
Obstaja šaljiv izraz, ki pravi, da mora vsak človek, ki se spoštuje, vsaj enkrat v življenju izkusiti ploskanje. Pravzaprav ta izraz ni daleč od resnice, saj je gonoreja eno prvih mest na lestvici spolno prenosljivih bolezni. Ta bolezen je razširjena tudi med ženskami. A za razliko od moških, ki že nekaj dni po okužbi vedo, kaj se jim je zgodilo, so ženske manj srečne. Gonoreja je vrsta bolezni, ki je skoraj asimptomatska in lahko kasneje postane kronična, kar vodi v neplodnost.
Ta bolezen lahko vstopi v žensko telo ne samo med tradicionalnim ali netradicionalnim spolnim odnosom, ampak tudi med rednim božanjem. Če je ženska v času okužbe noseča, lahko otrok dobi to bolezen od nje med porodom, skozi porodni kanal. Izraz inkubacijska doba Trajanje te bolezni pri ženskah je od enega tedna do 3 tednov. Večina opazni simptomi, ki jim nežnejši spol morda ne pripisuje pomena, so rahel pekoč občutek pri uriniranju ali srbenje nožnice in gost bel izcedek.
Če se ženska ne posvetuje z ginekologom pravočasno, bolezen napreduje nova etapa. Gonokoki prodrejo v jajcevodih, zato lahko ženska doživi okvaro menstrualni ciklus, bo bolečina v spodnjem delu trebuha in telesna temperatura se bo dvignila. Ko se bolezen razvije v kronično obliko, njeni simptomi izginejo, kar zmanjša budnost bolne osebe. Če je bolezen zelo napredovala, ne samo genitourinarni organi, temveč tudi srce, jetra, možgane in kožo s sklepi.
Če moški z gonorejo ejakulira na ženski obraz, zlasti v predelu oči, bodo njeni simptomi gonoreje naslednji: konjunktivitis, otekanje ali otekanje vek, gnojni izcedek iz kotov oči, fotofobija. Po oralnem spolnem odnosu lahko zaboli grlo, vnamejo se mandlji, povečajo se bezgavke. Posledice analnega seksa z bolno gonorejo so boleče blato in razpoke v anusu. Takšna očitni znaki- takojšen razlog za posvet z zdravnikom. Konec koncev, prej ko je bolezen odkrita, lažje se je je znebiti.

Nekaj besed o drozgu
Bolezen, ki jo povzročajo kvasovkam podobne glive iz rodu Candida, se znanstveno imenuje kandidoza. Bolezen se je imenovala drozg zaradi glavnega simptoma - debele sirast izcedek iz nožnice. Poleg tega ga spremlja drozg hudo srbenje v predelu genitalij, bolečine med spolnim odnosom in pri uriniranju. Kandidiaza ni huda bolezen, če pa je zanemarjen, lahko povzroči vnetne procese. Bolezen velja za tipično žensko, čeprav se nekateri njeni simptomi pojavijo pri moških, ki so nosilci drozga. Menijo, da je 70% žensk na planetu enkrat v življenju zbolelo za kandidozo. 50% jih je ponovno dobilo soor.
Kaj sta trihomonijaza in klamidija
Tako moški kot ženske poznajo to bolezen. Značilna lastnost trihomonijaza so penast izcedek iz urinarnega kanala ali nožnice, pekoč občutek na teh mestih in v anusu. Če trihomonijaze ne zdravimo takoj, lahko pri ženskah prizadene jajčnike in jajcevode. V nekaterih primerih so simptomi bolezni izbrisani, kar otežuje prepoznavanje.
Klamidija je najbolj skrivnostna bolezen pri ženskah. Samo 20 % vseh pacientov lahko razume, da so se z nečim okužili, tako da občutijo blago srbenje ali nelagodje v nožnici ali anusu. Bolezen lahko povzroči erozijo materničnega vratu. Oralna okužba lahko povzroči vneto grlo.
V 80% primerov je zahrbtna klamidija brez simptomov in jo odkrije le strokovni zdravnik ali laboratorij. Bolezen lahko nekaznovano živi v ženskem telesu do nekaj let in mu povzroči nepopravljivo škodo. Klamidija lahko povzroči kronične bolezni medeničnih organov, vodi v neplodnost, lahko povzroči spontani splav pri nosečnicah. To bolezen je zelo težko pozdraviti.
Kako nastane nevarni sifilis?
Ena najnevarnejših spolno prenosljivih bolezni je sifilis. Poleg spolnega stika se pogosto prenaša na gospodinjski način skozi brisačo, umivalno krpo, glavnik, zobna ščetka in jedi. Grozljivo je, da lahko bolna ženska na ta način pomotoma okuži druge družinske člane, vključno z otroki.
Inkubacijska doba sifilisa traja en mesec. Nato se pojavi njegov prvi znak - šankr. To je majhna, neboleča, sijoča razjeda s svetlo rdečim dnom. Nahaja se na maternici ali na stenah nožnice in ga ženska lahko ne opazi. Nekaj dni po pojavu šankra se pri okuženi osebi močno povečajo dimeljske ali vratne bezgavke. Šankr se po nekaj dneh zaceli, vendar bolezen ne izgine, ampak preide v novo fazo.
V tem času se bleda treponema, ki je povzročitelj sifilisa, namnoži in razširi z limfo in krvjo po telesu ženske. V drugem obdobju razvoja bolezni, rožnate lise in temno rdeči vozlički s sijočo površino. Nodule se lahko povečajo in združijo med seboj, kar povzroča nelagodje ženski, še posebej, če se nahajajo v interglutealni gubi. Pojavijo se v ustih, na jeziku in glasilkah, motijo govor. Lahko se pojavi tudi redčenje las in izpadanje las. Majhne bele lise - levkoderma - se pojavijo na ženskem vratu in spet izginejo. Tako se bolezen pojavi v izbruhih, ki se za nekaj časa umirijo in se pojavijo z novo močjo.
V terciarnem obdobju sifilisa so prizadeti kostno tkivo, živčni sistem in notranji organi. V tem času se pojavijo gumme - sferična vnetja, ki uničijo organ, na katerem so nastala. V preteklih stoletjih je bil najbolj presenetljiv rezultat delovanja gum in glavni simptom sifilisa kolaps nosu (sedlasti nos). Zadnje obdobje potek bolezni spremlja fekalna in urinska inkontinenca, huda bolečina v hrbtenici. Razvijejo se paraliza, slepota, demenca, pojavijo se motnje govora in spomina. Trenutno je bolezen mogoče odkriti na zgodnje faze, kar olajša zdravljenje.
Glavne so obnovitev dihanja, srčne aktivnosti in možganskih funkcij principi revitalizacije telesa. Če se po intraarterijski injekciji in intravenski transfuziji krvi oskrba srca s krvjo ni izboljšala, lahko močno refleksno draženje vaskularnih receptorjev in živčnih tvorb srca povzroči motnje srčne aktivnosti - fibrilacijo, ki jo je mogoče ustaviti z električnim ali kemične metode.
Takoj po začetku arterijske injekcije se krvni tlak dvigne, v ozadju katerega se po 30-40 sekundah pojavijo srčne kontrakcije. EKG med okrevanjem srčne aktivnosti - dvofazni ali monofazni kompleksi postanejo daljši in so razdeljeni na hitre in počasne dele. Najdaljši kompleksi se pojavijo v trenutku, ko se pojavijo učinkovite srčne kontrakcije, nato pa se skrajšajo in se približajo normalnim. Srčni utrip se znatno poveča (do 100 na minuto). Hipoksija srca v tem obdobju še ni popolnoma odpravljena, zato hiter ritem vodi do delnega atrioventrikularnega bloka, ki zaradi podaljšanja diastole prispeva k kasnejši obnovi učinkovite srčne aktivnosti. Tako se ob ponovni vzpostavitvi srčne aktivnosti obnovijo poškodovane povezave prevodnega sistema in miokarda ter nato atrijev in ventriklov.
Ponovna vzpostavitev krvnega obtoka v možganih pomaga obnoviti funkcije centralnega živčnega sistema. Z obnovitvijo funkcij podolgovate medule se pojavi neodvisno dihanje.
Postopek postopne vzpostavitve dihanja se ponovi v splošni oris tiste faze, skozi katere pride do umiranja dihanja med umiranjem, vendar v obratnem vrstnem redu.
Z obnovitvijo neodvisnega dihanja vzbujanje, ki se širi iz dihalnega centra podolgovate medule, ki je začel delovati, v vazomotorni center, prispeva k obnovitvi slednjega, kar posledično izboljša stanje kardiovaskularnega sistema. . Vzpostavljeno spontano dihanje je najboljši stimulator srčno-žilnega sistema. Lahko podpira ali krepi šibko ali umirajočo srčno aktivnost.
Zgodnja vzpostavitev dihanja zagotavlja tudi ugoden potek obnovitve funkcij višjih delov možganov; pozno okrevanje dihanje običajno povzroči poznejšo smrt 100% oživljenih organizmov.
V začetnem obdobju obnove vitalnih funkcij (preden se obnovi dihanje) se v krvi močno poveča količina neoksidiranih produktov - organskih kislin - zaradi njihovega izpiranja iz tkiv. Energijske potrebe možganov v tem obdobju pokriva glikoliza. Vsebnost mlečne kisline v možganih in krvi, ki teče iz njih, je še vedno zelo visoka. Raven vsebnosti glikogena v možganskem tkivu ostaja nizka in glikolizo izvaja glukoza v možganskem tkivu, katere visoka raven se vzdržuje s hiperglikemijo. Hkrati se v možganskem tkivu poveča količina kreatin fosfata, anorganskega fosforja zmanjša, ATP fosforja poveča.
Raven oksidativnih procesov v možganskem tkivu je v tem času zelo nizka, poraba O2 v možganih na začetku obdobja okrevanja je blizu ničle. Povečanje oksidativnih procesov se pojavi kasneje, po obnovitvi očesnih refleksov, še vedno v ozadju intenzivne glikolize. Šele po 1 uri po oživitvi v presnovi organizma, ki je utrpel klinično smrt, začnejo prevladovati procesi oksidativne transformacije ogljikovih hidratov. Tudi izmenjava plinov ostaja v tem času zmanjšana.
Hitra normalizacija presnovni procesi v organizmu, ki je doživel klinično smrt, je neposredno odvisna od trajanja njegovega bivanja v stanju hipoksije.
Na splošno do konca 3. ure po tem, ko so bile živali oživljene 5-6 minut klinična smrt, se večina presnovnih kazalcev vrne na prvotne številke.
Obnova centralnega živčnega sistema med oživitvijo poteka po istem vzorcu kot njegova zaustavitev med smrtjo: funkcije filogenetsko mlajših, a tudi kompleksnejših delov centralnega živčevja se obnovijo kasneje in obratno.
Vendar je treba opozoriti, da vrstni red obnove različnih delov centralnega živčnega sistema ni povezan le z anatomsko ravnjo njihove lokacije, temveč tudi z njihovim funkcionalnim pomenom za obstoj telesa. Na primer, jedro okulomotornega živca, ki se nahaja v srednjih možganih, se izkaže za bolj prožno in si zgodaj opomore. Spodnja oliva, čeprav se nahaja v medulli oblongati, je filogenetsko več vzgoja mladih, je občutljiv na anemizacijo kot tudi kortikalne celice.
Najprej se obnovijo funkcije bulbarnih centrov - vazomotorni, dihalni in center n. vagus, nato pa funkcije srednjih možganov (pojavi se reakcija zožitve zenice na svetlobo). Šele po tem, včasih pa tudi po pojavu kornealnega refleksa, se pojavi spinalni refleks v obliki krčenja mišice tace na mravljinčenje ali še kasneje tetivni refleks. Subkortikalni sistemi in nato cerebelarna skorja in možganske hemisfere se postopoma obnovijo.
Ko se obnovijo funkcije subkortikalnih formacij, se pojavi reakcija na bolečino, konvulzije izginejo, dihanje in kardiovaskularna aktivnost ter metabolizem se normalizirajo. Prvi utrinki zavesti kažejo na začetek ponovne vzpostavitve funkcij možganske skorje. Nadaljnja napoved za popolno vrnitev njegovih funkcij je odvisna od ohranitve kortikalnih celic po škodljivih učinkih hipoksije.
Tudi funkcije skorje se ne obnovijo hkrati - od enostavnejših do bolj zapletenih in mlajših. Najprej se obnovijo sistemi brezpogojnih refleksov, katerih materialni substrat so subkortikalne formacije. Nato se obnovijo pogojni refleksi, najprej naravni, nato umetni.
Še posebej je prizadeta notranja inhibicija.
Pri ljudeh gre proces okrevanja skozi iste faze kot pri živalih. Funkcije drugega signalnega sistema so pri ljudeh še posebej ranljive.
Obnova korteksa ne določa le uspeha obnove višjega živčna dejavnost, v končni fazi pa uspeh poživitve celotnega organizma, saj možen je ustrezen odziv organov in sistemov na vplive zunanje okolje.
Napoved za popolno obnovo kortikalnih funkcij in možnosti za oživljanje je mogoče zanesljivo določiti s hitrostjo okrevanja in normalizacijo ritmov bioelektrične aktivnosti možganov. Od trenutka, ko se obnovi kortikalna regulacija, se vse telesne funkcije hitreje obnovijo. Metabolizem se normalizira (neekonomična anaerobna pot razgradnje ogljikovih hidratov se preklopi nazaj na oksidativno). Stabilizacija krvnega obtoka povzroči izpiranje v krvni obtok nezadostno oksidiranih presnovnih produktov, nabranih med umiranjem, kar povzroči povečano acidozo v krvnem obtoku. obdobje okrevanja. Odvisno od resnosti terminalnega stanja se metabolizem približa začetni ravni v obdobju od 9 ur do nekaj dni.
Samostojen izhod telesa iz terminalnega stanja je nemogoč, zato ima telo v zgodnjem obdobju po oživljanju spremenjeno reaktivnost, premike v različnih konstantah homeostaze in motnje v prilagoditvenih zmožnostih. Vse to vodi v razvoj sekundarne hipoksije, neprimerne reakcije na zdravila, sekundarne motnje krvnega obtoka, dihanja, presnove, kar močno ovira potek okrevanja in vodi v zapoznelo smrt.
Tako lahko pride do nepopravljivih sprememb v telesu ne samo med umiranjem, ampak tudi med ukrepi oživljanja, pa tudi v zgodnjem in poznem obdobju po oživljanju. Zaradi vsega tega se revitalizirani organizem znajde v posebnem patološkem stanju, ki se imenuje "bolezen po oživljanju"(V.A. Negovsky, A.M. Gurvič, E.S. Zolotokrylina). Patogeneza te nove nozološke oblike je precej zapletena in njen pojav je pomemben patološki procesi posledica prebolelih terminalnih stanj (acidoza, hipoksija, zastrupitev s presnovki, motnje krvnega obtoka in dihanja), pa tudi patološki procesi, ki jih povzročajo ukrepi oživljanja (zapleti oživljanja) in potek okrevanja v obdobju po oživljanju (možganski edem in pljuč, motnje in perverzije funkcij centralnega živčnega sistema, endokrinega, imunskega, koagulacijskega sistema, odpoved več organov). Centralni živčni sistem trpi predvsem dolgo časa in si ne opomore v celoti. Hkrati je v celicah možganskega tkiva mogoče zaznati kršitev prepustnosti membrane molekularne strukture in fizikalne in kemijske lastnosti veverica.
Zapleti oživljanja so lahko travmatični in netravmatični. Med travmatske poškodbe spadajo poškodbe srca zaradi neposrednih in posredna masaža, - krvavitve v miokard z njegovo delaminacijo in celo nekrozo. Poškodba miokarda lahko povzroči adhezivni perikarditis. Pri srčni punkciji se lahko poškodujejo prevodne poti in raztrganine v mišičnih vlaknih srca in koronarnih žilah. Možne so poškodbe in nekroze arterij po intraarterijskih injekcijah, poškodbe intime s tvorbo krvnih strdkov, razpoke krvnih žil z velikimi krvavitvami. Lahko pride do poškodbe grla ali sapnika zaradi grobe intubacije, s dolg obisk cevke v sapniku se lahko pojavijo preležanine. Pri neustrezni mehanski ventilaciji in pomanjkanju sinhronizacije z obnovljenim spontanim dihanjem je možna pljučna barotravma z razpadom pljučnega tkiva, pojavom pljučnega emfizema in razvojem pnevmotoraksa.
Netravmatski zapleti se lahko pojavijo, če je mehansko prezračevanje premočno, kar povzroči odmrtje površinsko aktivne snovi, ki obdaja notranjost alveolov in je poseben okvir pljučnega tkiva. Posledično je možna atelektaza in razvoj dihalne odpovedi. Poleg tega lahko mehansko prezračevanje povzroči vnetne procese in poslabša prognozo. Prisilna transfuzija in detoksifikacijska terapija lahko privedeta do resnih zapletov v obliki: motenj homeostaze do razvoja sindroma diseminirane intravaskularne koagulacije, hemolize eritrocitov, premikov v presnovnem ravnovesju in ravnovesju vode in elektrolitov. HBOT povzroči resne zaplete zaradi aktivacije lipidne peroksidacije v živčnem tkivu in posledične smrti nevronov.
V obdobju po oživljanju ločimo več stopenj:
1. Stopnja začasne stabilizacije funkcij se pojavi 10-12 ur po začetku oživljanja in je značilen pojav zavesti, stabilizacija dihanja, krvnega obtoka in metabolizma. Ne glede na nadaljnjo prognozo se bolnikovo stanje izboljša.
2. Stopnja ponavljajočega se poslabšanja stanje se začne konec prvega, začetek drugega dne. Splošno stanje bolnika se poslabša, poveča se hipoksija zaradi respiratorne odpovedi, razvije se hiperkoagulacija, hipovolemija zaradi izgube plazme s povečano žilno prepustnostjo. Mikrotromboza in maščobna embolija poslabšata mikroperfuzijo notranji organi. V tej fazi se razvijejo številni hudi sindromi, iz katerih se oblikuje "bolezen po oživljanju" in lahko pride do zapoznele smrti.
A) Kardiopulmonalni sindrom nastane zaradi zapletov pri ukrepih oživljanja in je značilen za akutno srčno in dihalno popuščanje. To je največ pogost razlog smrti oživljenih bolnikov.
b) Hepatorenalni sindrom je posledica dolgotrajne hude hipoksične poškodbe parenhimskih organov in razvoja akutne odpovedi ledvic in jeter ter ustreznih komatoznih stanj.
c) Posthipoksična encefalopatija je posledica hude hipoksije, dolgotrajne klinične smrti in zanjo so značilni funkcionalni in organski psihonevrološki simptomi.
d) Postanoksična endokrinopatija se pojavi med oživljanjem kot posledica stresa in hipoksične poškodbe. endokrini sistem z visoko biokemično aktivnostjo in regenerativno sposobnostjo. Začetnemu vzbujanju simpatikoadrenalnega in kortikosteroidnega sistema sledi njihovo izčrpavanje in hormonsko neravnovesje.
e) Respiratorna možganska smrt lahko nastopi ob preintenzivni neustrezni mehanski ventilaciji z velikim izpiranjem CO2 in znatno zamudo pri ponovni vzpostavitvi spontanega dihanja ali njegovi stabilizaciji. To lahko privede do močnega povečanja prepustnosti možganskih žil, otekanja in smrti možganov.
f) Sindrom post-resuscitacijskih imunskih motenj se razvije kot posledica poškodbe med smrtjo limfoidnega tkiva s hudo hipoksijo. V zgodnjem in poznem obdobju po oživljanju trpijo vsi deli imunskega sistema: nespecifični, celični in humoralni, kožni. alergijske reakcije. To lahko privede do infekcijskih, vnetnih, alergijskih in drugih zapletov, ki poslabšajo prognozo.
g) Posthipoksična gastroenteropatija je manj pogosta od prejšnjih in je značilno veliko erozij in krvavitev v prebavnem traktu.
Lahko se razvijejo tudi drugi sindromi: hipertermični, presnovni, trombohemoragični itd.
3. Faza normalizacije funkcij pomeni začetek pacientovega okrevanja. Ta proces je zelo dolg in lahko glede na resnost umiranja, klinične smrti, hipoksije traja več let.
Zdravljenje: Bolezen po oživljanju je treba izvajati v skladu z njenimi stopnjami, celovito z uporabo učinkovitih terapevtskih sredstev, katerih cilj je normalizacija okvarjenih funkcij.
Preprečevanje, aktivno in pravočasno zdravljenje te bolezni lahko reši življenje mnogim na videz brezupnim bolnikom, ki so utrpeli hudo terminalno stanje. Boj za človekovo življenje se mora nadaljevati, dokler konzilij zdravnikov s sodobnimi raziskovalnimi metodami ne ugotovi možganske smrti (ali oživitve).
D. A. Enikeev, Patofiziologija ekstremnih in terminalnih stanj. 1997
Medicinska statistika daje porazne številke: vsaka tretja ženska v reproduktivna starost, trpi za vaginitisom (v nožnici). Vsako leto število žensk z vnetnimi boleznimi ženskih spolnih organov vztrajno narašča.
Ta rast je posledica poslabšanja okoljevarstveni problemi, in poslabšanje splošne imunske reaktivnosti ženskega telesa. Mimogrede, mnoge ženske, ki naenkrat niso bile v celoti zdravljene, niti ne sumijo, da so razvile kronični vaginitis. To se pokaže šele, ko se je treba soočiti z zelo neprijetnimi posledicami.
Ker v obdobju remisije praktično ni simptomov, lahko bolezen traja dolgo, včasih mesece in leta. Poslabšanja se lahko občasno pojavijo pod vplivom zunanji dražljaji, na primer po preloženem virusna infekcija ali med nosečnostjo. V večini primerov bolezen ne vpliva splošno stanje telo. Vendar to stanje nikakor ni varno, saj je danes velik odstotek žensk, ki trpijo za neplodnostjo zaradi kroničnega vaginitisa.
simptomi
Za to bolezen je značilna sprememba dveh stanj: dolgotrajno remisijo nadomestijo recidivi. Toda težava je v tem, da tudi ta poslabšanja ne povzročajo vedno resne skrbi pri ženskah, še posebej, ker lahko takšni negativni pojavi precej hitro minejo brez zdravljenja.
Vnetne bolezni medeničnih organov. Določen kontingent žensk, ki se zavedajo, da imajo kronični vaginitis, se kljub temu ne mudi k zdravniku. Sami si dajejo zdravila ali zdravljenje tradicionalna medicina. Tako se je mogoče znebiti nelagodje, vendar je težava veliko globlja: okužba ne izgine, ostane v telesu ženske, se razvija in nadaljuje s svojim uničujočim delovanjem.
Simptomi kroničnega vaginitisa vključujejo:
- nelagodje v vaginalnem območju (včasih celo v zunanjem genitalnem področju);
- srbenje, pekoč občutek;
- bolečine v spodnjem delu trebuha;
- izcedek iz genitalnega trakta (močan ali zmeren; s specifičnimi neprijeten vonj; tekoče, viskozno, gnojno ali strjeno);
- disfunkcija uriniranja;
- bolečine med seksom.
Vrste vaginitisa
Danes zdravniki identificirajo deset glavnih vrst vaginitisa nalezljivega izvora. Glede na vrsto patogena obstajajo:
- kandidiaza (glivični vaginitis, kandidoza);
- virusni;
- trihomonas;
- bakterijski;
- klamidijski;
- mikoplazma;
- gonoreja;
- ureaplazma;
- sifilitična;
- tuberkulozen.
Poleg tega se razlikuje vaginitis:
- glede na klinični potek - kronični, subakutni ali akutni;
- po starosti - vaginitis pri dekletih, ženskah v rodni dobi ali po menopavzi;
- glede na naravo patogena - specifično ali nespecifično;
- po zgodovini - pooperativni, poporodni, po splavu ali alergijski vaginitis.
Zelo pogosto ima vaginitis mešano obliko. Na primer, ženska razvije vaginitis, ki ga izzove določen patogen (klamidija, gonokok), temu pa se doda sekundarna okužba. V tem primeru je precej težko diagnosticirati bolezen in težko predpisati posebno zdravljenje.
Vzroki za poslabšanje kroničnega vaginitisa:
- virusne, nalezljive ali bakterijske bolezni;
- jemanje antibiotikov;
- močna telesna aktivnost;
- stres, depresija;
- hipotermija;
- provokacije s hrano (alkohol, začinjena hrana);
- menstruacija;
- nosečnost.
Posledice
Vsak vaginitis, ne glede na vrsto bolezni, v kakšni obliki se pojavi, je treba zdraviti, tudi če so manifestacije patogenov nepomembne. Okužba se širi na dva načina: na notranje ženske spolne organe, pa tudi na ledvice in sečila. Kronični vaginitis je izjemno nevaren zaradi posledic v predelu reproduktivno zdravježenske, saj lahko povzroči:
- vnetni procesi v maternici, jajcevodih, jajčnikih (celo se razširijo na medenične organe);
- erozija materničnega vratu;
- neplodnost (vnetni procesi vodijo v nastanek adhezij, obstrukcijo cevi, kar preprečuje spočetje, nošenje in rojstvo otrok);
- zunajmaternična nosečnost;
- spontani splav in spontani splav;
- prezgodnji porod;
- okužba ploda;
- prenos okužb na novorojenčke;
- spolna disharmonija;
- poveča tveganje za spolno prenosljive bolezni ali okužbo s HIV.
Zdravljenje
Takoj velja opozoriti, da je z natančnim, pravočasnim in temeljitim zdravljenjem mogoče preprečiti resne zaplete. Glavna stvar je, da takoj po odkritju sumljivih simptomov poiščete kvalificirano pomoč. Samo zdravnik specialist bo diagnosticiral in predpisal potrebno zdravljenje. Če se zdravite sami, obstaja zelo veliko tveganje, da se vaginitis razvije v kronično obliko.
Sprva temeljito laboratorijski pregled za prepoznavanje patogenov: bakteriološka kultura, mikroskopija brisa, krvni test, test urina itd. In predpisovanje ustreznega zdravljenja bo odvisno od dobljenih rezultatov testov:
- antibiotiki, vaginalne supozitorije - za bakterijski vaginitis;
- protiglivične tablete, supozitoriji, kreme, mazila - za glivični vaginitis;
- vaginalne tablete, kreme z estrogenom - za atrofični vaginitis.
Zelo pomembno je izključiti dejavnike, ki povzročajo draženje, na primer pri neinfekcijskem vaginitisu, morate ugotoviti, kaj točno je povzročitelj ( higienskih izdelkov, pralni prašek, intimni geli ali pršila) in jih prenehajte uporabljati oz.
Pri zdravljenju vaginitisa je pomembno Kompleksen pristop. Zato je treba jemati tudi zdravila, ki pomagajo povečati splošno odpornost telesa in obnoviti normalno mikrofloro vagine. Vendar pa je kronični vaginitis praviloma zelo težko trajno pozdraviti, zato morate biti pripravljeni na ponavljajoče se recidive in dolgotrajno zdravljenje.
Ali si našel, kar si iskal?
Človek sanja o zdravo življenje. Vsak misli, da točno ve, kaj je za zdravje slabo in kaj dobro. Če greste na ulico in vprašate, ali je na primer športna vzgoja za človeka koristna, potem bo verjetno 99% anketiranih odgovorilo "da". Na žalost ima 90% ljudi zelo povprečen odnos do svojega zdravja. Ampak zaman. Navsezadnje je ta indikator odgovoren ne le za naša življenja, ampak tudi za življenja prihodnjih generacij. Beseda "zaprtje" marsikoga nasmeji. Ljudje so se temu problemu navadili smejati, ne da bi ga jemali resno. Neredno odvajanje blata lahko povzroči razvoj številnih drugih disfunkcij in lahko zastrupi, dobesedno in figurativno, življenje vsakogar. Dlje in resneje ko se težava kaže, bolj je življenjsko nevarna.
Pojav zaprtja povezujejo z eno najbolj pomembne sisteme naše telo – prebavni. Sestavljen je iz organov prebavnega trakta. V medicini obstajajo trije glavni deli prebavnega sistema:
Sprednji del: tvorijo ga organi ustne votline, žrela in požiralnika;
Srednji del: želodec, tanko in debelo črevo, jetra, žolčnik in trebušna slinavka;
Zadnji del: tvori ga rektum.
Vsak del prebavnega sistema ima pomembno vlogo v procesu prebave, ki se začne z uživanjem hrane in njenim mletjem v ustih. Nato hrana prepotuje dolgo pot, ki se konča z izločanjem blato zunaj telesa. Kaj je zaprtje?
zaprtje- stanje, ki se kaže z zadrževanjem blata več kot dva dni, pa tudi s slabim ali stalnim nepopolnim odvajanjem blata.
Potujmo skupaj po našem telesu in ugotovimo, kakšne motnje se lahko skrivajo za včasih trivialnimi pojmi? Poleg tega na prvi pogled sploh niso povezani s proučevanim problemom. Začnimo z diagnostiko.
Kolikokrat na dan naredite zdrava oseba bi moral biti stol? Pri tej temi so razhajanja, a tudi kompromisi. Na splošno velja, da mora človek vsaj enkrat na dan iti na stranišče. Nekateri zdravniki menijo, da je 2-krat. Skrbeti morate, pravijo zdravniki, če odsotnost blata traja več kot 48 ur. Običajno tisti, ki nimajo težav in hkrati hodijo na stranišče, verjamejo, da imajo idealen prebavni sistem. Toda nekateri zdravniki menijo, da ko normalno delovanjeČlovek mora odvajati blato 3-krat na dan. Z gotovostjo lahko trdimo le, da zadrževanje blata ne bo prineslo nobene koristi. Zato se boste morali osredotočiti na simptome, ki so jih zdravniki ugotovili empirično. Običajno je priporočljivo, da začnete biti pozorni na težavo, če opazite enega od več znakov:
Pogostost odvajanja blata enkrat na dva dni ali celo manj pogosto;
Prisotnost občutka nepopolnega gibanja črevesja po defekaciji;
Konzistenca blata je gosta, pogosto v obliki ločenih grudic in kroglic;
Potreba po dolgem potiskanju med defekacijo;
Bolečina in teža v trebuhu, ki izginejo po odvajanju blata ali sproščanju črevesnih plinov.
V ozadju teh simptomov so možne naslednje motnje: izguba apetita, slab zadah, riganje zraka, depresivno razpoloženje, zmanjšana zmogljivost, motnje spanja itd.
Razvrstitev zaprtja
Organsko zaprtje
 Te vrste zaprtja so običajno povezane z mehanskimi dejavniki ali poškodbami. Oglejmo si podrobneje, kako se lahko izrazi podoben problem:
Te vrste zaprtja so običajno povezane z mehanskimi dejavniki ali poškodbami. Oglejmo si podrobneje, kako se lahko izrazi podoben problem:
- Zoženje črevesnega lumena zaradi prisotnosti tumorja
Tumorji so lahko maligni ali benigni. Vzroki tumorjev praktično niso raziskani, vendar so dobro raziskani Klinični znaki. V takih primerih se metode zdravljenja črevesja zmanjšajo na kirurški poseg(kirurški). pri hude oblike v neoperabilnih primerih pa se uporablja kemoterapija. Pravzaprav s kemoterapijo ali brez nje bolnik morda ne bo živel tako dolgo: brez medicinskega posega - od dveh do štiri leta. Morda je to najhujša oblika organskega zaprtja.
- Zoženje črevesnega lumena zaradi prisotnosti brazgotine
Posledično se lahko pojavijo te brazgotine razne bolezni in vnetni procesi. Na primer, Crohnova bolezen lahko prizadene tako debelo kot tanko črevo. To je zelo neprijetna motnja, pri kateri pride do poškodb krvnih žil in bezgavk. Hkrati se na črevesnih stenah tvorijo razjede in brazgotine, ki lahko v prihodnosti povzročijo zaprtje. Prisotnost žlindre v telesu, ko toksini poškodujejo črevesne celice, povzroči brazgotinjenje in motnje celotnega črevesja. In disbioza, kršitev črevesne mikroflore, lahko povzroči vnetne procese, kar posledično povzroči poškodbe tkiv prebavnega sistema.
- Zoženje črevesnega lumena zaradi prisotnosti adhezij
Adhezije so tvorba dodatnih tkivnih struktur med organi. Največkrat nastanejo kot posledica vnetnih procesov oz kirurški poseg. Peritonitis lahko povzroči tudi nastanek adhezij. Vnetje peritoneuma, v katerem vstopi okužba trebušna votlina(na primer z apendicitisom ali želodčnimi razjedami). Vnetna reakcija izzove medsebojno sprijemanje črevesnih sten s notranja površina trebušno steno. Tudi razvoj adhezij lahko povzroči modrice v trebuhu s tvorbo hematomov. Sodobne metode radioterapija poškoduje površino peritoneuma in lahko povzroči tudi nastanek adhezij.
- Rektalne razpoke
Vzroki za takšno škodo so lahko: nepravilna oz težak porod, prekomerna napetost v analnem predelu. Močni poskusi lahko povzroči raztrganje sluznice in nastanek analne razpoke. Visok krvni pritisk v danki pri dvigovanju uteži je tudi dejavnik tveganja.
Možen razlog bi lahko bil mehanske poškodbe: nepravilno dajanje klistirja, neprevidno vstavljanje diagnostičnih medicinskih instrumentov in drugih predmetov. Rektalne razpoke lahko povzročijo vaskularne motnje: kongestija v predelu medenice in črevesja, tromboflebitis, hemoroidi, obliterirajoča ateroskleroza, anevrizme, vaskulitis itd.
In še en dejavnik tveganja so nevromuskularne lezije sfinktra anus. V večji meri motijo prehranjevalne procese rektalnih tkiv, spodbujajo razvoj bakterijske flore in motijo mehanizme okrevanja.
- Nenormalnosti črevesnega razvoja
Povzročajo jih razlogi, ki nimajo statističnih podatkov, vendar na podlagi katerih je mogoče prepoznati vzorce in vzroke bolezni.
Skoraj vse kršitve te vrste zahtevati kirurška korekcija. In v mnogih pogledih zahtevajo ločeno obravnavo.
Funkcionalno zaprtje
Organsko zaprtje se najverjetneje nanaša na zapleteni primeri, in vsakega od njih je treba obravnavati ločeno. več pogoste težave z izločanjem blata uvrščamo med funkcionalne motnje črevesja, ki so običajno povezane z delovanjem prebavnega sistema.
- Refleks
Nastanejo zaradi refleksnega vpliva na motorična aktivnostčrevesja s strani bolečega organa prebavnega sistema ali njegovega sosednjih organov. (vnetje žolčnika - holecistitis; vnetje jajčnikov - adneksitis, vnetje prostate - prostatitis itd.) Skladno s tem lahko refleksno zaprtje odpravimo z vplivom na problematični organ.
- Hipokinetično
Razvija se zaradi pomanjkanja gibanja. Če oseba vodi sedeč način življenja, lahko to povzroči različne funkcionalne motnje. To je na primer zastoj v medeničnem predelu, ki lahko povzroči slabo prekrvavitev organov v tem predelu. Zato lahko to povzroči njihovo okvaro. Psihične vaje, če se bolezen ni razvila v resnejšo fazo, lahko pomagajo normalizirati prebavni sistem.
- Strupeno
Pojavlja se pri nekaterih kroničnih zastrupitvah (svinec, živo srebro, talij), zastrupitvah z nikotinom pri kadilcih in zlorabi. prehrambeni izdelki z visoka vsebnost tanini. Zastrupitev telesa je zelo neprijetna situacija. Znebite se strupa kot vzroka - to je to glavna naloga s tako kršitvijo.
- Vnetna
Pojavijo se na tleh vnetne bolezni tanko in debelo črevo. Skoraj vsak peti bolnik s kroničnim enterokolitisom (poškodba tankega črevesa) in vsak drugi bolnik s kolitisom (poškodba debelega črevesa) trpi za zaprtjem.
- Nevrogeno zaprtje
Razviti, ko je aktivnost centralnega živčnega sistema motena živčni sistem. (Duševni stres, konfliktne situacije, dolgotrajna duševna depresija, različni strahovi, stres itd.; možganski tumorji, encefalitis.) Nevrogeno zaprtje se pogosto pojavi zaradi zavestnega zatiranja refleksa za defekacijo zaradi življenjskih in delovnih razmer (jutranje naglice, pomanjkanje stranišča ali nehigienske razmere na stranišču, pogosta sprememba način dela: delo voznika, prodajalca itd.). V tem primeru človeško telo proizvaja nova reakcija. Pojav reakcij in njihova narava si zaslužita obravnavo v ločenem članku. Zato bomo pozornost namenili težavi, ki nastane le ob motnjah centralnega živčnega sistema.
- Alimentarno zaprtje
Pojavi se pri ljudeh, ki dolgo časa jedo hrano, ki ne vsebuje rastlinskih vlaken (nizka žlindra). To pomeni, da je vzrok nepravilna, neracionalna in enolična prehrana. Običajno normalizacija prehrane in vključitev živil, ki spodbujajo gibanje črevesja v prehrano, vodijo do odprave prehranskega zaprtja.
- Endokrine
Razvije se, ko se delovanje hipofize zmanjša, Ščitnica, jajčniki. Proizvodnja hormonov je neposredno povezana s prebavo. Pomanjkanje katerega koli hormona lahko povzroči nepravilno delovanje želodca, kar lahko posledično povzroči zaprtje.
- zdravila
Lahko ga povzročijo nekateri zdravila, na primer morfin in njegovi derivati - kodein, pomirjevala, pomirjevala. Zloraba odvajal in antibiotikov vodi tudi do motenj defekacije.
- Nalezljiva
Lahko nastane zaradi vstopa v prebavila patogene bakterije na primer salmonelo. Čeprav se običajno v primeru zastrupitve telo poskuša očistiti s hitro odstranjevanje iz vsebine želodca ali črevesja, tako da okužba ali drugo škodljive snovi ni prodrl v telo.
Po zaključku potovanja skozi vse zgornje točke lahko rečemo: razlogov za zaprtje je veliko. In da bi razumeli, kje je izvor težave, moramo proučiti celoten proces prebave. Šele takrat bo mogoče narediti popoln zaključek o vzroku kršitve. V tem članku bomo poskušali to razumeti.
Zaprtje in prebavni sistem
Obrnimo se k znanju izjemnega ruskega znanstvenika Nikolaja Viktoroviča Levašova. Med nastankom planeta se snov zaporedno združuje v planetarne sfere različnih kakovostna sestava. Več o tem si lahko preberete v knjigah “Esenca in um”, “ Zadnji klicčloveštvu" in "Heterogeno vesolje". Takšen planetarni sistem omogoča živim organizmom, da tvorijo več fizično gostih in subtilnih teles. Vsaka fizično gosta celica ima DNK. Molekula DNK zaradi svojih specifičnih lastnosti  stiska prostor tako, da se na subtilnih materialnih ravneh našega planeta oblikuje njegova »kopija«, to je njegovo bistvo. Takšni odtisi (esenčna telesa) so sestavni del fizikalno goste materije, v našem primeru celice. (O tem si lahko podrobneje preberete v knjigi “Heterogeno vesolje.”) Človek je sistem celic, ki sestavljajo tkiva, organske sisteme, vse to skupaj pa je fizično gosto telo. Identična telesa so prisotna tudi na drugih materialnih ravneh planeta. Manifestacija tesne interakcije teles med seboj je kroženje primarnih snovi. Procesi, ki se dogajajo na "subtilnih" ravneh, so neločljivo povezani s procesi, ki se dogajajo v fizično gostem telesu. To pomeni, da sprememba v delovanju na subtilni materialni ravni vodi do sprememb na fizično zgoščeni ravni in obratno. Tem naravnim zakonom se podreja tudi prebavni sistem. Kje se pravzaprav začne proces prebave? Seveda glede na to, kaj želimo jesti.
stiska prostor tako, da se na subtilnih materialnih ravneh našega planeta oblikuje njegova »kopija«, to je njegovo bistvo. Takšni odtisi (esenčna telesa) so sestavni del fizikalno goste materije, v našem primeru celice. (O tem si lahko podrobneje preberete v knjigi “Heterogeno vesolje.”) Človek je sistem celic, ki sestavljajo tkiva, organske sisteme, vse to skupaj pa je fizično gosto telo. Identična telesa so prisotna tudi na drugih materialnih ravneh planeta. Manifestacija tesne interakcije teles med seboj je kroženje primarnih snovi. Procesi, ki se dogajajo na "subtilnih" ravneh, so neločljivo povezani s procesi, ki se dogajajo v fizično gostem telesu. To pomeni, da sprememba v delovanju na subtilni materialni ravni vodi do sprememb na fizično zgoščeni ravni in obratno. Tem naravnim zakonom se podreja tudi prebavni sistem. Kje se pravzaprav začne proces prebave? Seveda glede na to, kaj želimo jesti.
Človek je navajen, da potrebuje hrano. Malo ljudi razmišlja o vprašanju: kaj je lakota? Mnogi bi verjetno na to vprašanje odgovorili takole: »energijo potrebujemo za telo, saj jo porabimo čez dan, in ko te energije ni dovolj, želimo jesti. Jemo hrano in dobimo energijo, ki jo potrebujemo.«
Primarna snov nastane kot posledica cepitve DNK s fizično gosto celico organskih in anorganskih snovi. Te snovi vstopajo v celico skozi cirkulacijski sistem. Razčlenitev hrane na več enostavni elementi, (maščobe, beljakovine in ogljikovi hidrati), primerni za celično prehrano, se izvaja prebavni sistem. Prodiranje snovi v celico iz krvne plazme temelji na razliki v dimenzionalnosti, ki nastane, ko je kri nasičena s hranili, celica pa ne. To lahko primerjamo s povezanimi žilami: če je v eni posodi več vode (krvna plazma) in manj v drugi (celica), potem iz posode z velik znesek voda (večja dimenzija), bo voda začela teči v posodo z manj vode (manjša dimenzija). In tekla bo, dokler gladina vode v obeh posodah ne bo enaka. Ta učinek se imenuje "osmotski tlak". Zaradi tega procesa pridejo v celico organske in anorganske snovi, in ko stopnja dimenzionalnosti celice in krvne plazme postane enaka, postane celica "nahranjena".
Snovi, ki vstopajo v celico, se razgradijo v primarno snov. Te zadeve začnejo teči na druge materialne ravni našega telesa. Kroženje primarnih snovi med nivoji našega telesa vodi do različnih procesov v telesu. To povzroči nekaj izgube primarne snovi. To izgubo je treba povrniti. Ta proces v celoti razloži, kaj je lakota. Ko celici zmanjka organskih snovi, postane celica »lačna« in proces se ponovi.
Kot pravijo ljudje: »z lakoto ni pomoči«, izgube moramo nadoknaditi s kakovostno prehrano. V nasprotnem primeru lahko pride do različnih kršitev. Kako nadomestimo te izgube?
Tu se začne "slasten" del! Odsotnost primarnih snovi na subtilnih ravneh celice, kot tudi odsotnost v fizično gosti celici potrebnih organske spojine za cepljenje, daje možganskim strukturam signale, ki jih zaznamo kot občutek lakote. Postopek je nekoliko bolj zapleten, vendar ne bomo šli stran, ampak se bomo vrnili k procesu prehranjevanja. Izvolite, dolgo nazaj ta trenutek je prispela: Izbrali ste tisto, kar vam je trenutno všeč, na primer najbolj občutljivo torto ... Čutite, kako se slastna krema razlije v vaših ustih ... in občutite njen sladek, nežen okus ... 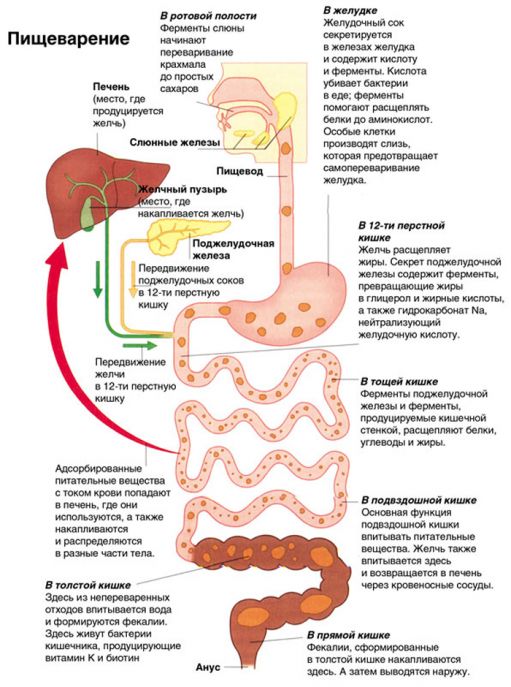
Od tega trenutka naprej se prebavni sistem popolnoma vključi. Hrana vstopi v ustno votlino. Že v tej fazi telo analizira zaužito hrano. Začutite okus – sproščati se začnejo slina, želodčni sok in encimi, ki spodbujajo prebavo. tega izdelka. Vse to nadzira centralni živčni sistem. To je tesno povezano z bistvom človeka, njegovimi subtilnimi telesi. Ampak kako? Kot smo že zapisali, ko ste lačni, imate željo pojesti ta ali oni izdelek. Lakota se začne z dejstvom, da na nivojih človekovega bistva pride do izgube primarnih snovi, povezanih z določenimi procesi. Odsotnost teh povzroči spremembe, ki vplivajo na fizično gosto telo. Te spremembe se kažejo kot lakota. Ko pride hrana v ustno votlino, se informacija o sestavi hrane preko brbončic prenaša do nevronov. Takšna ionska koda kvalitativno spremeni sam nevron, zaradi česar se identični nevron spremeni na drugi materialni ravni. Ta sprememba ima obraten učinek na celoten živčni sistem, povezan s prebavo. Začnejo se procesi proizvajanja sline, encimov itd. Ta procesni algoritem se lahko uporabi za celoten prebavni sistem.
In tukaj je prvi zaključek, ki ga lahko naredimo: motnje centralnega živčnega sistema lahko povzročijo nekatere motnje prebavnega sistema. Hkrati je preučevanje motenj živčnega sistema zelo obsežno: to vključuje: mehanske poškodbe, na primer pretres možganov in nalezljive. Poškodba živčnega sistema na ravni bistva bo povzročila tudi motnje v njegovem delovanju na fizično gosto raven. Razlog za to je lahko stres.
Proces prebave v ustih
Ampak pojdimo naprej. V ustni votlini se hrana zdrobi in pomeša s slino, ta pa začne proces razgradnje. V ustih ne pride samo do cepitve - to je prva in pomembna kontrolna točka za prodiranje okužb, strupenih snovi in drugih patogenih bakterij. V ustih se hrana pred vstopom v požiralnik tudi razkuži.
Ne pozabite, mi smo tista čarobna snov, ki ščiti patogene viruse in bakterije. Ali je v slini okužba, ki lahko povzroči zaprtje? Tudi glede tega je mogoče potegniti nekaj zaključkov. Na primer: slina ima baktericidni učinek. Lizocim je encim, ki je imunoglobulin - tudi ščiti telo pred patogeno mikrofloro. Iz tega sledi, da lahko nepravilna sestava sline povzroči motnje v delovanju, kot je disfunkcija črevesja. Zdi se, da je tako majhna stvar, vendar so posledice lahko katastrofalne. In same motnje so lahko na ravni subtilnih teles, kar lahko privede do nepravilnega delovanja živčnega sistema in nepravilne produkcije. potrebne snovi, in na fizično gosto. Ne prestrašite se in takoj zagrabite panike. Naše telo ni tako neumno, zato ima cel prebavni sistem.
Prebavni proces v požiralniku
In tako je prva ovira premagana: hrano pogoltnete in ta vstopi v požiralnik. In to je druga kontrolna točka. Mnogi ljudje menijo, da je požiralnik le nekakšen "vodnik". Ampak to sploh ne drži. Požiralnik ima poleg svoje vodilne funkcije še vrsto drugih lastnosti. Vsebuje posebne žleze (srčne), ki proizvajajo hormone. Ti hormoni spodbujajo proizvodnjo druge snovi, pepsinogena. Informacije o sestavi hrane, ki pridejo v možgane skozi strukture našega živčnega sistema, se obdelajo na esenčni ravni in telo reagira s proizvodnjo določenih encimov ali hormonov.
In ta reakcija telesa v požiralniku je sproščanje posebnih encimov, ki se med prehodom hrane pomešajo z njo in nato, ko vstopijo v želodec, spodbudijo prebavo. V tem primeru je treba upoštevati in ne ločevati prejšnjega procesa, ki se dogaja v ustni votlini. Šele s povezavo teh dveh procesov lahko ugotovimo, da se vsak od njih dopolnjuje. Kot da bi bili nenadoma vloženi drug v drugega. Procesi, ki vodijo do analize hrane, sprožijo proizvodnjo hormonov in encimov. Hormoni in encimi so procesi, ki so bili sproženi na subtilni materialni ravni našega telesa. Vsi ti procesi so med seboj povezani.
Celotna površina požiralnika je prekrita s sluznico. Sluznica poleg nastajanja sluzi, ki olajša prehajanje hrane, opravlja še eno funkcijo – imunsko. Submukozna membrana vsebuje celice - makrofage, ki blokirajo prodiranje virusov. Lahko rečemo, da so to čuvaji druge kontrolne točke. In v odsotnosti teh varoval, tako kot pri drugih motnjah sluznice požiralnika, lahko pride do neravnovesja v delovanju prebavnega sistema in povzroči zaprtje.
Proces prebave v želodcu
Po prehodu te stopnje hrana vstopi v želodec. Tu se začne njegova prebava. Glavna funkcija želodca je sekretorna. Vključuje proizvodnjo želodčnega soka s strani žlez. Vsebuje različne encime - pepsin, renin, lipazo, pa tudi klorovodikovo kislino in sluz.
Pepsin je glavni encim želodčnega soka, s pomočjo katerega se v želodcu začne proces prebave beljakovin. Pepsin se proizvaja v neaktivni obliki kot pepsinogen, o katerem smo razpravljali prej. In kot smo že omenili, če se tak encim iz nekega razloga ne proizvaja ali se ne proizvaja dovolj, lahko to povzroči težave z defekacijo. Razlog za takšno obnašanje je, da se v želodcu pepsinogen v prisotnosti klorovodikove kisline pretvori v aktivna oblika– pepsin. Razgradi večino beljakovin, ki prihajajo s hrano, in če se to ne zgodi, potem prebava hrane ne bo potekala.
Obstaja še ena funkcija želodca - motor. Omogoča vam mešanje vhodne hrane z želodčnim sokom, kar spodbuja boljšo prebavo. Motorično funkcijo nadzirajo vagusni in simpatični živci. Če povzamemo na tej stopnji, lahko navedemo naslednje: motnje motorične funkcije želodca lahko povzročijo slabo ali nezadostno prebavo hrane, kar je lahko tudi eden od vzrokov za zaprtje.
Želodec ni tako preprost, kot se morda zdi na prvi pogled. Je tudi ovira za bakterije in viruse. Želodčna kislina lahko uniči viruse in je pomembna komponenta med prebavo hrane. Če pa se kislina ne spopade, potem v želodčni sluznici obrambo držijo levkociti, ki jih sluz ščiti pred agresivnimi vsebinami.
Poleg povedanega takoj opozorimo, da lahko slabo kakovostno izločanje želodčnega soka povzroči tudi zaprtje. Takšna kršitev lahko povzroči zastrupitev in povzroči vnetne procese. A tudi to je lahko samo posledica. Vzroki za takšno vedenje sekretornih žlez želodca so lahko kjer koli v večnivojskem sistemu telesa: od nepravilne proizvodnje katere koli beljakovine v celicah, neravnovesja v pretoku primarne snovi - do motenj, povezanih z DNK celica sama. Vse te procese je treba upoštevati pri preučevanju bolezni. In seveda je treba upoštevati predhodne procese, ki bi lahko vplivali na delovanje želodca.
Proces prebave v tankem črevesu
Preidimo na naslednjo točko naše raziskave. Ko naredimo še en korak na poti prebave, hrana ali bolje rečeno že pripravljena kaša (himus) vstopi v tanko črevo. Eden od oddelkov tankega črevesa je dvanajstnik, kamor najprej vstopi himus (prebavljena hrana). Pogosto se verjame, da prebava poteka le v želodcu. Toda to mnenje je napačno, saj ni brez razloga, da medicinsko ime združuje vse organe prebavnega sistema. Od njihovega usklajenega dela ni odvisna samo kakovost dohodne "hrane" za celice, ampak tudi visokokakovostno čiščenje telo pred toksini in nepotrebnimi sestavinami.
Proces črevesne prebave se začne v dvanajstniku. Tu se himus (prebavljena hrana) predela z žolčem. Žolč se proizvaja v jetrih. Vstopi skozi žolčni kanal. Glavne funkcije žolča pri prebavi so nevtralizacija želodčnega soka in priprava hrane za črevesno prebavo. Na splošno je žolč zelo pomemben del prebave. Nepravilno delovanje jeter lahko povzroči slabo proizvodnjo žolča, kar lahko vpliva na proces prebave in povzroči zaprtje.
Kompleks encimov vstopi v dvanajstnik skozi glavne in pomožne kanale trebušne slinavke. Ti pomembni encimi razgradijo vse sestavine hrane – beljakovine, maščobe in ogljikove hidrate. Zdaj si znova predstavljajte, da je na tej stopnji iz nekega razloga delovanje trebušne slinavke moteno: naj bo to stres, travma, nepravilna inervacija ali kakšen drug razlog, povezan ne le s fizično gostoto telesa, temveč tudi s strukturami bistva. . Nato se kakovost prebave močno zmanjša, kar lahko v prihodnosti povzroči tudi zaprtje.
Aktivna absorpcija vode se pojavi v dvanajstniku, mineralne soli, vitamini, pa tudi aminokisline, maščobne kisline, mono- in disaharidi. Toda proces absorpcije v tem delu se šele začenja in poteka predvsem v jejunumu in ileumu. Tu so snovi razčlenjene na enostavnejše. Povedati je treba, da v Tanko črevo nastaja črevesni sok. To je kompleksen prebavni sok, ki ga proizvajajo celice sluznice. In vloga tega soka ni tako preprosta, kot se je izkazalo. Sodobni znanstveniki so identificirali enega od pomembne funkciječrevesni sok: vsebuje encim, ki pretvori škrob v glukozo. Škrob je praktično netopen v vodi – rad absorbira vodo. Zato sta dva pomemben element: to je prisotnost vode in encimov, ki razgrajujejo škrob v črevesju. Mimogrede, škrob je pasta (lepilo). Presežek škroba in pomanjkanje encimov za razgradnjo lahko povzroči resne prebavne težave, vključno z zaprtjem. Motnje, ki vodijo do nepravilne proizvodnje črevesnega soka, so lahko v celoti znotraj različna področja naše telo – od stresa do vodnega neravnovesja. Zato v vsakem konkreten primer vse moraš pogledati možne možnosti motnje v prebavni fazi, da bi pravilno diagnosticirali vzrok bolezni.
Proces prebave v debelem črevesu
Zadnja in pomembna ovira na cesti je del debelega črevesa. Ima dve funkciji: sesalno in odzračevalno. Tu se absorbirajo glukoza, vitamini in aminokisline, ki jih proizvajajo bakterije v črevesni votlini, do 95% vode in elektrolitov. Torej približno 2000 gramov živilske kaše (himusa) dnevno preide iz tankega črevesa v debelo črevo, od tega po absorpciji ostane 200-300 gramov blata.
V debelem črevesu je veliko število bakterije, ki povzročajo fermentacijo ogljikovih hidratov in gnitje beljakovin. Zahvaljujoč tem bakterijam se vlaknine razgradijo, produkti te razgradnje pa se pod vplivom encimov črevesnega soka prebavijo in absorbirajo. Rastlinske vlaknine pridejo v debelo črevo nespremenjene, saj jih ne prebavijo niti sok trebušne slinavke niti druge črevesne snovi. Po eni strani imajo vlaknine pomembno vlogo pri nastajanju blata. Sposoben je pritegniti vodo in s tem olajšati prehod blata v črevesje. Vendar pa lahko vlaknine s povečano absorpcijo vode v črevesju povzročijo motnje črevesne evakuacijske funkcije. Po drugi strani pa, če je črevesna mikroflora porušena, na primer pri uporabi antibiotikov, se vlakna ne razgradijo. To lahko povzroči tudi zaprtje.
Pri gnitju beljakovin in drugih neabsorbiranih razpadnih produktov nastajajo strupene snovi: indol, skatol, fenol in druge, ki lahko ob vstopu v kri povzročijo zastrupitev ali druge motnje v delovanju prebavnega sistema in celotnega telesa. Vendar je to preprečeno zaščitna funkcija jetra, ki so odgovorna za proizvodnjo žolča. Presežek strupov lahko moti delovanje jeter in krog se sklene, kar povzroči prebavne težave, kar lahko povzroči zaprtje.
Zdaj smo dosegli zadnjo stopnjo procesa in tako potovanje nam je omogočilo, da vidimo, da lahko na kateri koli stopnji prebave že majhna motnja povzroči resne posledice. Ena izmed njih je motnja defekacije. Nepravilno delovanje celic sluznice, sekretornih celic, celic živčnega sistema, neravnovesje v delovanju različnih materialnih ravni človeškega telesa, nepravilna proizvodnja encimov, vodno neravnovesje in druge motnje - vse to so razlogi. motnja prebavni sistem, kar povzroča zaprtje.
Kakšne so lahko posledice zaprtja?
Posledice zaprtja so lahko zelo neprijetne. Počasno gibanje blata v črevesju vodi do motene absorpcije beljakovin. Ta proces prispeva k koncentraciji amoniaka v krvi. Amoniak nastane pri gnitju ostankov hrane v debelem črevesu. K temu prispevajo bakterije. Ta proces je lahko samo posledica nepravilne prebave. hranila. Povečana vsebina amoniak v krvi spremeni kislinsko-bazično ravnovesje medceličnega okolja – to negativno vpliva na prepustnost celičnih membran. Po drugi strani so celice napolnjene s toksini, vključno s centralnim živčnim sistemom. Posledice takšne »kontaminacije« celic so lahko nespečnost, razdražljivost, živčnost itd. Snovi, ki nastanejo pri razpadu, lahko bistveno zmanjšajo nevtralizacijsko sposobnost jeter. To dodatno poveča količino amoniaka v telesu. To lahko dodatno povzroči poškodbe samih jeter. Ko se pogostost odvajanja blata upočasni, odkrijejo hepatitis pri 92% bolnikov. Ker se trajanje zaprtja poveča, je kri slabo nasičena s kisikom. Posledice so zmanjšanje presnovnih procesov v telesu. Kronično zaprtje vodi do sprememb v imunskem sistemu. Barierna funkcija debelega črevesa je motena zaradi sočasnih vnetnih procesov in sprememb na njegovi sluznici. Disbakterioza črevesne mikroflore, kronična zastrupitev - vse to so posledice takšne motnje, kot je zaprtje. Dolgotrajno zaprtje lahko povzroči različne spremembe v črevesju. To je pojav in poslabšanje hemoroidov, pojav proktitisa itd. Zaprtje je lahko zapleteno zaradi razvoja sekundarnega kolitisa, bolezni žolčnega trakta, enteritisa in hepatitisa. Fekalni kamni lahko povzroči črevesno obstrukcijo.
Kako lahko Luch-Nick pomaga pri zaprtju?
 Ugotoviti vzrok kršitve včasih ni enostavno. Ko smo potovali skozi prebavni sistem, smo videli, da je to zelo zapleten, večstopenjski proces, ki se pojavi med interakcijo številnih teles esence: od nastanka občutka lakote - kot reakcije na spremembe v subtilnih telesih, na fizično manifestacijo prebavnega procesa. Če torej človeka obravnavamo kot sistem fizično gostega telesa in njegovega bistva, z nenehnim medsebojnim delovanjem teh istih teles, lahko sklepamo o vzrokih kršitve in, kot kaže, najdemo izhod v najbolj težke situacije. In v takšni situaciji nam na pomoč priskoči znanje Nikolaja Viktoroviča Levašova o človeški strukturi.
Ugotoviti vzrok kršitve včasih ni enostavno. Ko smo potovali skozi prebavni sistem, smo videli, da je to zelo zapleten, večstopenjski proces, ki se pojavi med interakcijo številnih teles esence: od nastanka občutka lakote - kot reakcije na spremembe v subtilnih telesih, na fizično manifestacijo prebavnega procesa. Če torej človeka obravnavamo kot sistem fizično gostega telesa in njegovega bistva, z nenehnim medsebojnim delovanjem teh istih teles, lahko sklepamo o vzrokih kršitve in, kot kaže, najdemo izhod v najbolj težke situacije. In v takšni situaciji nam na pomoč priskoči znanje Nikolaja Viktoroviča Levašova o človeški strukturi.
Prav na podlagi znanja N.V. Levashov je ustvaril tehnologijo "Luch-Nik", ki je sestavljena iz generatorja primarne snovi in posebej zasnovanega programsko opremo, preko katerega se nadzoruje tehnologija.
"Luch-Nick" ima kompleksen učinek na subtilna telesa telesa. Ker obstaja neprekinjeno kroženje primarnih snovi med vsemi človeškimi telesi in znotraj njih, se pozitivne spremembe na ravni subtilnih teles telesa sčasoma odražajo na fizično telo. To blagodejno vpliva na celoten sistem kot celoto. Pozitivne spremembe V subtilna telesa prispevati k odpravi tako same kršitve kot njenih vzrokov in posledic.
Več o principu delovanja Luch-Nika lahko izveste .
Kaj je mogoče vključiti v programsko opremo Luch-Nik za zaprtje? 
Za zaprtje v razdelku menija "TELESNI SISTEMI" bo najprej treba uporabiti prebavni sistem. Ker je ravno to neposredno povezano z motnjami defekacije. Ker pa je prebavni sistem nadzorovan živčni sistem in možgani, potem je priporočljivo uporabiti te sisteme. Potrebno in pomembno dejanje se bo vklopil endokrini sistem, saj hormoni neposredno sodelujejo pri procesu prebave. Ta niz ukrepov bo pripomogel k uravnoteženemu pristopu k preprečevanju zaprtja. Ti sistemi se lahko uporabljajo ločeno ali v povezavi drug z drugim. Razlika med kompleksnim učinkom in enim bo stopnja vpliva na telo. Da bi se izognili preobremenitvi, program izvaja funkcijo za zmanjšanje stopnje vpliva, ko so vklopljeni dodatni sistemi.
V rubriko “ODPRAVA VZROKOV IZGUBE” lahko vključite naslednje postavke: popravek zunanji vplivi, motnje biopolja in genetska motnja. To bo ustvarilo pogoje za zaščito pred škodljiv vpliv zunanje okolje, korekcija gensko prenosljivih motenj itd. Potrebno je očistiti telo odpadkov, toksinov in drugega škodljive komponente– to bo pripomoglo k boljšemu delovanju jeter oz vsaj, ji bo olajšal delo. Če želite to narediti, je logično aktivirati funkcije: celični odpadki, toksini, težke kovine. Za lažje delo imunski sistem, je koristno vključiti funkcije: virusi, bakterije, bakteriofagi, glive, helminti, ali funkcijo "Po izbiri "LuchNik".
 Poglavje »PREVENTIVA. SO POGOSTI". Kršitev, kot je npr zaprtje označen kot ločena funkcija. to minimalno zahtevano, ki se lahko uporablja za to motnjo. Ker pa stopnja motenj lahko presega delo samo enega sistema telesa, ne bi bilo odveč uporabiti takšnih preventivnih ukrepov, povezanih s črevesno disfunkcijo, kot so: amebiaza, Crohnova bolezen, gastritis, hemoroidi, hiatalna kila, divertikli, peptični ulkus. Kršitve v zvezi z vnetni procesi in virusne poškodbe, kot so: disbakterioza, enterobioza, kolitis, enteritis, zastrupitev s hrano, proktitis, salmoneloza priporočljivo je tudi uporabljati. Ne smemo pozabiti na motnje, povezane z delovanjem centralnega živčnega sistema – to so arahnoiditis, bulimija, pretres možganov, nevritis in nevralgija... Aktivirajte funkcijo depresija lahko koristen dodatek k njim, saj je zaprtje lahko posledica stresa. Še en pomembna točka bo vključeval funkcije, povezane z boleznijo jeter in proizvodnjo žolča. Kot smo že opisali, je žolč pomemben člen v prebavi, zato lahko uporabite naslednje funkcije: Ghepatitis, holelitiaza, opisthorchiasis, helminthiasis, holecistoholangitis, žolčna diskinezija, ciroza jeter. Aktivacija funkcije je lahko koristna za preprečevanje polipidi.
Poglavje »PREVENTIVA. SO POGOSTI". Kršitev, kot je npr zaprtje označen kot ločena funkcija. to minimalno zahtevano, ki se lahko uporablja za to motnjo. Ker pa stopnja motenj lahko presega delo samo enega sistema telesa, ne bi bilo odveč uporabiti takšnih preventivnih ukrepov, povezanih s črevesno disfunkcijo, kot so: amebiaza, Crohnova bolezen, gastritis, hemoroidi, hiatalna kila, divertikli, peptični ulkus. Kršitve v zvezi z vnetni procesi in virusne poškodbe, kot so: disbakterioza, enterobioza, kolitis, enteritis, zastrupitev s hrano, proktitis, salmoneloza priporočljivo je tudi uporabljati. Ne smemo pozabiti na motnje, povezane z delovanjem centralnega živčnega sistema – to so arahnoiditis, bulimija, pretres možganov, nevritis in nevralgija... Aktivirajte funkcijo depresija lahko koristen dodatek k njim, saj je zaprtje lahko posledica stresa. Še en pomembna točka bo vključeval funkcije, povezane z boleznijo jeter in proizvodnjo žolča. Kot smo že opisali, je žolč pomemben člen v prebavi, zato lahko uporabite naslednje funkcije: Ghepatitis, holelitiaza, opisthorchiasis, helminthiasis, holecistoholangitis, žolčna diskinezija, ciroza jeter. Aktivacija funkcije je lahko koristna za preprečevanje polipidi.
Uporaba razdelka "PREPREČEVANJE". SPLOŠNO« je možno samo ločeno, z izjemo razdelka »PREVENTIVA«. SHARP” – za zmanjšanje verjetnosti preobremenitve.
Funkcije iz razdelka menija "PREVENTIVA". SHARP" se lahko uporablja v povezavi s funkcijami drugih razdelkov. Pomembno je zavzeti položaj stres- Ker praviloma je vzrok številnih motenj v telesu, vključno z zaprtjem. Ker delamo s prebavnim sistemom, ki vključuje izločevalni sistem, in je limfni sistem aktivno vključen v ta proces, pri delu z Luch-Nikom ne bi bilo slabo uporabiti funkcije limfadenitis. V nasprotnem primeru lahko vse funkcije tega razdelka kadar koli aktivirate hkrati in jih uporabljate skupaj.






