Hormonske in nehormonske spirale spadajo v isto skupino kontracepcijskih sredstev, vendar imajo pomembne razlike. Kaj je bolje - Mirena ali običajni IUD? Kateri izdelek izbrati in kakšna je temeljna razlika med njima? Preberite spodaj in našli boste odgovore na vsa vaša vprašanja.
Zakaj potrebujete intrauterino napravo?
Za doseganje kontracepcijskega učinka in zaščito pred neželeno nosečnostjo se uporabljajo nehormonske intrauterine naprave. Za razliko od nehormonska sredstva, Mirena povečuje kontracepcijski učinek in ima hkrati zdravilne lastnosti, ki preprečujejo razvoj nekaterih bolezni.
Hormonski IUD je našel svojo uporabo pri zdravljenju takšnih bolezni:
- Maternični fibroidi: zavirajo rast vozlov in zmanjšujejo neprijetne simptome bolezni.
- Hiperplastični procesi endometrija.
- Menstrualne nepravilnosti. Zahvaljujoč Mireni postanejo menstruacije redke in manj boleče, jajčniki pa še naprej normalno delujejo.
Spodnji diagram prikazuje glavne prednosti hormonskega sistema Mirena v primerjavi z običajnimi spiralami in kontracepcijske tablete. Vidimo lahko, da Mirena združuje prednosti spirale in peroralnih kontraceptivov ter odpravlja nekatere pomanjkljivosti obeh zdravil.

Učinkovitost intrauterinih vložkov
Za določitev zanesljivosti kontracepcijske metode se uporablja poseben indikator - indeks Pearl. Nižja kot je, boljše kontracepcijske lastnosti ima izdelek. Nehormonski IUD ima vrednosti 0,9-3, Mirena pa 0,1-0,5. To nakazuje, da je hormonski IUD učinkovitejši in da je tveganje za nenačrtovano nosečnost manjše.
Čas namestitve

Uporaba intrauterinega sistema Mirena pri ženskah, ki niso rodile, je možna le pod strogimi indikacijami in izključno. IUD se ne uporablja kot kontracepcijsko sredstvo do prvega poroda.
Možni neželeni učinki
Za vse intrauterine naprave so značilni naslednji neželeni učinki:
- Iz reproduktivnega sistema - razvoj vulvovaginitisa, okužbe medeničnih organov, izguba IUD iz maternične votline, krvav izcedek in nelagodje med spolni stik, perforacija maternice.
- Spremembe v naravi menstruacije.
Za razliko od nehormonskega IUD ima Mirena večjo verjetnost neželenih učinkov zaradi vsebnosti levonorgestrela v njej. Ti učinki vključujejo:
- Kršitev narave in cikličnosti menstruacije do amenoreje.
- Alergijske reakcije v obliki urtikarije, angioedema.
- Pojav cist na jajčnikih, mastopatija.
- Okvarjeno delovanje srčno-žilnega sistema - hipertenzija.
Obstaja razlika med nehormonskim in hormonskim intrauterinim vložkom. Kakšno kontracepcijo? primeren za žensko, odloči lečeči zdravnik glede na sočasne bolezni, anamnezo in kontraindikacije.
V stiku z
Ta brošura vsebuje razdelek o intrauterinih sistemih za sproščanje hormonov iz knjige “Intrauterina kontracepcija” avtorja V.N. Prilepskoy, A.V. Tagieva, E.A. Mezhevetinova (M.: GEOTAR-Media, 2010)
Moskva
ZALOŽNIŠKA SKUPINA
"GEOTAR-Media" 2010
Intrauterini sistemi za sproščanje hormonov - najbolj učinkovita in obetavna kontracepcijska sredstva
Glavna faza v razvoju IUD je bila izdelava intrauterinih sistemov, ki sproščajo hormone (IUD III. generacije).
Leta 1976 je bil v ZDA razvit prvi hormonski IUD "Progestasert", naprava v obliki črke T, izdelana iz polimera etilen vinil acetata, ki vsebuje titanov dioksid. Navpična gred kontracepcije vsebuje rezervoar, ki vsebuje 38 mg progesterona z barijevim kloridom, razpršenim v silikonu. Hitrost sproščanja progesterona je 65 mcg/dan. Glavna pomanjkljivost zdravila Progestasert je kratkotrajno kontracepcijsko in terapevtsko delovanje (12–18 mesecev) zaradi majhne količine hormona v rezervoarju. Zaradi tega in tudi zato, ker povečano tveganje razvoj zunajmaternične nosečnosti "Progestasert" se ne uporablja pogosto.
Po mnenju številnih raziskovalcev je najbolj učinkovit in obetaven IUD LNG-IUD, ki ga je leta 1975 razvilo podjetje Leiras Pharmaceuticals na Finskem, komercialno ime zdravila je Levonova. Trenutno je razširjena v mnogih državah, v Veliki Britaniji, Singapurju in drugih državah sveta, vključno z Rusijo, pa je registrirana pod imenom "Mirena".
LNG smo izbrali kot komponento intrauterinega sistema, saj je eden najmočnejših progestinov, ima izrazito afiniteto do progesteronskih receptorjev in izkazuje 100 % biološko aktivnost. LNG je sintetični gestagen iz skupine 19-norsteroidov, je najbolj aktiven od znanih gestagenov, ima močne antiestrogene in antigonadotropne učinke ter šibke androgene lastnosti.
LNG se v endometriju ne presnavlja tako hitro kot progesteron in ima izrazit učinek na endometrij. LNG, ki prihaja iz rezervoarja Mirena, vstopi v maternično votlino, nato migrira skozi mrežo kapilar v bazalni plasti endometrija v sistemski obtok in tarčne organe, vendar je sproščena doza tako majhna, da je možnost sistemskih neželenih učinkov minimalna. 15 minut po dajanju Mirene lahko LNG zaznamo v krvni plazmi, kjer reagira predvsem s proteinom, ki veže spolne steroide, katerega afiniteta za LNG je večja kot za endogene steroide.
LNG intrauterini sistem za sproščanje hormonov "Mirena" je plastični IUD v obliki črke T z rezervoarjem s premerom 2,8 mm, ki vsebuje 52 mg LNG, ki se nahaja okoli navpične palice v obliki tulca dolžine 19 mm. Rezervoar je prekrit s polidimetilsiloksansko membrano, ki regulira in vzdržuje hitrost sproščanja LNG do 20 mcg/dan. Celotna dolžina IUD je 32 mm.
Tehnika vstavljanja Mirene je zaradi velikega premera pripomočka zaradi prisotnosti rezervoarja s hormonskim zdravilom nekoliko drugačna od tiste pri vstavljanju običajnih IUD. Zato je včasih potrebna dilatacija cervikalnega kanala in lokalna anestezija.
Mehanizem kontracepcijskega delovanja Mirene
Visok kontracepcijski učinek zdravila Mirena je dosežen z več mehanizmi:
- spremembe v strukturi endometrija;
- disfunkcija spermijev;
- spremembe v viskoznosti in kemičnih lastnostih sluzi materničnega vratu;
- motnje peristaltike jajcevodov;
- zmanjšano delovanje hipotalamusa in hipofize (šibko zaviranje izločanja LH, spremembe v procesu ovulacije in funkciji rumenega telesca).
Mirena ima večplasten učinek na endometrij:
- zaviranje proliferativnih procesov;
- zatiranje mitotične aktivnosti celic endometrija in miometrija;
- decidu podobna reakcija strome;
- zadebelitev in fibroza sten krvnih žil;
- kapilarna tromboza;
- zmanjšana vaskularizacija in število žil;
- razvoj atrofičnih procesov in amenoreje.
Endometrijske žleze se zmanjšajo, atrofirajo, stroma postane edematozna, razvije se decidualna reakcija, stene krvnih žil se zadebelijo in postanejo fibrotične, pojavi se kapilarna tromboza. Včasih pride do vnetne reakcije, infiltracije levkocitov in nekroze strome endometrija. N. Critchley et al. (1998) so izvedli morfološko študijo endometrija pri 14 zdravih ženskah pred in 12 mesecev po uvedbi LNG-IUD. Avtorji so proučevali koncentracijo in lokalizacijo steroidnih receptorjev v endometriju. Pred vstavitvijo LNG-IUD je biopsija endometrija pokazala normalno morfološko sliko, ki je ustrezala proliferativni in sekretorni fazi ciklusa. 12 mesecev po uvedbi LNG-IUS so odkrili atrofijo endometrijskih žlez, psevdodeciduolizacijo strome in znatno zmanjšanje koncentracije estrogenskih receptorjev in progesteronskih receptorjev, zaradi česar je po njihovem mnenju morfologija in delovanje endometrija je moteno.
V ozadju visoke koncentracije LNG v endometriju se proliferativni procesi zavirajo, mitotična aktivnost celic endometrija in miometrija se zmanjša, njegova občutljivost na estradiol se zmanjša, kar je antiestrogeni in antimitotični učinek Mirene. Menijo, da se slednji uresničujejo z neposrednim učinkom visokih koncentracij LNG na estrogenske receptorje, ki se nahajajo v endometriju. P. Zhu et al. (1999) so opravili biopsijo endometrija pred in 12 mesecev po uvedbi LNG-IUD v fazi pozne proliferacije (na 10.–12. dan ciklusa), da bi določili koncentracijo estrogenskih in progesteronskih receptorjev. Izkazalo se je, da je njihova koncentracija bistveno nižja 12 mesecev po uvedbi LNG-IUS, kar avtorji pojasnjujejo kontracepcijski učinek in pojav amenoreje. Eden od dejavnikov, ki posredujejo mitotični učinek estrogenov na endometrij, je insulinu podoben rastni faktor-1. IN eksperimentalna študija F. Pekonen idr. (1992) so pokazali, da uporaba Mirene v endometriju poveča proizvodnjo beljakovin, ki vežejo inzulinu podoben rastni faktor-1, kar pomaga tudi pri zatiranju stimulativnega učinka estrogenov na mitotično aktivnost endometrija.
Levonorgestrel se v endometriju ne transformira tako hitro kot progesteron, zato ima bolj izrazit lokalni učinek.
O vlogi sprememb sluzi materničnega vratu pri kontracepcijskem učinku Mirene trenutno še potekajo razprave. Tako nekateri raziskovalci ugotavljajo, da uporaba Mirene zmanjša nastajanje sluzi v kanalu materničnega vratu. M.E. Ortiz et al. (1987) so opazili povečanje viskoznosti sluzi materničnega vratu zaradi povečanja njegove gostote, kar otežuje prehod ne le sperme v maternično votlino, temveč tudi patogenih mikroorganizmov. Pri ženskah, ki so zdravilo Mirena uporabljale več kot 7 let, je prišlo do zadrževanja plodne sluzi materničnega vratu v 69 % ovulacijskih ciklov.
V literaturi obstajajo dokazi, da lahko levonorgestrel in njegovi derivati neposredno vplivajo tudi na semenčice z zaviranjem njihove funkcionalne aktivnosti. Pomembna supresija delovanja endometrija lahko prispeva tudi k moteni migraciji semenčic v jajcevod.
Da bi rešili vprašanje, ali se pri uporabi Mirena LNG-IUD opazi zaviranje procesov ovulacije ali ne, je bilo izvedenih veliko število študij. Številni raziskovalci so enotni v mnenju, da ovulacijska funkcija jajčnikov ni zatrta zaradi Mirene. Po mnenju M. Colemana (1997) je v prvem letu do 78,5% menstrualnih ciklov ovulacijskih in le v majhnem odstotku primerov pride do zaviranja ovulacijskih procesov s kasnejšim razvojem nepopolne lutealne faze.
Amenoreja, ki je posledica uporabe LNG-IUD, ni posledica zatiranja delovanja jajčnikov, temveč reakcije endometrija na lokalno delovanje LNG. Pri uporabi Mirene so spremembe v hipotalamično-hipofiznem sistemu nepomembne: blago zaviranje izločanja luteinizirajočega hormona sredi menstrualnega ciklusa in motnje procesov ovulacije in regresije rumenega telesca.
I. Barbosa et al. (1990) zagotavljajo podatke o zmanjšanju najvišje koncentracije luteinizirajočega hormona po štirih letih uporabe Mirene tako pri ženskah z normalno ovulacijo kot pri bolnikih z insuficienco lutealne faze cikla. Učinek LNG na delovanje jajčnikov je odvisen od ravni hormona v plazmi, ki se pri vsaki bolnici razlikuje. Pri opisovanju delovanja jajčnikov med uporabo LNG-IUS nekateri avtorji navajajo, da po prvem letu uporabe Mirene ostane 85 % menstrualnih ciklov ovulacijskih. Po drugih podatkih je bilo v prvem letu uporabe Mirene zatiranje ovulacije opaženo pri 55% žensk, po 6 letih pa pri 14%. Anovulatorni cikli so povezani z visokimi koncentracijami LNG v plazmi.
Po mnenju I. Barbosa et al. (1990) se pri uporabi LNG-IUS ohrani ciklična funkcija jajčnikov, ne glede na prisotnost ali odsotnost menstrualne krvavitve. Amenorejo povzroča lokalni učinek LNG na endometrij. Glavne vloge pri preprečevanju nosečnosti nimajo zatiranje ovulacije, temveč spremembe v morfologiji in funkciji endometrija.
Zaradi sprememb, ki nastanejo v endometriju pod vplivom LNG-IUS, se količina in trajanje menstrualne krvavitve zmanjšata, saj se endometrij ne odziva na proliferativne učinke estradiola. Pri ženskah z normalno menstrualno izgubo krvi se število dni krvavitve zmanjša in po 1 letu lahko znaša 1 dan. Z menoragijo se po 3 mesecih količina izgube krvi zmanjša za 86%, po 1 letu - za 97%. Iz vsega zgoraj navedenega sledi, da sproščanje LNG v maternično votlino vodi do neizraženih sprememb v delovanju jajčnikov, amenoreja, ki se razvije pri 20% žensk v prvem letu uporabe Mirene, je predvsem posledica lokalnega učinka LNG na endometrij in ne zaviranje delovanja hipotalamično-hipofiznega sistema in jajčnikov.
Andersson et al. (1994) ugotavljajo, da LNG-IUD zagotavlja znatno večjo zaščito pred zunajmaternično nosečnostjo v primerjavi z drugimi intrauterinimi napravami. Po rezultatih evropske multicentrične študije je bila incidenca zunajmaternične nosečnosti na 100 žensk-let 0,2 za Mireno (5615 žensk-let) in 2,5 za Nova-T (2776 žensk-let).
Prednosti metode:
- zanesljiv kontracepcijski učinek, ki je primerljiv s kirurško sterilizacijo;
- nizki odmerki gestagenov v krvnem obtoku;
- pomanjkanje učinka prvega prehoda skozi prebavila in jetra;
- visoka varnost;
- reverzibilnost kontracepcijskega učinka (plodnost se obnovi 6–24 mesecev po koncu delovanja zdravila);
- pomanjkanje povezave s spolnim odnosom in potreba po vsakodnevnem samonadzoru uporabe;
- zmanjšanje količine in trajanja menstrualne izgube krvi (pri 82–96% bolnic);
- zdravilni učinek uporaba pri idiopatski menoragiji, dismenoreji, majhnih materničnih fibroidih, adenomiozi, hiperplaziji endometrija, dismenoreji, PMS;
- možnost uporabe kot gestagene komponente hormonskega nadomestnega zdravljenja;
- nizka pojavnost vnetnih procesov in zunajmaternične nosečnosti.
Napake:
- menstrualne nepravilnosti v obliki aciklične redke krvavitve in nerednega menstrualnega cikla;
- možnost razvoja amenoreje, katere vzrok je lokalni učinek LNG na endometrij in ne zaviranje delovanja sistema hipotalamus-hipofiza-jajčniki. Vendar pa je za ženske z močnimi menstruacijami in anemijo zaradi pomanjkanja železa lahko razvoj tega stanja prednost.
Možni neželeni učinki in zapleti
Najpogostejši zapleti so menstrualne nepravilnosti in aciklične skromne krvavitve, pa tudi slabost, glavobol, napihnjenost mlečnih žlez, akne, ki izginejo brez dodatnega zdravljenja in se ne štejejo za indikacijo za odstranitev kontracepcije.
Najpogostejši stranski učinek Mirene v prvih treh mesecih je aciklična šibka krvavitev in nereden menstrualni ciklus. Pri primerjavi narave menstrualnih ciklov pri ženskah z LNG-IUD in Nova-T je bilo ugotovljeno, da je bilo v prvih dveh mesecih trajanje menstrualne krvavitve in acikličnega redkega krvavitve bistveno daljše pri uporabi Mirene, v tretjem in četrtem mesecu so te razlike izginile, po petih mesecih pa se je število dni menstrualnih in acikličnih krvavitev v skupini z Mireno močno zmanjšalo v primerjavi s skupino z Nova-T.
Po F. Sturridge et al. (1997) več kot 10% žensk pet mesecev po uvedbi Mirene doživi amenorejo zaradi atrofije endometrija zaradi lokalnega učinka LNG, ne pa tudi disfunkcije jajčnikov. Omeniti velja, da mnogi avtorji menijo, da je uporaba izraza "amenoreja" za označevanje odsotnosti menstruacije med uporabo LNG-IUS nesprejemljiva, ker je amenoreja v tem primeru simptom, ne bolezen in je lahko štejejo za terapevtski učinek te metode kontracepcije.
C.S. Nilsson et al. (1984) so odkrili znatno zmanjšanje obsega menstrualne izgube krvi med uporabo zdravila Mirena v primerjavi z naravo menstruacije pred uvedbo IUD ali v primerjavi z menstruacijo v ozadju izdelkov, ki vsebujejo baker. Povprečna izguba krvi v treh ciklih za Mireno je bila ta študija 72 ml, za baker pa 112 ml. Glede na rezultate retrospektivne študije se je količina menstrualne izgube krvi v prvih treh mesecih zmanjšala za 62–75% pri vseh ženskah (pri bolnicah z menoragijo - za 86%) in za 96% po letu uporabe LNG. - IUD.
Včasih se pri bolnikih v prvih mesecih po uvedbi Mirene pojavijo simptomi depresije, kar strokovnjaki pojasnjujejo z nizko koncentracijo estradiola v krvni plazmi.
Glavobol med uporabo LNG-IUS se pojavi pri 5–10 % žensk. Praviloma izgine po 2-3 mesecih in ne zahteva posebnega zdravljenja. Včasih opazimo nabrekanje mlečnih žlez, predvsem pri bolnikih z visoko koncentracijo estradiola v krvni plazmi ali v prisotnosti neovuliranega folikla.
Med uporabo Mirene se lahko pojavijo funkcionalne ciste na jajčnikih, ki pa običajno izzvenijo brez zdravljenja in niso indikacija za odstranitev spirale.
Incidenca PID pri uporabi LNG-IUS je nizka. Splošni indikator je bil 0,5 v primerjavi z 2,0 pri uporabi T Cu-200 Ag (Toivonen J., 1991), kar je avtorjem omogočilo zaključek, da ima LNG-IUD zaščitni učinek proti vnetnim boleznim spolnih organov. Menijo, da znatno zmanjšanje PID z Mireno omogoča razširitev indikacij za njeno uporabo. Zato je za preprečevanje tega zapleta potrebno predhodno presejanje za spolno prenosljive okužbe, zlasti pri ženskah, mlajših od 25 let, in tistih, ki so pred kratkim zamenjale partnerja.
Resnost neželenih učinkov se zmanjša z daljšim trajanjem uporabe LNG-IUD.
Po mnenju V.N. Prilepskoy et al. (2000), najpogostejši neželeni učinki pri uporabi Mirene so: aciklične medmenstrualne krvavitve (50,8%), napihnjenost mlečnih žlez (15,4%) in akne (15,4%), ki se pojavijo v prvih 2-3 mesecih uporabe kontracepcije in nato izginejo brez predpisovanja kakršnega koli zdravljenja. Do konca prvega leta opazovanja se amenoreja razvije pri 38,5% žensk.
Učinkovitost in obnovitev plodnosti po prekinitvi
Po številnih študijah je visoka kontracepcijska učinkovitost LNG-IUS (Pearlov indeks 0–0,3) primerljiva s kirurško sterilizacijo, vendar je za razliko od nje kontracepcijska metoda popolnoma reverzibilna.
Pomembno merilo za učinkovitost katere koli kontracepcije je poznejša ohranitev reproduktivne funkcije.
Kontracepcijski učinek LNG-IUD je popolnoma reverzibilen. Na podlagi številnih številnih študij lahko sklepamo, da se po odstranitvi Mirene plodnost ženske obnovi zelo hitro: v enem letu pogostost načrtovanih nosečnosti doseže 79,1–96,4%. Stanje endometrija se obnovi 1-3 mesece po odstranitvi LNG-IUD, menstrualni cikel se normalizira v 30 dneh, plodnost - v povprečju po 12 mesecih.
Tudi rezultati drugih raziskav potrjujejo hiter proces normalizacije menstrualne in reproduktivne funkcije. Po mnenju V.N. Prilepskoy et al. (2000) ob enoletni uporabi te metode kontracepcije nobena od 65 žensk ni zanosila.
V tabeli 10 prikazuje uporabo Mirena LNG-IUD po umetna prekinitev nosečnost glede na multicentrično primerjalno študijo v 5 letih.
Tabela 10. Uporaba intrauterinih vložkov po splavu, % (multicentrična primerjalna 5-letna študija 438 žensk po elektivni prekinitvi nosečnosti, Pakarinen et al., 2003)
Kako uporabljati zdravilo Mirena
Tehnika vstavljanja Mirene je zaradi velikega premera pripomočka zaradi prisotnosti rezervoarja s hormonskim zdravilom nekoliko drugačna od tiste pri vstavljanju običajnih IUD. Zato je včasih med vstavitvijo potrebna razširitev cervikalnega kanala in lokalna anestezija. LNG-IUD "Mirena" se lahko vstavi kadar koli v ciklu (pod pogojem, da je nosečnost izključena), takoj po splavu v prvem trimesečju in v odsotnosti okužbe, po porodu - ne prej kot 4 tedne (Prilepskaya V.N., Tagieva A.V., 1998). Mirena ne vpliva na kakovost in količino Materino mleko ter rast in razvoj otroka in ga lahko uporabljajo 4 tedne po rojstvu tako doječe ženske kot tiste, ki ne dojijo (Heikkilä et al., 1982).
LNG-IUD je treba namestiti v fundicalni položaj, takrat je zagotovljen največji učinek in zmanjšana verjetnost odstranitve pripomočka zaradi krvavitve (Luukkainen T., 1993).
Pred vstavitvijo Mirene je treba opraviti splošni klinični pregled bolnice (splošni pregled, merjenje krvnega tlaka), vaginalni pregled, ultrazvok medeničnih organov, razširjeno kolposkopijo in bakterioskopski pregled izcedka iz nožnice.
Spremljanje bolnikov, ki uporabljajo Mireno
1 mesec po vstavitvi Mirene je potrebno opraviti prvi kontrolni pregled, da preverimo prisotnost niti in se prepričamo, da je IUD pravilno nameščen.
Ponovne preglede je treba opraviti po 3 mesecih, nato vsaj enkrat na 6 mesecev in nato zadostuje enkrat letno.
Bolnico je treba naučiti, da po vsaki menstruaciji opravi samopregledovanje: s palpacijo preverite položaj niti IUD, da ne zamudite izgona Mirene. Če niti niso najdene, je treba opraviti transvaginalni ultrazvok.
Bolniku je treba pojasniti, da se je treba v primeru povišane telesne temperature, bolečine v spodnjem delu trebuha, patološkega izcedka iz genitalnega trakta, spremembe v naravi ali zamude menstruacije čim prej posvetovati z zdravnikom.
Če menstrualne krvavitve ni v 6 tednih po zadnji menstruaciji, je treba izključiti nosečnost (določanje β-podenot humanega horionskega gonadotropina v krvi in urinu) in izgon Mirene (ultrazvok medeničnih organov).
Vpliv na presnovne procese
Glede na obsežne študije s petletnimi kontrolnimi obdobji Mirena nima negativen vpliv na kazalcih koagulacijskega sistema krvi.
Po mnenju A.V. Tagieva et al. (2000), vsebnost fibrinogena, faktorjev protrombinskega kompleksa, trombocitov in njihove agregacijske aktivnosti med uporabo Mirene ostaja stabilna. Uporaba Mirene ne vodi do hiper- ali dislipidemije. Nihanja lipidnega spektra krvi (vsebnost skupnega holesterola, holesterola lipoproteinov visoke gostote, holesterola lipoproteinov nizke gostote, holesterola lipoproteinov zelo nizke gostote, trigliceridov) niso presegla standardnih vrednosti, tj. njegov aterogeni učinek na parametre lipidnega spektra krvi in aktivnost jetrnih encimov ni bil zaznan. Poleg tega rezultati kliničnih preskušanj, ki je trajalo 5 let, je pokazalo, da Mirena nima negativnega vpliva na krvni tlak in telesno težo. Po naših podatkih uporaba Mirene ne poslabša metabolnega nadzora in ne povzroča insulinske rezistence.
Zdravilne lastnosti Mirene
Sistem za sproščanje LNG je bil razvit kot metoda kontracepcije. Vendar pa so rezultati nekaterih kliničnih študij pokazali, da ima ta sistem številne terapevtske lastnosti, ki so povezane predvsem s specifičnim učinkom LNG na endometrij, kar ima za posledico zmanjšano izgubo krvi.
Po K. Andersson in G. Rybo (1990) se menstrualna izguba krvi zmanjša za 86% 3 mesece po uvedbi Mirene in za 97% po 1 letu.
Učinek LNG-IUD na endometrij se lahko uporabi za zdravljenje nekaterih ginekološke bolezni, predvsem pa DUB in menoragija.
Mehanizem za zmanjšanje volumna menstrualne krvi v ozadju LNG-IUS je razložen z zmanjšanjem stopnje poškodbe in vaskularizacije endometrija, zmanjšanjem ravni PG in dejavnikov fibrinolitične aktivnosti, zaviranjem proliferativnih procesov v endometrij in kasnejši razvoj njegove atrofije.
Po mnenju številnih raziskovalcev se Mirena uspešno uporablja za:
- menoragija, zmanjšanje izgube krvi za 97% v 12 mesecih; učinkovitejši od drugih konzervativnih načinov zdravljenja menoragije;
- tako učinkovita in sprejemljiva kot ablacija endometrija;
- ekonomično v primerjavi s histerektomijo.
Po mnenju številnih raziskovalcev je lahko uporaba Mirena LNG-IUD dobra alternativa kirurškemu zdravljenju zaradi izrazitega učinka na endometrij in znatnega zmanjšanja izgube krvi ter odsotnosti stranskih učinkov.
V publikacijah, posvečenih zdravljenju menoragije z uporabo LNG-IMS, velika pozornost dana je možnost, da se izognemo kirurškemu posegu, ki ga opravi 60% žensk s krvavitvami. Kljub učinkovitosti kirurškega zdravljenja obstaja nevarnost pooperativnih zapletov.
Leta 1997 so Crosagnini et al. objavili prve primerjalne podatke o vplivu Mirena LNG-IUD in transcervikalne resekcije endometrija na menoragijo, pridobljene v randomiziranem kontroliranem preskušanju v dveh skupinah žensk: glede na Mirena LNG-IUD (n=30) in po transcervikalni resekcija endometrija (n= trideset). Ocenjene so bile značilnosti, kot je značaj menstrualni tok, stopnja zadovoljstva pacientov z rezultati zdravljenja, kazalci splošne kakovosti življenja, ki se na začetku v obeh skupinah niso razlikovali. Po enem letu je bilo ugotovljeno, da sta obe metodi zelo učinkoviti.
Leta 1997 so J. Barrington in sod. ocenili učinek Mirena LNG-IUS na menoragijo. Petdeset žensk je čakalo na kirurški poseg (histerektomija ali transcervikalna resekcija endometrija), ker so bile v tem času vse možnosti konzervativnega zdravljenja izčrpane. Tem ženskam so med čakanjem na operacijo ponudili vstavitev Mirena LNG-IUS. 3 mesece po vstavitvi IUD se je obseg izgube krvi bistveno zmanjšal pri 37 ženskah, do konca leta uporabe LNG-IUD pa še pri 4, tj. 41 od 50 žensk je pokazalo izrazit pozitiven učinek in vse so zavrnile kirurško zdravljenje. Poleg tega je 56 % bolnic opazilo znatno zmanjšanje ali popolno prenehanje simptomov PMS, 80 % pa zmanjšanje resnosti simptomov dismenoreje.
R. Crosignani idr. (1997) so izvedli primerjalno študijo rezultatov zdravljenja DUB pri 70 ženskah, starih 38–53 let, z uporabo LNG-IUD (skupina 1) in resekcijo endometrija (skupina 2). Po 1 letu so bili rezultati zdravljenja naslednji: amenoreja je bila opažena pri 18% (1. skupina) in 26% (2. skupina), hipomenoreja - pri 47 in 46%, menoragija - pri 12 oziroma 8%.
Po mnenju J. Puolukka et al. (1996) je treba zdravljenje DUB začeti z uvedbo LNG-IUS. Po njihovih podatkih se je 67% žensk izognilo kirurškemu posegu zaradi dobrih rezultatov uporabe LNG-IUD.
Zanimivi so podatki iz Cochranovega pregleda, Stewart et al. in Hurskainen et al. (2001), ki so svoja randomizirana preskušanja posvetili primerjavi zdravljenja menoragije z Mirena LNG-IUD (n=119) in histerektomijo (n=117). V skupini žensk, ki so prejele Mirena LNG-IUD, jih je 68 % nadaljevalo to terapijo do 12 mesecev in se izognilo operaciji. V skupini žensk, ki so uporabljale Mirena LNG-IUD, je bilo 8 ponovnih obiskov v ambulanti. V skupini žensk, ki so bile podvržene histerektomiji - 43. V obeh skupinah se je kakovost življenja, povezana z zdravjem, izboljšala. Vendar je bil strošek zdravljenja v skupini operiranih žensk skoraj 3-krat višji kot pri uvedbi Mirena LNG-IUD. To je avtorjem omogočilo, da so prišli do zaključka, da je uporaba Mirena LNG-IUD alternativa histerektomiji pri ponavljajočih se DUB.
Leta 2006 je R.A. Busfeld et al. primerjali učinkovitost Mirene s toplotno balonsko ablacijo endometrija. Študijsko skupino je sestavljalo 79 žensk z močno krvavitvijo iz maternice. Pri 40 izmed njih je bil uporabljen IUD, pri 39 bolnicah pa je bila opravljena termobalonska ablacija endometrija. Volumen izgube krvi smo merili s posebno grafično lestvico pri 3, 6, 12 in 24 mesecih. Poleg tega so pacienti istočasno izpolnjevali vprašalnike z vprašanji o učinkovitosti njihove terapije. V obeh primerih je bilo zaradi zdravljenja ugotovljeno znatno zmanjšanje krvavitve. Vendar pa je bila po 12 in 24 mesecih povprečna stopnja krvavitve znatno nižja pri bolnikih z IUD v primerjavi s tistimi, zdravljenimi s toplotno balonsko ablacijo. Po 24 mesecih se je pri 9 (35 %) ženskah, ki so nadaljevale z uporabo zdravila Mirena, v primerjavi z 1 (5 %) po ablaciji endometrija razvila amenoreja (P = 0,025). Pri 11 (28 %) ženskah z IUD in pri 10 (26 %) po ablaciji endometrija je bilo zdravljenje neuspešno.
Leta 1991 so Milson et al. objavili rezultate primerjalne študije o vplivu Mirena LNG-IUD, nesteroidnega protivnetnega zdravila (flurbiprofena) in antifibrinolitika (transamične kisline) na količino menstrualne izgube krvi pri ženskah z idiopatsko menoragijo. Z Mirena LNG-IUD se je začetna izguba krvi z 80 na 381 ml po 12 mesecih zdravljenja zmanjšala na raven od 0 do 33 ml. Povečanje vsebnosti hemoglobina je bilo približno 10 %. Flurbiprofen in transamična kislina sta tudi zmanjšala menstrualno izgubo krvi, vendar v manjši meri in nista vplivala na raven hemoglobina.
Tako so bili rezultati uporabe LNG-IUD manj zadovoljivi, a dovolj dobri, da bi to konzervativno metodo zdravljenja obravnavali kot alternativo operaciji.
Pozitiven učinek Uporabo Mirene so opazili pri zdravljenju hiperplazije endometrija. A. Perino et al. (1987) so uvedli LNG-IUD 2 meseca pred histerektomijo za maternične fibroide v kombinaciji s hiperplazijo endometrija, ki jo spremlja menometroragija. Že po 2 mesecih uporabe LNG-IUD je bil dosežen pozitiven učinek pri 85,2% žensk (popolna regresija hiperplazije). Po odstranitvi LNG-IUD niso opazili recidivov (Scarselli G. et al., 1988). Avtorji te študije menijo, da je najprimernejša uporaba LNG-IUD za lokalno zdravljenje hiperplazije endometrija pri ženskah v rodni dobi, ki potrebujejo kontracepcijo, pa tudi pri tistih, pri katerih je sistemsko hormonsko zdravljenje kontraindicirano in histerektomija ni indicirana. Vendar morajo biti rezultati teh del potrjeni z daljšimi in bolj poglobljenimi študijami. Po mnenju V.N. Prilepskoj, L.I. Ostreikova (2002) pri vseh ženskah (28,6%) z žariščno hiperplazijo endometrija 12 mesecev po uvedbi Mirene niso odkrili nobenih patoloških sprememb.
Rezultati multicentrične študije, ki je trajala 7 let (Sivin J. et al., 1994), so pokazali zmanjšanje incidence materničnih fibroidov pri ženskah, ki uporabljajo LNG-IUD, v primerjavi z IUD, ki vsebujejo baker. Čeprav natančni mehanizmi tega procesa niso jasni, se lahko strinjamo s predpostavko F. Pekonen et al. (1992), da LNG vpliva na nastajanje inzulinu podobnega rastnega faktorja v endometriju. Po rezultatih T. Luukainena in sod. (1993), A. Singer (1994), V. Grigorieva et al. (2004) opazimo zmanjšanje velikosti fibroidov po 6–18 mesecih uporabe LNG-IUD.
V.A. Grigorieva, E.K. Aylamazyan et al. (2004) so dokazali izrazit terapevtski učinek LNG-IUD za korekcijo hiperpolimenoreje pri ženskah z materničnimi fibroidi, ki trpijo zaradi močne menstrualne krvavitve. V svoji študiji so pokazali znatno zmanjšanje menstrualne izgube krvi pri ženskah z materničnimi fibroidi le 3 mesece po začetku uporabe metode. Poleg tega je 40 % bolnic poročalo o amenoreji po enem letu uporabe LNG-IUD.
R. Varma et al. (2006), ki je povzel rezultate številnih študij, je prišel do zaključka, da Mirena pomaga zmanjšati velikost materničnih fibroidov in bistveno zmanjša izgubo krvi zaradi materničnih fibroidov.
Zmanjšanje velikosti materničnih fibroidov po 6–18 mesecih uporabe LNG-IUS so opazili v delih drugih avtorjev. Po mnenju L.I. Ostreikova (2002) so pri vseh bolnicah z miomi maternice opazili zmanjšanje miomatoznih vozlov z 1,49±0,3 cm na 1,32±0,2 cm.
Po številnih študijah je učinkovitost intrauterine uporabe LNG primerljiva z učinkovitostjo kirurških metod zdravljenja hiperpolimenoreje. Vendar pa v primerjavi z kirurške metode LNG-IUS ima številne nesporne prednosti: metoda je reverzibilna in priporočljiva za dolgotrajno uporabo.
Po mnenju nekaterih raziskovalcev zmanjšanje obsega in trajanja menstrualne krvavitve med uporabo LNG-IUS vodi do povečanja ravni hemoglobina in feritina. Po mnenju P.R. Abakarova (2002) pri uporabi zdravila Mirena v enem letu opazimo znatno povečanje koncentracije hemoglobina v krvi s 105,49±1,45 na 129,98±1,22 g/l. Dokazano je, da je velika izguba krvi med menstruacijo največ pogost vzrok anemija zaradi pomanjkanja železa pri ženskah. Faundes et al. (1988) so preučevali učinek Mirena LNG-IUD pri preprečevanju in zdravljenju anemije zaradi pomanjkanja železa pri ženskah z uporabo različnih vrst IUD (LNG-IUD, T Cu-380 Ag, Lippesove zanke). Kontrolno skupino so sestavljale ženske brez IUD.
Endometrioza je najpogostejši vzrok kronične bolečine v medenici pri ženskah. Po mnenju C.A. Petta et al. (2005) ima 10 % žensk z bolečino v medenici endometriozo različnih stopenj. Že dolgo je znano, da se za zdravljenje endometrioze najpogosteje uporabljajo nesteroidna protivnetna zdravila, analogi gonadotropin-sproščujočega hormona (GnRH), androgeni derivati, COC in progestini (Gambone et al., 2002). Glede na stranske učinke te terapije pa je bila uporaba LNG-IUS predlagana za zdravljenje endometrioze (Fedele in Berlanda, 2004), saj je znano, da LNG-IUS povzroča atrofijo endometrija. Vercellini et al. (2003) so pokazali, da LNG-IUD zmanjša resnost medenične bolečine in disparevnije pri ženskah z endometriozo. Poleg tega je leta 2005 C.A. Petta et al. izvedli randomizirano študijo, v kateri so analoge LNG-IUS in GnRH primerjalno proučevali pri zdravljenju kronične medenične bolečine ter izboljšanju kakovosti življenja žensk z endometriozo. Avtorji so ugotovili, da učinkovitost LNG-IUS ni slabša od analogov GnRH in prav tako zmanjša intenzivnost medenične bolečine pri endometriozi in menstrualne krvavitve (sl. 23, 24).
riž. 23. Tabela za zmanjšanje bolečine v medenici pri endometriozi.
riž. 24. Sprememba količine menstrualne izgube krvi.

Endometrioza je od estrogena odvisna bolezen, zato je zdravljenje z zdravili usmerjeno v zatiranje izločanja estrogena. Znano je, da je uporaba analogov GnRH »zlati standard« pri zdravljenju endometrioze. Pri zdravljenju endometrioze je Mirena ob 12-mesečni uporabi lahko uspešen dodatek k konzervativnemu kirurškemu posegu, saj zmanjšuje dismenorejo in druge simptome, povezane z endometriozo, in je po številnih študijah enako učinkovita kot analogi GnRH.
Vendar, kot je prikazano v primerjalni študiji C.A. Petta et al. (2005) je LNG-IUS enako učinkovit kot GnRH-a, vendar se za razliko od njih izogiba neželenim učinkom, kot je hipoestrogenizem. Poleg tega pri izbiri LNG-IUD zadostuje ena vstavitev IUD za 5 let.
Pred tem, leta 1997, sta Fedele et al. objavili rezultate svojega dela o uporabi Mirena LNG-IUD pri 25 ženskah z adenomiozo, ki jo spremlja menoragija, potrjeno z abdominalnim in transvaginalnim ultrazvokom, histeroskopijo in biopsijo endometrija ter pri številnih bolnikih - z uporabo magnetne resonance. Leto kasneje so vse ženske pokazale znatno povečanje hemoglobina, hematokrita in ravni serumskega železa vzporedno z zmanjšanjem menstrualne izgube krvi, medtem ko so kazalniki metabolizma lipidov in hemostaze ostali stabilni. Ultrazvok je pokazal pomembno zmanjšanje volumna maternice pri vseh bolnicah.
Vercellini et al. preučevali učinkovitost Mirena LNG-IUD pri sekundarni dismenoreji zmerne in hude resnosti, ki jo povzroča endometrioza. Za oceno resnosti sindrom bolečine in količino menstrualne izgube krvi so avtorji uporabili 100 mm vizualno analogno lestvico in poseben vprašalnik, s katerim so ocenjevali resnost simptomov od 0 do 3 točke. Tako količina menstrualne izgube krvi kot jakost bolečine sta se po 12 mesecih uporabe Mirena LNG-IUD bistveno zmanjšali, zmanjšala se je tudi intenzivnost menstrualne bolečine, povezane z endometriozo, večina pacientk pa je bila zadovoljna z rezultati zdravljenja.
Glede na študijo, ki so jo izvedli Fedele in drugi, so zdravilo Mirena dajali 11 bolnicam za zdravljenje rektovaginalne endometrioze. Do 3. meseca zdravljenja so znaki zmerne in hude dismenoreje izginili. Zmanjšali so se tudi simptomi hude disparevnije, ki pa niso popolnoma izginili. Po podatkih transrektalnega ultrazvoka se je do 12. meseca zdravljenja velikost žarišč endometrioze v predelu rektovaginalnega septuma rahlo zmanjšala. Avtorji so ta učinek povezali z neposrednim vplivom LNG na endometrioidne lezije na nivoju receptorjev in potrdili, da je učinek večji, če se med uporabo LNG-IUD pojavi amenoreja.
Zmanjšanje simptomov dismenoreje z uporabo LNG-IUS je bilo prikazano v delih J. Barrington et al. (1989) in J. Sivin et al. (1994). Pri večini bolnikov so opazili pozitiven učinek. Dobri rezultati zdravljenje dismenoreje, povezane z adenomiozo, so prejeli R. Vercellini in sod. (1999). Avtorji pojasnjujejo mehanizem pozitivnega učinka LNG-IUD z neposrednim vplivom na žarišča adenomioze: zmanjšanje ravni PG in dejavnikov fibrinolitične aktivnosti v endometriju, zmanjšanje stopnje vaskularizacije, zaviranje proliferativne procesi in hipotrofija ektopičnega endometrija.
Za zdravljenje PMS se uporabljajo različna zdravila. J. Barrington et al. (1997) so uporabili subkutano implantacijo estradiola v kombinaciji z LNG-IUD. Estradiol je zaviral delovanje jajčnikov in lajšal simptome PMS, LNG-IUS pa je preprečeval razvoj hiperplastičnih procesov endometrija.
Po naših podatkih (2001) klinične manifestacije PMS (razdražljivost, zmanjšana delovna sposobnost, šibkost, napihnjenost, otekanje spodnjih okončin itd.) je izginil pri 21,5% žensk do 6. meseca kontracepcije, pri 36,9% do 12. meseca uporabe Mirene. Izginotje ali znatno zmanjšanje bolečine so opazili pri 20% bolnic s primarno dismenorejo do 6. meseca in pri 35,4% do 12. meseca kontracepcije.
Scholten je preučeval učinek LNG-IUD Mirena in bakrenega IUD pri 52 ženskah na manifestacije PMS, potrjene z vprašalnikom Virgin Inventory of Premenstrual Symptoms, ki omogoča ugotavljanje povprečne pogostosti najpogostejših simptomov v predmenstrualnem obdobju. Dokazano je bilo, da sta se z uporabo IUD Mirena LNG-IUD poslabšanje splošnega stanja pred menstruacijo in resnost simptomov PMS znatno zmanjšala, z IUD, ki vsebuje baker, pa se je, nasprotno, povečala. Rezultati velikega števila študij, posvečenih kontracepcijskemu učinku Mirena LNG-IUD, kažejo na znatno zmanjšanje menstrualne bolečine, kar je v določeni meri povezano z zmanjšanjem količine menstrualne izgube krvi. Zanimiva je hipoteza Critchley et al., Po kateri je supresija aktivnosti prostaglandin dehidrogenaze in posledično povečanje lokalne ravni PG opažena le na začetku uporabe Mirena LNG-IUD in potem se s podaljšanim vstopom LNG v maternico njihova vsebnost zmanjša.
Kot rezultat študije so T. Backman et al. (2005) so zaključili, da uporaba LNG-IUS nikakor ne poveča verjetnosti za nastanek raka dojke.
Bolnicam s hormonsko odvisnim rakom dojke se pogosto predpisuje tamoksifen kot adjuvantno zdravljenje. Na žalost se lahko zaradi estrogenu podobnega učinka zdravila razvijejo endometrijski polipi, fibroidi, hiperplazija in celo rak endometrija. Gardner et al. (2000) so izvedli randomizirano kontrolno preskušanje pri ženskah po menopavzi, ki so prejemale vsaj eno leto adjuvantne terapije s tamoksifenom in so jih redno spremljali po zdravljenju raka dojke. Pri nekaterih ženskah je bila med jemanjem tamoksifena odvzeta biopsija endometrija, pri drugi - pred in eno leto po uvedbi Mirena LNG-IUD med jemanjem tamoksifena. Avtorji so ugotovili, da ima Mirena zaščitni učinek na endometriju, ki je bil izpostavljen tamoksifenu. Da bi se ta metoda lahko rutinsko uporabljala pri bolnicah z rakom dojke med uporabo tamoksifena, je treba opraviti večje randomizirano kontrolno preskušanje, v katerem bi zdravilo Mirena dali pred začetkom zdravljenja s tamoksifenom.
Obstajajo tudi številne študije, ki kažejo pozitiven vpliv levonorgestrel ne le na hiperplastične procese v endometriju, ampak tudi na adenokarcinom. Poleg tega po mnenju raziskovalcev veliko žensk doživi vztrajno klinično remisijo, nekatere pa celo zanosijo (Imai M., 2001; Kaku T., 2001; Sardi J., 1998).
LNG-IUS je mogoče uporabiti kot mikrodozirano hormonsko progestinsko komponento hormonskega nadomestnega zdravljenja skupaj z estrogeni. K. Andersson et al. leta 1992 so prvič poročali o uporabi LNG-IUD kot progestinske komponente hormonskega nadomestnega zdravljenja. Hormonsko nadomestno zdravljenje z Mirena LNG-IUD prispeva k znatnemu zmanjšanju resnosti simptomov menopavznega sindroma in regresiji hiperplastičnih procesov v endometriju in mlečnih žlezah. Po naših podatkih (2001) je bilo pri ženskah v predmenopavzi z menopavznim sindromom po 6 mesecih uporabe hormonskega nadomestnega zdravljenja z zdravilom Mirena kot gestagensko komponento ugotovljeno znatno zmanjšanje vegetativno-žilnih (92%) in psihonevroloških (85%) motenj. Kriteriji za izbiro indikacij za uporabo LNG-IUS pri ženskah v predmenopavzi kot progestacijske komponente hormonskega nadomestnega zdravljenja so simptomi menopavznega sindroma, anovulacija in oligomenoreja. Uporaba LNG-IUD poleg estrogenske nadomestne hormonske terapije pri bolnicah v perimenopavzi zavira proliferacijo endometrija, spodbuja razvoj amenoreje in preprečuje neželene vazomotorične simptome. Kot rezultat študije (N.R.E. Hampton, M.C.P. Rees et al., 2005) po 60 mesecih uporabe Mirene pri bolnicah niso ugotovili hiperplazije endometrija. Po 12 mesecih se je amenoreja razvila pri 54,4% bolnic, nato pa do konca študije, po 60 mesecih, pri 92,7%.
Analiza literaturnih podatkov kaže, da LNG-IUD niso le učinkovita metoda preprečevanje neželene nosečnosti pri ženskah v rodni dobi in plodnih ženskah z ovulacijskim menstrualnim ciklusom v predmenopavzi, pa tudi učinkovito zdravljenje številnih pogostih ginekoloških bolezni.
Najprimernejša uporaba LNG-IUD je pri bolnicah s hiperplastičnimi procesi endometrija in mlečnih žlez, z endometriozo, materničnimi miomi, pa tudi z dismenorejo, PMS, menoragijo in anemijo. Ena od perspektiv Mirene je njena uporaba za zaščito endometrija med hormonsko nadomestno terapijo z estrogenom, njena prednost pa je odsotnost menstrualnih reakcij in sistemskih stranskih učinkov.
Rezultati vsega predhodnega dela kažejo, da je Mirena LNG-IUD učinkovita in stroškovno učinkovita metoda zdravljenja, ki zmanjša izgubo menstrualne krvi ter izboljša raven hemoglobina in serumskega železa. Vstavitev Mirena LNG-IUD ni tako resen poseg kot invazivna kirurška zdravljenja, ki so povezana z večjim tveganjem – resekcija endometrija ali histerektomija.
LNG-IUD "Mirena" pri ženskah z visokim tveganjem
Po podatkih WHO (2009) uporaba Mirena LNG-IUD ni kontraindicirana pri ženskah z družinsko anamnezo tromboflebitisa in pljučne embolije, krčnih žil in površinskega tromboflebitisa, ki ni zapleten z boleznijo srčnih zaklopk, pri načrtovanju radikalne operacije. operacija brez dolgotrajne imobilizacije in minimalno invazivnih posegov, nadzorovana hipertenzija pod 160/100 mmHg. Umetnost. trenutno ali v zgodovini. Mirena na splošno ni priporočljiva za naslednja stanja: trenutna epizoda venske trombembolije (VTE), obstoječa koronarna arterijska bolezen in antifosfolipidni sindrom.
Uporaba Mirene ni kontraindicirana v primerih nosilca virusa hepatitisa, brez okvarjenega delovanja jeter, aktivnega hepatitisa, anamneze holestaze pri ženskah med nosečnostjo in blage kompenzirane ciroze jeter. Uporaba Mirene je priporočljiva (WHO 2) pri simptomatskih in asimptomatskih boleznih žolčnika, po holecistektomiji in zdravljenju z zdravili ter pri benigni fokalni nodularni hiperplaziji jeter. Dokazano je, da se učinkovitost sistema Mirena ne zmanjša pri jemanju zdravil, ki inducirajo jetra. Mirena LNG-IUD na splošno ni priporočljiva (WHO 3) pri hudi bolezni jeter (huda dekompenzirana ciroza, hepatocelularni adenom in karcinom). Tveganje je le teoretično, zaradi možnih učinkov na presnovne procese in možnih vplivov na rast tumorja.
Debelost je kronična bolezen, za katero je značilno prekomerno odlaganje maščobe po telesu. 1,7 milijarde ljudi na svetu je debelih oz prekomerno telesno težo telesa. Do leta 2025 bo 40 % moških in 50 % žensk po vsem svetu trpelo zaradi debelosti. Debelost z indeksom telesne mase, večjim od 30, je razvrščena v 1. kategorijo upravičenosti SZO (2009). Mirena LNG-IUD, ki vsebuje 52 mg levonorgestrela, je dolgotrajna, zelo učinkovita in sprejemljiva metoda kontracepcije pri ženskah z ustrezno kompenzacijo sladkorne bolezni tipa I, ne povzroča pojava in/ali napredovanja mikroangiopatij in ne vplivajo na presnovo ogljikovih hidratov. Mirena nima klinično pomembnega in statistično pomembnega vpliva na lipidni spekter krvi in parametre hemostatskega sistema. Po mnenju V.N. Prilepskoj, P.R. Abakarova, S.I. Rogovski, E.A. Mezhevitinova (2004), je 96,7% žensk s sladkorno boleznijo tipa I nadaljevalo z uporabo Mirene več kot 12 mesecev.
Uporaba Mirene ni priporočljiva pri ženskah katere koli starosti s simptomi, podobnimi žariščni migreni (WHO 3). Ženske, ki nimajo žariščnih manifestacij, so razvrščene v kategorijo primernosti 2. Ženske, ki poročajo o nemigrenski bolečini, simptomih epilepsije in depresivnih motnjah, lahko uporabljajo ICH brez omejitev (WHO 1).
torej hormonska kontracepcija in hormonska terapija z intrauterinim hormonskim sistemom Mirena, ki vsebuje levonorgestrel, sta člena iste verige. Mirena ni le zelo učinkovita in reverzibilna metoda kontracepcije za ženske vseh starostnih skupin, ampak ima tudi številne zdravilne lastnosti za številne ginekološke bolezni. Kot vsako kontracepcijsko sredstvo ga je treba uporabljati v skladu z indikacijami in kontraindikacijami ter kot metodo kontracepcije - individualno in posebej za vsakega bolnika, ob upoštevanju starosti, sočasnih bolezni, stanja razmnoževalni sistem in druge značilnosti ženskega telesa.
Kontraindikacije za uporabo Mirene
Kot vsaka metoda kontracepcije ima tudi Mirena poleg očitnih prednosti številne absolutne kontraindikacije za uporabo. To so:
- nosečnost ali sum nanjo;
- potrjene ali domnevne maligne neoplazme medeničnih organov;
- akutne ali poslabšanje kroničnih vnetnih bolezni spolnih organov, vključno s spolno prenosljivimi okužbami (SPO), trenutno ali v zadnjih 3 mesecih;
- nenormalna krvavitev iz maternice iz genitalnega trakta neznane etiologije;
- deformacije maternične votline (prirojene ali pridobljene);
- akutni hepatitis.
Navodila za vstavljanje Mirene
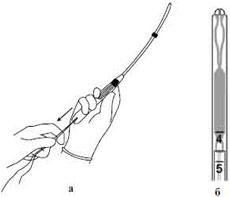
Montira le zdravnik!
Mirena je na voljo v sterilni embalaži. Mirena je sterilizirana z etilen oksidom. Ne razpakirajte, da ne bi ogrozili sterilnosti. Samo za enkratno uporabo. Ne uporabljajte Mirene, če je notranja embalaža poškodovana ali odprta. Uporabno do navedenega datuma. S pomočjo vodila se Mirena (slika 1) vstavi v maternično votlino v 7 dneh od začetka menstruacije ali takoj po medicinski prekinitvi nosečnosti, natančno po priloženih navodilih. Mireno lahko zamenjate z novim IUD na kateri koli dan menstrualnega cikla.
| Shema 1 | Priprava na uvod
Opravite pregled, da ugotovite velikost in položaj maternice ter izključite akutni cervicitis, nosečnost ali druge ginekološke kontraindikacije. Vizualizirajte maternični vrat z uporabo spekulum in popolnoma očistite maternični vrat in nožnico z ustrezno antiseptično raztopino. Po potrebi uporabite pomoč pomočnika. Primite zgornjo ustnico materničnega vratu s kleščami. Z nežnim vlekom s kleščami poravnajte cervikalni kanal. Klešče morajo biti ves čas vstavljanja Mirene v tem položaju, da se zagotovi nežen vlek materničnega vratu proti vstavljenemu instrumentu. Previdno premikajte maternično sondo skozi votlino do dna maternice, določite smer cervikalnega kanala in globino maternične votline (razdalja od zunanje osi do fundusa maternice), izključite pregrade v maternični votlini. , sinehije in submukozni fibroidi. Če je kanal materničnega vratu preozek, se priporoča razširitev kanala in možna uporaba analgetikov/paracervikalne blokade. |
Shema 2
|
Uvod 1. Odprite sterilno embalažo (slika 2a). Po tem je treba vse manipulacije izvajati samo s sterilnimi rokavicami.
|
Shema 3
|
2. Drsnik držite v najbolj oddaljenem položaju in uporabite navoje (diagram 3a), da povlečete sistem v prevodno cev.
|
Shema 4
| 3. Varno pritrdite navoje v režo na bližnjem koncu ročaja prevodne cevi (diagram 4). |
| Shema 5
|
4. Namestite indeksni obroč v skladu z razdaljo, izmerjeno s sondo od zunanje osi do fundusa maternice, kot je prikazano na diagramu 5. |
| Shema 6
|
5. Mirena je pripravljena za vstavitev. Trdno držite drsnik s kazalcem ali palcem v najbolj oddaljenem položaju. Previdno napeljite vodilno žico skozi cervikalni kanal v maternico, dokler kazalni obroček ni približno 1,5 do 2 cm od materničnega vratu, da ostane dovolj prostora za odpiranje ramen (diagram 6). POZOR! Vodnika ne silite naprej. Po potrebi je treba razširiti cervikalni kanal. |
| Shema 7
|
6. Vodnik držite nepremično, sprostite vodoravna ramena Mirene (diagram 7a), tako da povlečete drsnik proti sebi do oznake (diagram 7b). Počakajte 5-10 sekund, da se vodoravna obešala odprejo. |
| Shema 8
|
7. Previdno potisnite vodilno žico navznoter, dokler se indeksni obroč ne dotakne materničnega vratu. Mirena bi morala biti zdaj v fundalnem položaju (diagram 8). |
| Shema 9
|
8. Popolnoma sprostite sistem iz cevi: to storite tako, da vodnik držite nepremično in povlecite drsnik proti sebi, dokler se ne ustavi. Niti se morajo samodejno sprostiti (slika 9). Preden odstranite vodilno cev, se prepričajte, da so navoji prosti. |
| Shema 10
|
9. Odstranite vodilno žico iz maternice. Odrežite nitke tako, da je njihova dolžina 2 cm od zunanjega ustja maternice (slika 10). |
POMEMBNA INFORMACIJA!
Če dvomite, da je sistem pravilno nameščen, preverite položaj Mirene, na primer z ultrazvokom ali po potrebi odstranite sistem in vstavite novega, sterilnega. Odstranite sistem, če ni v celoti v maternični votlini. Odstranjenega sistema ne smete ponovno uporabiti.
ODSTRANITEV "MIRENE"
Mireno odstranimo tako, da previdno potegnemo niti, ki jih primemo s kleščami.
POSEBNA NAVODILA
Če nosečnost ni zaželena, je treba pri ženskah v rodni dobi sistem odstraniti med menstruacijo, ob upoštevanju mesečnega menstrualnega ciklusa. V nasprotnem primeru morate vsaj 7 dni pred odstranitvijo uporabljati druge metode kontracepcije (na primer kondom).
Če ima ženska amenorejo, mora začeti uporabljati pregradno kontracepcijo 7 dni pred odstranitvijo sistema in jo uporabljati do vrnitve menstruacije.
Novo Mireno lahko aplicirate tudi takoj po odstranitvi stare; v tem primeru ni potrebe po njej dodatna sredstva kontracepcija.
LNG-IUD se lahko vstavi kadarkoli v menstrualnem ciklusu, po induciranem splavu v prvem trimesečju (takoj po operaciji) v odsotnosti okužbe. Po porodu je priporočljivo, da zdravilo Mirena uporabite ne prej kot 6 tednov. Prvi kontrolni pregled se opravi po 1 mesecu, nato po 3 mesecih in nato enkrat letno. Glede na ultrazvočne podatke ehogrami kažejo naslednje značilnosti položaja Mirene v maternični votlini:
- prisotnost dveh medsebojno pravokotnih formacij v obliki črke T;
- kontracepcijska noga na vzdolžnih skenogramih je prikazana kot štiri vzporedne tanke hiperehogene strukture, ki nastanejo zaradi odboja ultrazvoka od zunanjih in notranjih površin rezervoarja, ki vsebuje hormone;
- s prečnim skeniranjem na območju materničnega fundusa se vodoravni del IUD prikaže kot en tanek hiperehogen trak.
riž. 22. Intrauterini sistem za sproščanje hormonov "Mirena".

Priporočeno obdobje uporabe Mirene je 5 let, po tem pa jo je priporočljivo odstraniti in zamenjati z novo. Hormonski intrauterini sistem za sproščanje levonorgestrela "Mirena" je bil ustvarjen z namenom združiti kontracepcijske in terapevtske lastnosti hormonskih zdravil s prednostmi intrauterinih vložkov.
Bibliografija
LITERATURA
Grigorieva V.A., Ailamazyan E.K., Tarasova M.A. in drugi Intrauterini sistem, ki sprošča levonorgestrel, kot metoda zdravljenja hiperpolimenoreje pri ženskah z materničnimi fibroidi. - 2004. - T. 6. - št. 5.
Andersson J., Rybo G. Intrauterina naprava, ki sprošča levonorgestrel, pri zdravljenju menoragije // Br. J. Obstet. Gynecol. - 1990. - V. 97. - Str. 697.
Andersson K., Mattsson L.-A., Rybo G., Stadberg E. Intrauterino sproščanje levonorgestrela - nov način dodajanja progestogena v hormonsko nadomestno zdravljenje // Obstet. Gynecol. - 1992. - V. 79. - Str. 963–967.
Andersson K., Odlind V., Rybo G. IUD, ki sproščajo levonorgestrel in sproščajo baker (Nova-T) med petletno uporabo. Naključno primerjalno preskušanje // Kontracepcija. - 1994. - V. 49. - Str. 56–72.
Backman T., Rauramo I. et al. // Obstet. Gynecol. - 2005. - V. 106. - N. 4. - Str. 813–817.
Barbosa I., Bacos O., Olsson S.-E. et al. Delovanje jajčnikov med uporabo IUD, ki sprošča levonorgestrel // Kontracepcija. - 1990. - V. 42. - Str. 51.
Barrington J.W., Bowen-Simpkins P. Intrauterini sistem levonorgestrela pri zdravljenju menoragije // Br. J. Obstet. Gynecol. - 1997. - V. 104. - Str. 614–616.
Coleman M., Cowan L., Farquhar C. // Aust NZ Obstet Gynaecol. - 1997. - N 37 (2). - Str. 195–201.
Critchley H., Wang H., Jones R. et al. //Hm. Reprod. - 1998. - N 13 (50). - Str. 1218–1224.
Crosignani P., Vercellini P., Mosconi P. et al. // Obstet. Gynecol. - 1997. - N 90. - Str. 257–263.
Faundes A., Alvares F., Brache V., Tejada A.S. Vloga IUD z levonorgestrelom pri preprečevanju in zdravljenju anemije zaradi pomanjkanja železa med regulacijo plodnosti // Int. J. Gynecol. Obstet. - 1988. - V. 26. - Str. 429–433.
Fedele L. in Berlanda N. Nova zdravila za endometriozo // Expert Opin Emerg Drugs. - 2004. - N 9. - Str. 167–177.
Gardner F.J.E., Konje J.C., Abrams K.R. et al. Zaščita endometrija pred spremembami, ki jih spodbuja tamoksifen, z intrauterinim sistemom, ki sprošča levonorgestrel: randomizirano kontrolirano preskušanje // Lancet. - 2000. - N 356. - Str. 1711–1717.
Hampton N.R.E., Rees M.C.P. et al. //Hm. Reprod. - 2005. - V. 20. - N. 9. - Str. 2653–2660.
Heikkila M., Luukkainen T. // Kontracepcija. - 1982. - N 25. - Str. 279–292.
Nilsson C.G., Lahteenmaki P.L.A., Luukkainen T. Funkcija jajčnikov pri uporabnicah intrauterine naprave, ki sprošča levonorgestrel, z amenorejo in menstruacijo // Fertil. Sterilno. - 1984. - V. 41. - Str. 52–55.
Ortiz M.E., Croxato H.B. Način delovanja IUD // Kontracepcija. - 1987. - V. 36. - Str. 37–53.
Pekonen F., Nyman R., Lahteenmaki P. et al. // J. Clin. Endocrinol. Jaz-zavihek. - 1992. - N 75. - Str. 660–664.
Petta C.A. et al. //Hm. Reprod. - 2005. - V. 5. - N 3. - Str. 1–6.
Pekonen F., Nyman T., Lahteenmaki P. et al. Intrauterini progestin inducira kontinuirano proizvodnjo proteina-1, ki veže insulinu podoben rastni faktor, v človeškem endometriju // J. Clin. Endocrinol. Metab. - 1992. - V. 75. - Str. 660–664.
Perino A. et al. Zdravljenje hiperplazije endometrija z intrauterino napravo, ki sprošča levonorgestrel // Acta Eur. Fertil. - 1987. - V. 18. - Str. 137–140.
Sturridge F., Guillebaund J. // Brit. J. Obstet. Gynaecol. - 1997. - N 104 (3). - Str. 285–289.
Singer A., Ilomi A. Uspešno zdravljenje fbroidov z intrauterino progesteronsko napravo // Svetovni kongres ginekologije in porodništva (FIGO), 14.: Povzetek. - Montreal, Kanada. - 1994.
Toivonen J., Lukkainen T., Allonen H. Zaščitni učinek intrauterinega sproščanja levonorgestrela na medenično okužbo Triletne primerjalne izkušnje z levonorgestrelom in bakrom, ki sproščajo maternične naprave // Obstet. Cynecol. - 1991. - V. 77. - Str. 261–264.
Varma R. et al. // European Journal of Obstetrics & Gynecology and Reproductive Biology. - 2006. - N. 125. - Str. 9–28.
Vercellini P., Frontino G., De Giorgi O., Aimi G., Zaina B., Crosig-nani P.G. Primerjava intrauterine naprave, ki sprošča levonorgestrel, in pričakovanega zdravljenja po konzervativni operaciji simptomatske endometrioze: pilotna študija // Fertil. Sterilno. - 2003. - N 80. - Str. 305–309.
Intrauterini terapevtski sistem Mirena je belo ali skoraj belo hormonsko-elastomerno jedro, ki se nahaja na telesu v obliki črke T in je prekrito z neprozorno membrano, ki služi kot nekakšen regulator sproščanja zdravilne učinkovine. Telo v obliki črke T ima na enem koncu zanko s pritrjeno nitjo za odstranitev tuljave in dveh rok. Sistem Mirena je nameščen v vodilni cevi in je brez vidnih nečistoč. Zdravilo je na voljo v sterilnih pretisnih omotih iz poliestra ali materiala TYVEK v količini 1 kos.
farmakološki učinek
Intrauterini sistem ali preprosto Mirena IUD je farmacevtsko zdravilo, ki temelji na levonorgestrel , ki se, postopoma sprošča v maternično votlino, ima lokalni gestageni učinek . Zahvaljujoč aktivni komponenti terapevtskega sredstva se zmanjša občutljivost estrogenskih in progesteronskih receptorjev endometrija, kar se kaže v močnem antiproliferativnem učinku.
Obstajajo morfološke spremembe v notranji sluznici maternice in šibka lokalna reakcija na tuje telo v njeni votlini. Sluznica cervikalnega kanala se znatno zgosti, kar onemogoči prodiranje semenčic v maternico in zavre motorične sposobnosti posameznih semenčic. V nekaterih primerih opazimo tudi zatiranje ovulacije.
Uporaba Mirene postopoma spremeni značaj menstrualne krvavitve . V prvih mesecih uporabe intrauterinega vložka lahko zaradi zaviranja proliferacije endometrija opazimo povečan madež in krvav izcedek iz nožnice. Z razvojem farmakološkega učinka terapevtskega sredstva, ko izrazita supresija proliferativnih procesov doseže maksimum, se začne obdobje redke krvavitve, ki se pogosto spremeni v oligo- in amenoreja .
3 mesece po začetku uporabe zdravila Mirena se menstrualna izguba krvi pri ženskah zmanjša za 62-94%, po 6 mesecih pa za 71-95%. Ta farmakološka sposobnost spreminjanja narave krvavitve iz maternice se uporablja za zdravljenje idiopatska menoragija v odsotnosti hiperplastičnih procesov v membranah ženskih spolnih organov ali ekstragenitalnih stanj, katerih sestavni del patogeneze je izrazit hipokoagulacija , saj je učinkovitost zdravila primerljiva s kirurškimi metodami zdravljenja.
Farmakodinamika in farmakokinetika
Ko je intrauterini sistem nameščen, farmacevtsko zdravilo začne delovati takoj, kar se kaže v postopnem sproščanju. levonorgestrel in njegovo aktivno absorpcijo, kar lahko ocenimo po spremembah njegove koncentracije v krvni plazmi. Hitrost Sproščanje aktivne komponente je na začetku 20 mcg na dan in se postopoma zmanjšuje in po 5 letih doseže 10 mcg na dan. Namesti se hormonski IUD Mirena visoka lokalna izpostavljenost , ki zagotavlja gradient koncentracije učinkovina v smeri od endometrija do miometrija (koncentracija v stenah maternice se spreminja več kot 100-krat).
Vstop v sistemski obtok, levonorgestrel kontakti sirotkine beljakovine krvi: 40-60% aktivne sestavine se nespecifično kombinira z , in 42-62% aktivne komponente – posebej s selektivnimi nosilec spolnega hormona SHBG . Približno 1-2 % odmerka je prisotnega v krvi v obtoku kot prosti steroid. Med uporabo terapevtskega sredstva se zmanjša koncentracija SHBG in poveča prosta frakcija, kar kaže na nelinearnost farmakokinetične sposobnosti zdravila.
Po vstavitvi Mirena IUD v maternično votlino, levonorgestrel se odkrije v krvni plazmi v 1 uri in maksimalna koncentracija dosežena po 2 tednih. Klinične študije so pokazale, da koncentracija aktivna komponenta odvisno od telesne teže ženske - z nizko težo in / ali z visoko koncentracijo SHBG je količina glavne komponente v plazmi večja.
levonorgestrel presnovi s sodelovanjem izoencima CYP3A4 do končnih presnovnih produktov v obliki konjugiranih in nekonjugiranih 3-alfa in 5-beta tetrahidrolevonorgestrel , nato pa se izloči skozi črevesje in skozi ledvice s koeficientom izločanja 1,77. V nespremenjeni obliki se učinkovina izloči le v sledovih. Skupni očistek biološke snovi Mirena iz krvne plazme je 1 ml na minuto na kilogram teže. Razpolovni čas je približno 1 dan.
Indikacije za uporabo
- kontracepcija;
- idiopatska menoragija;
- preventivno zdravljenje hiperplazija endometrija med hormonsko nadomestno terapijo.
Mirena spirala - kontraindikacije
Absolutne kontraindikacije za uporabo hormonskih IUD:
- nosečnost ;
- vnetne bolezni medeničnih organov;
- po porodu ;
- infekcijski proces v spodnjih delih genitourinarnega sistema;
- zgodovina septičnega splava v zadnjih treh mesecih;
- maligni neoplazme maternica ali maternični vrat;
- ženski reproduktivni sistem;
- krvavitev iz maternice neznanega izvora;
- hormonsko odvisne tumorske neoplazme;
- prirojene ali pridobljene nepravilnosti anatomskega in histološka struktura maternica;
- akutne bolezni jeter;
- povečala občutljivost na farmakološke sestavine intrauterine naprave.
Patološka stanja, ki lahko otežijo uporabo intrauterine naprave levonorgestrel :
- poporodno obdobje od 48 ur do 4 tednov;
- globoka venska tromboza;
- benigna trofoblastna bolezen ;
- Rak na dojki prisoten ali v zgodovini v zadnjih 5 letih;
- velika verjetnost spolno prenosljivih nalezljivih bolezni;
- aktivna bolezen jeter (npr začinjeno , dekompenzirano in tako naprej).
Neželeni učinki Mirene
Spremembe menstrualnega ciklusa
Neželeni učinki IUD bi morali začeti z spremembe v naravi in cikličnosti menstrualne krvavitve , ker se pojavljajo veliko pogosteje kot druge škodljive posledice terapevtski ukrepi. Tako se trajanje krvavitve podaljša pri 22 % žensk in nepravilna maternica krvavitve opazili pri 67%, če upoštevamo prvih 90 dni po namestitvi zdravila Mirena. Pogostost teh pojavov postopoma upada, saj hormonska spirala sčasoma sprošča manj biološko aktivne snovi in do konca prvega leta znaša 3% oziroma 19%. Poveča pa se število manifestacij drugih motenj menstrualnega cikla – do konca prvega leta se razvije v 16 % in redko krvavitev pri 57% bolnikov.
Drugi neželeni učinki
- Od zunaj imunski sistem: kožni izpuščaj in , , .
- Od zunaj živčni sistem : glavobol, , depresivno razpoloženje do .
- Neželeni učinki reproduktivnega sistema in mlečnih žlez: vulvovaginitis , izcedek iz genitalnega trakta, okužbe medenice, , bolečine v mlečnih žlezah, izgon intrauterina naprava, , perforacija maternice.
- Od zunaj prebavila : bolečine v trebuhu, slabost.
- Dermatološke motnje: , , .
- Od zunaj srčno-žilnega sistema: zvišan krvni tlak.
Intrauterina naprava Mirena: navodila za uporabo (metoda in odmerjanje)
Splošna pravila za uporabo zdravila
Kontracepcijsko sredstvo Mirena se injicira neposredno v maternično votlino, kjer deluje farmakološko 5 let. Hitrost sproščanja aktivna hormonska komponenta je 20 mcg na dan na začetku uporabe intrauterine naprave in se postopoma zmanjša na raven 10 mcg na dan po 5 letih. Povprečna stopnja izločanja levonorgestrel med celotnim terapevtskim potekom približno 14 mcg na dan.
Obstaja posebna indikator učinkovitosti kontracepcije , ki odraža število nosečnosti pri 100 ženskah med uporabo kontracepcije. pri pravilno namestitev in skladnost z vsemi pravili za uporabo intrauterine naprave, Indeks Pearl za Mirena znaša približno 0,2 % za 1 leto, enaka številka za 5 let pa 0,7 %, kar izraža neverjetno visoko učinkovitost te metode kontracepcije (za primerjavo: kondomi imajo Pearlov indeks od 3,5 % do 11 %, pri kemikalijah npr. kot spermicidi - od 5% do 11%).
Namestitev in odstranitev intrauterinega sistema lahko spremljata bolečina v spodnjem delu trebuha in zmerna krvavitev. Prav tako lahko manipulacija povzroči omedlevico zaradi vaskularno-vagalne reakcije ali konvulzivnega napada pri bolnikih , zato boste morda morali uporabiti lokalna anestezijaženskih spolnih organov.
Pred namestitvijo zdravila
Priporočljivo je namestiti IUD samo zdravnik , ki ima izkušnje s tovrstno kontracepcijo, saj so potrebni obvezni aseptični pogoji in ustrezno medicinsko poznavanje ženske anatomije in delovanja farmacevtskega zdravila. Neposredno pred namestitvijo je potrebno izvesti splošno in ginekološki pregled za odpravo tveganj nadaljnjo uporabo kontracepcija, dostopnost nosečnost in bolezni, ki delujejo kot kontraindikacije.
Zdravnik mora določiti položaj maternice in velikost njene votline, saj pravilna lokacija sistema Mirena zagotavlja enakomeren učinek učinkovine na endometrij , kar ustvarja pogoje za njegovo maksimalno učinkovitost.
Navodila za zdravilo Mirena za medicinsko osebje
Vizualizirajte maternični vrat z ginekološkimi ogledali, zdravite ga in vagino z antiseptičnimi raztopinami. Primite zgornjo ustnico materničnega vratu s kleščami in z nežnim vlekom poravnajte cervikalni kanal, pritrdite ta položaj medicinskih instrumentov do konca postopka namestitve intrauterine naprave. S počasnim premikanjem maternične sonde skozi votlino organa do fundusa maternice, vzporedno določite smer cervikalnega kanala in natančno globino votline, pri čemer izključite morebitne anatomske pregrade, sinehije, submukozne fibrome ali druge ovire. Če je kanal materničnega vratu ozek, je za njegovo razširitev priporočljiva uporaba lokalne ali prevodne anestezije.
Preverite celovitost sterilne embalaže z zdravilom, nato jo odprite in odstranite intrauterino napravo. Premaknite drsnik v skrajni položaj, tako da se sistem potegne v prevodno cev in dobi videz majhne palice. Drsnik držite v istem položaju in nastavite zgornji rob indeksnega obroča glede na predhodno izmerjeno razdaljo do fundusa maternice. Vodilno žico previdno napeljite skozi cervikalni kanal, dokler obroček ni oddaljen približno 1,5–2 cm od materničnega vratu.
Ko dosežete želeni položaj spirale, počasi premikajte drsnik, dokler se vodoravni kraki popolnoma ne odprejo in počakajte 5-10 sekund, da sistem dobi T-obliko. Pomaknite vodilno žico naprej v položaj fundusa, kar dokazuje popoln stik indeksnega obroča z materničnim vratom. Medtem ko držite vodnik v tem položaju, sprostite zdravilo z uporabo najnižjega položaja drsnika. Previdno odstranite vodnik. Odrežite niti na dolžino 2-3 cm, začenši od zunanjega ustja maternice.
Priporočljivo je potrditi pravilen položaj intrauterine naprave z ultrazvokom takoj po postopku namestitve Mirene. Ponovni pregled se opravi po 4-12 tednih, nato pa enkrat letno. Če je klinično indicirano, ginekološki pregled in redno preverjanje pravilnega položaja spirale s funkcionalnimi laboratorijskimi diagnostičnimi metodami.
Odstranitev intrauterine naprave
Mireno je treba odstraniti po 5 letih po namestitvi, saj se učinkovitost terapevtskega sredstva po tem času znatno zmanjša. Obstajajo celo primeri, opisani v medicinski literaturi škodljiv vpliv nezmožnost pravočasne odstranitve intrauterine naprave z razvojem vnetnih bolezni medeničnih organov in nekaterih drugih patoloških stanj.
Za pridobivanje zdravilo zahteva strogo upoštevanje aseptičnih pogojev. Odstranitev Mirene vključuje previdno vlečenje niti, ki jih primemo s posebnimi ginekološkimi kleščami. Če niti niso vidne in se intrauterina naprava nahaja globoko v votlini organa, se lahko uporabi vlečni kavelj. Morda bo potrebno tudi razširiti cervikalni kanal.
Po odstranitvi Priprava zdravila Mirena mora pregledati celovitost sistema, saj se lahko v nekaterih primerih hormonsko-elastomerno jedro loči ali zdrsne na ramena telesa v obliki črke T. Opisani so patološki primeri, pri katerih so takšni zapleti po odstranitvi intrauterine naprave zahtevali dodaten ginekološki poseg.
Preveliko odmerjanje
Pri pravilni uporabi in upoštevanju vseh pravil za namestitev intrauterine naprave je prevelik odmerek farmacevtskega zdravila. nemogoče .
Interakcija
Farmacevtski induktorji encimov, predvsem biološki katalizatorji iz sistema citokrom P 450 , ki sodelujejo pri presnovni degeneraciji zdravil, kot so antikonvulzivi ( , fenitoin , ) In ( in drugi), povečajo biokemično transformacijo gestageni . Vendar pa je njihov vpliv na učinkovitost zdravila Mirena nepomemben, saj je glavna točka uporabe terapevtskih sposobnosti intrauterine naprave lokalni učinek na endometrij.
Pogoji prodaje
Na voljo v lekarniških kioskih na recept.
Pogoji shranjevanja
Intrauterino hormonsko napravo je treba hraniti v sterilni embalaži izven dosega majhnih otrok in zaščiteno pred neposredno sončno svetlobo. Pravilno temperaturni režim ne sme preseči 30 stopinj Celzija.
Uporabno do datuma
Posebna navodila
Hormonska naprava Mirena za maternične fibrome
(druga imena - fibroidi oz leiomiom ) je benigni tumor, ki izrašča iz mišičnega sloja maternice (miometrija) in je ena najpogostejših ginekoloških bolezni. Patološki fokus je vozel kaotično prepletenih gladkih mišičnih vlaken od nekaj milimetrov do nekaj centimetrov. Za zdravljenje te nosološke enote se običajno uporablja kirurški poseg, vendar je zdaj razvit režim konzervativne terapije.
Zdravilo izbire so hormonska sredstva s prednostno lokalno vrsto interakcije, zato je intrauterina naprava Mirena nekakšen zlati standard za sanacijo materničnih fibroidov.
Antiestrogeni učinek se izvaja pri zmanjševanju velikosti patoloških vozlišč, preprečevanju morebitnih zapletov in zmanjšanju obsega kirurškega posega, da bi ohranili maksimalno fiziološko strukturo maternice in omogočili prihodnjo nosečnost.
Mirena spirala za endometriozo
– patološko stanje, ko celice notranje plasti maternice rastejo zunaj nje. Histološke strukture imajo receptorje za ženske spolne hormone, kar povzroča enake spremembe kot v normalnem endometriju, kar se kaže z mesečno krvavitvijo, kot odgovor na katero se razvije vnetna reakcija.
Ginekološka bolezen je pogosta pri ženskah v rodni dobi in lahko poleg bolečih občutkov povzroči pogoste zaplete endometrioze, zato je tako pomembno pravočasno diagnosticirati patološko stanje in ga pravilno obravnavati. Seveda lahko zdravljenje endometrioze vključuje operacijo z minimalno invazivnim pristopom in majhna količina stranskih učinkov, vendar je veliko bolje izbrati konzervativne metode zdravljenja.
Intrauterina naprava Mirena je učinkovito sredstvo za odpravo endometrioze iz več razlogov:
- učinek zdravila, dokazan s praktičnimi raziskavami, se kaže v zaviranju rasti patoloških žarišč, zmanjšanju njihove velikosti in postopni resorpciji;
- manj stranskih učinkov v primerjavi z drugimi zdravili;
- lajšanje bolečine, ki je sama po sebi povezana z endometriozo;
- ni potrebe po jemanju dnevnih peroralnih tablet ali injekcij;
- normalizacija menstrualnega cikla;
- ni potrebe po kontracepciji.
Intrauterina naprava za hiperplazijo endometrija
Hiperplazija endometrija – to patološko stanje je zelo podobno endometriozi, saj predstavlja prekomerno rast in zadebelitev sluznice ženskih spolnih organov. Razlika je v pravilni anatomski lokaciji histoloških struktur, ki samo spremeni simptome in morebitne zaplete, ne odpravi pa jih.
Nozološko enoto lahko prepoznamo po močni in dolgotrajni krvavitvi med menstruacijo ali maternico krvavitve nepovezano s ciklusom, izostanek ovulacije in nezmožnost implantacije zarodka v spremenjen endometrij, kar je manifestacija povečane ravni estrogena v telesu. Etiološko zdravljenje tega problema, katerega cilj je odpraviti neposredni vzrok, so hormonska sredstva z izrazitim antiestrogenim učinkom.
Večina ginekologov raje uporablja intrauterini sistem Mirena zaradi zanesljivosti njegovega farmakološkega delovanja, enostavne vsakodnevne uporabe, ki ne zahteva dodatnega medicinskega znanja in relativne cenenosti v primerjavi z drugimi terapevtskimi sredstvi, saj uporaba Mirene ne vključuje vsakodnevnih stroškov za peroralne tablete ali injekcije.
Nosečnost po uporabi intrauterine naprave Mirena
Ker ima kontracepcijsko sredstvo pretežno lokalne farmakološke učinke, popolna obnovitev vseh fizioloških kazalcev po odstranitvi zdravila se pojavi precej hitro. V enem letu po evakuaciji sistema pogostost načrtovanih nosečnosti doseže 79,1-96,4%. Histološko stanje endometrija se obnovi po 1-3 mesecih, menstrualni cikel pa se popolnoma obnovi in normalizira v 30 dneh.
Analogi
Obstaja več farmacevtskih zdravil z isto oznako ATC in podobno učinkovino aktivne sestavine: Jaydess , , Evadir , vendar se samo Jaydess lahko upravičeno imenuje analog, saj zdravilo ki ga predstavlja intrauterini sistem, ki temelji levonorgestrel z nižjim odmerkom in zato zasnovan le za tri leta stalne uporabe.
Z alkoholom
Farmacevtsko zdravilo ima izrazit lokalni terapevtski učinek in vstopa v sistemski krvni obtok ženskega telesa v majhnih količinah, zato ne vpliva na sestavine alkoholnih pijač, vendar je priporočljiva njihova odmerjena uporaba, da ne povzroči drugih neželenih učinkov ali škodljive posledice.
Med nosečnostjo in dojenjem
Uporaba intrauterine naprave Mirena je kontraindicirana pri nosečnost ali suma nanj, saj vsako intrauterino kontracepcijsko sredstvo poveča tveganje spontani splav in prezgodnji porod. Odstranitev ali sondiranje sistema lahko povzroči tudi nenačrtovano evakuacijo ploda iz maternične votline. Če previdna odstranitev kontracepcije ni mogoča, se ustreznost medicinski splav glede na indikacije.
Če ženska želi nadaljevati nosečnost, mora biti najprej pacientka v celoti obveščena o možnih tveganjih in škodljivih posledicah za njeno telo in otroka. V prihodnosti morate skrbno spremljati potek nosečnosti in se prepričajte, da izključite zunajmaternično implantacijo zanesljive metode diagnostiko
Zaradi lokalne uporabe hormonskih kontraceptivov obstaja možnost virilizirajoči učinek na plod , vendar zaradi visoka učinkovitost farmacevtskega zdravila Mirena, so klinične izkušnje glede izidov nosečnosti ob sočasni uporabi intrauterine naprave zelo omejene. O tem je treba obvestiti tudi žensko, ki želi nadaljevati nosečnost.
Dojenje ni kontraindikacija za uporabo intrauterinega sistema, čeprav lahko majhne količine aktivne sestavine (približno 0,1% odmerka) med dojenjem prehajajo v mleko. Malo verjetno je, da bodo imele tako majhne količine levonorgestrela farmakološke učinke na otroka. Medicinska skupnost se v veliki večini strinja, da je uporaba zdravila v 6 tednih po porodu nima škodljivih učinkov na rast in razvoj mladega telesa.
Obstajajo različne metode kontracepcije. Nekatere ženske se pred neželeno nosečnostjo zaščitijo s peroralnimi kontraceptivi. Drugi uporabljajo kondom, tretji posežejo po metode injiciranja zaščito. Obstajajo tudi posebni obliži in obroči, ki preprečujejo proces oploditve. In daleč od tega zadnje mesto Spirala se uvršča na ta seznam. Še posebej priljubljena v Zadnje čase sistem Mirena. Vse ženske nimajo neželenih učinkov njegove uporabe. Nekateri ljudje preprosto ne opazijo spirale in jo upoštevajo odlično zdravilo za kontracepcijo.
Sestava in opis
Intrauterina naprava Mirena ne le ščiti pred neželeno nosečnostjo, ampak tudi zdravi. Vsebuje hormonsko snov levonorgestrel v količini 52 ml. Sekundarna komponenta v spirali je polidimetilsiloksan elastomer.
Videz intrauterinega terapevtskega sistema spominja na črko "T", nameščeno v posebni prevodni cevi, ki ima belo jedro in ima elastomerno hormonsko polnilo. Spiralno telo je opremljeno z zanko na eni strani in dvema rokama na drugi strani. Niti so pritrjene na zanko, s pomočjo katere se spirala odstrani iz nožnice.
Farmakološke lastnosti
Terapevtska intrauterina naprava Mirena (neželeni učinki uporabe zdravila so podrobno opisani v navodilih za uporabo in jih je treba pred uporabo sistema preučiti) ima lokalni gestageni učinek s sproščanjem levonorgestrela v maternično votlino. To omogoča uporabo hormonske snovi v minimalnem dnevnem odmerku.
Sčasoma se levonorgestrel kopiči v endometriju, njegova visoka vsebnost pa zmanjša občutljivost receptorjev za progesteron in estrogen. Zaradi tega endometrij ne zaznava estradiola in ima antiproliferativni učinek.
Mirena IUD (pred uporabo terapevtskega sistema je treba upoštevati neželene učinke in kontraindikacije) pri uporabi vpliva na morfološke spremembe v endometriju. Povzroča precej šibek odziv telesa na prisotnost tuje telo. Vpliva na zadebelitev sluznice cervikalnega kanala, ki preprečuje prodiranje semenčic v maternico. Spirala preprečuje proces oploditve, zavira aktivnost semenčic in njihove motorične funkcije. Obstajajo ženske, pri katerih izdelek zavira ovulacijo.
Uporaba Mirene nima nobenega učinka negativen vpliv na ženski reproduktivni aparat. Praviloma po odstranitvi IUD ženska zanosi v enem letu.
Ob prvi uporabi terapevtskega intrauterinega sistema se lahko pojavi madež in madež. Sčasoma zatiranje endometrija vodi do zmanjšanja trajanja menstruacije in zmanjšanja njihovega števila. Vpliv IUD na žensko telo ne vpliva na delovanje jajčnikov ali količino estradiola v plazmi.
Uporaba spirale pri zdravljenju idiopatske menoragije je dovoljena, vendar pod pogojem, da ženska nima ginekoloških in ekstragenitalnih bolezni, pa tudi bolezni s hudo hipokoagulacijo.
Po 90 dneh po vstavitvi spirale v maternico se obseg menstrualnega toka zmanjša za 88 %. Če pride do menoragije, ki je nastala zaradi fibroidov, potem rezultat zdravljenja s terapevtskim sistemom ni izrazit. Zmanjšanje trajanja menstruacije zmanjša verjetnost anemije zaradi pomanjkanja železa. Zmanjšuje negativne simptome dismenoreje.
Indikacije in kontraindikacije

Katere druge ocene lahko slišite o Mireni? Neželeni učinki so zelo redki. Po mnenju žensk lahko IUD povzroči negativne simptome ne le zaradi nepravilne uporabe, temveč tudi zaradi individualne nestrpnosti telesa. V tem primeru zdravniki svetujejo odstranitev terapevtskega sistema in izbiro drugih metod kontracepcije.
Glavne indikacije za uporabo terapevtskega sistema Mirena (neželeni učinki po uporabi te spirale so opaženi pri mnogih ženskah, le pri nekaterih ženskah sčasoma izginejo, pri drugih pa se negativni simptomi poslabšajo, zaradi česar je ženska prisiljena opustiti to zdravilo ) so zaščita pred neželeno nosečnostjo in idiopatsko menoragijo. Intrauterino napravo priporočamo za preprečevanje hiperplazije endometrija, do katere lahko pride pri nadomestnem zdravljenju z estrogenom.
Uporabi Mirene se je med nosečnostjo in ob najmanjšem sumu na nosečnost treba izogibati. Spirala se ne uporablja za ginekološke vnetne bolezni. Intrauterini sistem je treba opustiti, če obstajajo bolezni genitourinarnega sistema, poporodni endometritis, cervikalna displazija, pa tudi maligne in benigne tvorbe v telesu.
IUV ne uporabljajte po septičnem splavu, z cervicitisom, krvavitvijo različnega izvora, nenormalnosti materničnega organa, bolezni jeter in preobčutljivost za sestavine, ki so del terapevtskega sistema.
Zdravilo Mirena se sme uporabljati le po posvetu s specialistom, če ima bolnik migrene, hude glavobole in če arterijska hipertenzija. IUD uporabljajte izjemno previdno v primeru zlatenice, slabe cirkulacije in po zadela možganska kap, miokardni infarkt.
Menijo, da lahko levonorgestrel v majhnih odmerkih prodre v mleko doječe matere, če pa je dojenček star šest tednov, otroku ne more škodovati. Zato je za uporabo IUD med dojenjem potrebno dodatno posvetovanje s strokovnjakom.
"Mirena". Navodila za uporabo, odmerjanje

Spirala se vstavi v maternično votlino. Njegova življenjska doba je pet let. Na samem začetku uporabe spirale je dnevna stopnja sproščanja levonorgesrela 20 mcg. Sčasoma se ta številka zmanjša. Po petih letih je 11 mcg na dan. Približna povprečna dnevna stopnja sproščanja hormonske snovi je 14 mcg.
Terapevtski maternični sistem se lahko uporablja pri ženskah, ki so pri zdravljenju uporabljale nadomestno hormonsko terapijo. Najpomembneje je, da zdravila, ki se uporabljajo pri zdravljenju, vsebujejo estrogen in ne progestogen. Če je spirala Mirena pravilno nameščena, je enaka 0,1%.
Izdelek Mirena se prodaja v sterilni embalaži. Če izdelek ob nakupu ni imel sterilne embalaže, ga ne smete uporabljati. Prav tako ni treba shranjevati IUD, odstranjenih iz materničnega vratu, saj še vedno vsebujejo ostanke hormonske snovi.

Sterilna embalaža spirale se odpre šele pred vnosom izdelka v telo ženske. Mireno sme namestiti le izkušen zdravnik z ustreznimi izkušnjami na tem področju. Pred uvedbo terapevtskega sistema mora zdravnik žensko seznaniti s kontraindikacijami in možnimi negativnimi učinki. Opravite ginekološki pregled. Vzemite ginekološki bris. Pošljite gospo na krvni test. Pred namestitvijo zdravila Mirena zdravnik pregleda mlečne žleze. Neželeni učinki (navodila opozarjajo na vse negativne posledice, ki se pogosto pojavijo po vstavitvi spirale) bodo minimalni, če bo bolnik pregledan in bo terapevtski sistem pravilno nameščen.
Med pregledom bolnika je treba izključiti nosečnost, pa tudi nalezljive in vnetne bolezni. Pred vnosom spirale v telo ženske je treba odpraviti vse odkrite bolezni.
Pred vstavitvijo IUD se pregledajo maternica in parametri njene votline. Šteje se, da je pravilno postaviti Mireno na dno materničnega organa. V tem primeru je zagotovljen enoten učinek zdravilne učinkovine izdelka na maternično okolje.
Prvič se ženska pregleda po namestitvi spirale po 3 mesecih, nato enkrat letno. Če je potrebno, se bolnik pregleda pogosteje.
Če je ženska v rodni dobi, se spirala namesti v sedmih dneh od začetka kritičnih dni. Mireno lahko kadar koli zamenjate z drugo intrauterino napravo. IUD je dovoljeno namestiti takoj po splavu, opravljenem v prvem trimesečju.
Po porodu lahko IUD vstavimo šest mesecev po involuciji maternice. Če pride do involucije z zamudo, potem morate počakati na njeno dokončanje. Če namestitev spirale poteka z zapleti, hudo bolečino ali jo spremlja krvavitev, je treba čim prej opraviti ultrazvočni pregled, da se izključi možnost perforacije.
Med nadomestno terapijo z estrogenom se ženskam z diagnozo amenoreje kadar koli vstavi spirala Mirena za vzdrževanje funkcij endometrija. Pri bolnicah s podaljšano menstruacijo se terapevtski sistem izvaja v zadnjih dneh menstruacije. IUD se ne uporablja za postkoitalno kontracepcijo.
Terapevtski sistem Mirena previdno odstranimo, izvlečemo niti s kleščami. Če niti ni mogoče zaznati, se za odstranitev spirale uporabi vlečni kavelj. Včasih je treba za odstranitev IUD razširiti maternični vrat.
Sistem, če ni stranskih učinkov, odstranimo po petih letih. Če želi ženska še naprej uporabljati to metodo kontracepcije, se takoj po odstranitvi prejšnjega sistema uvede nov IUD.
Hormonski IUD "Mirena". Stranski učinki

Negativni simptomi pri bolnikih se lahko pojavijo v prvih dneh po uvedbi terapevtskega sistema v maternico. Tako se telo navadi na tujek. Ob dolgotrajni uporabi spirale stranski učinki praviloma kmalu izginejo.
Precej pogosto neželeni učinki po namestitvi Mirene vključujejo naslednje simptome:
- krvavitev, tako vaginalna kot maternična;
- madeži, krvav izcedek;
- ciste jajčnikov;
- oligo- in amenoreja;
- slabo razpoloženje in živčnost;
- zmanjšana spolna želja;
- migrena;
- bolečine v spodnjem delu trebuha in hrbtu;
- slabost;
- akne;
- napetost in bolečina v mlečnih žlezah;
- povečanje telesne mase;
- izguba las;
- otekanje.
Če se pojavijo negativni pojavi, se morate posvetovati z ginekologom. Pri uporabi terapevtskega sistema Mirena se pri mnogih pojavi stranski učinek skoraj takoj, vendar se postopoma telo navadi na tujek.
Posebna navodila
Ženske med zdravljenjem s terapevtskim sistemom Mirena morajo biti pozorne na pojav znakov venske tromboze. Če se pojavijo, je priporočljivo, da se posvetujete z zdravnikom in sprejmete vse ukrepe za zdravljenje te bolezni.
Veliko žensk je imelo neželene učinke pri uporabi terapevtskega sistema. Mnenja o Mirena IUD ugotavljajo, da so ženske pri uporabi te metode kontracepcije pridobile težo in razvile akne na koži. Če se pojavijo negativni simptomi, je treba kontracepcijsko sredstvo odstraniti iz telesa in ga nadomestiti z drugim.
Ženske s težavami z zaklopkami morajo IUD uporabljati previdno. srčni organ. V tem primeru obstaja tveganje za septični endokarditis. Takšnim bolnikom je predpisan tečaj antibiotikov v dneh manipulacij, povezanih z namestitvijo in odstranitvijo IUD, da se prepreči nastanek te bolezni.
Majhni odmerki levonorgestrela lahko vplivajo na toleranco za glukozo, zato morajo ženske s sladkorno boleznijo med uporabo IUD redno testirati krvni sladkor.
V 20% primerov lahko Mirena povzroči oligo- in amenorejo. Če ženska nima menstruacije več kot šest mesecev, je treba nosečnost popolnoma izključiti. Amenorejo pri ženskah lahko opazimo vse leto, če se spirala uporablja skupaj z drugimi hormonska sredstva, pri nadomestnem zdravljenju z estrogenom.
Mirena IUD se odstrani v primeru infekcijskih in bakterijskih bolezni nožnice, endometritisa, bolečine in krvavitve. Terapevtski sistem je treba odstraniti iz maternice, če ni pravilno vstavljen.
Zdravnik takoj po namestitvi spirale Mirena žensko obvesti o tem, kako preveriti niti izdelka. Glede na preglede bi morali neželeni učinki po vstavitvi IUD opozoriti žensko. Če se pojavijo, morate takoj obiskati zdravnika, da izključite morebitne zaplete in patologije. Številne pacientke so s kontracepcijo zadovoljne, saj vpliva na odsotnost močnih menstruacij in zanesljivo kontracepcijo skozi petletno uporabo.
Stroški intrauterine naprave
Spirala Mirena ne le ščiti pred neželeno nosečnostjo, ampak tudi zdravi. To pojasnjuje povečano zanimanje žensk za ta izdelek. Kupite ga lahko v lekarni. Stroški terapevtskega vaginalnega sistema se gibljejo od 9-12 tisoč rubljev.
| Sistem intrauterine terapije | 1 PC. |
| učinkovina: | |
| mikroniziran levonorgestrel | 52 mg |
| Pomožne snovi: polidimetilsiloksansko elastomerno jedro; membrana iz polidimetilsiloksanskega elastomera, ki vsebuje koloidni brezvodni silicijev dioksid - 30-40% teže | |
| druge komponente: Telo v obliki črke T iz PE, ki vsebuje barijev sulfat - 20-24% teže; tanek PE navoj rjav, obarvan s črnim železovim oksidom - ≤1 mas | |
| naprava za dostavo: prevodnik - 1 kos. |
Opis dozirne oblike
Intrauterini terapevtski sistem (IUS) Mirena ® je naprava za sproščanje levonorgestrela v obliki črke T, nameščena v vodilni cevki. Sestavni deli vodilne žice so cev za vstavljanje, bat, indeksni obroč, ročaj in drsnik. IUD je sestavljen iz belega ali umazano belega hormonskega elastomernega jedra, nameščenega na telo v obliki črke T in prekritega z neprozorno membrano, ki uravnava sproščanje levonorgestrela. Telo v obliki črke T ima na enem koncu zanko, na drugem pa dva kraka. Navoji so pritrjeni na zanko za odstranitev sistema. IUD je brez vidnih nečistoč.
farmakološki učinek
farmakološki učinek- progestacijski, kontracepcijski.Farmakodinamika
Zdravilo Mirena ® - IUD, ki sprošča levonorgestrel, ima predvsem lokalni gestageni učinek. Progestin (levonorgestrel) se sprošča neposredno v maternično votlino, kar omogoča njegovo uporabo v izjemno nizkih dnevnih odmerkih. Visoke koncentracije levonorgestrela v endometriju pomagajo zmanjšati občutljivost njegovih receptorjev za estrogen in progesteron, zaradi česar je endometrij odporen na estradiol in ima močan antiproliferativni učinek. Pri uporabi zdravila Mirena ® opazimo morfološke spremembe v endometriju in šibko lokalno reakcijo na prisotnost tujka v maternici. Povečana viskoznost izločka materničnega vratu preprečuje prodiranje sperme v maternično votlino, zaradi zmanjšanja gibljivosti semenčic in sprememb v endometriju se zmanjša verjetnost oploditve jajčeca. Pri nekaterih ženskah je ovulacija tudi zavrta.
Predhodna uporaba Mirene ® ne vpliva na reproduktivno funkcijo. Približno 80 % žensk, ki želijo imeti otroka, zanosi v 12 mesecih po odstranitvi spirale.
V prvih mesecih uporabe zdravila Mirena ® lahko zaradi zaviranja procesa proliferacije endometrija opazimo začetno povečanje madežev in madežev iz nožnice. Po tem izrazita supresija proliferacije endometrija vodi do zmanjšanja trajanja in obsega menstrualne krvavitve pri ženskah, ki uporabljajo Mireno ®. Redke krvavitve se pogosto spremenijo v oligo- ali amenorejo. Hkrati ostane delovanje jajčnikov in koncentracija estradiola v krvni plazmi normalna.
Mirena ® se lahko uporablja za zdravljenje idiopatske menoragije, tj. menoragija v odsotnosti hiperplastičnih procesov v endometriju (rak endometrija, metastatske lezije maternice, submukozni ali veliki intersticijski miomatozni vozli, ki vodijo do deformacije maternične votline, adenomioza), endometritis, ekstragenitalne bolezni in stanja, ki jih spremlja huda hipokoagulacija (vključno z von Willebrandova bolezen, huda trombocitopenija), katere simptomi so menoragija. Po 3 mesecih uporabe zdravila Mirena ® se menstrualna izguba krvi pri ženskah z menoragijo zmanjša za 62-94%, po 6 mesecih uporabe pa za 71-95%. Pri uporabi zdravila Mirena ® 2 leti je učinkovitost zdravila (zmanjšanje menstrualne izgube krvi) primerljiva s kirurškimi metodami zdravljenja (ablacija ali resekcija endometrija). Manj ugoden odziv na zdravljenje je možen pri menoragiji, ki jo povzročajo submikotični maternični fibroidi. Zmanjšanje menstrualne izgube krvi zmanjša tveganje za anemijo zaradi pomanjkanja železa. Mirena ® zmanjša resnost simptomov dismenoreje.
Učinkovitost Mirene ® pri preprečevanju hiperplazije endometrija med kronično estrogensko terapijo je bila enako visoka tako pri peroralni kot pri transdermalni uporabi estrogena.
Farmakokinetika
Absorpcija. Po dajanju zdravila Mirena ® se levonorgestrel takoj začne sproščati v maternično votlino, kar dokazujejo meritve njegove koncentracije v krvni plazmi. Visoka lokalna izpostavljenost zdravila v maternični votlini, ki je potrebna za lokalni učinek zdravila Mirena ® na endometrij, zagotavlja visok koncentracijski gradient v smeri od endometrija do miometrija (koncentracija levonorgestrela v endometriju presega njegovo koncentracijo v miometrija za več kot 100-krat) in nizke koncentracije levonorgestrela v krvni plazmi (koncentracija levonorgestrela v endometriju presega njegovo koncentracijo v krvni plazmi za več kot 1000-krat).
Hitrost sproščanja levonorgestrela v maternično votlino in vivo na začetku je približno 20 mcg/dan, po 5 letih pa se zmanjša na 10 mcg/dan.
Distribucija. Levonorgestrel se nespecifično veže na albumin v plazmi in specifično na SHBG. Približno 1-2 % levonorgestrela v obtoku je prisotnega kot prosti steroid, medtem ko je 42-62 % specifično vezanega na SHBG. Med uporabo zdravila Mirena ® se koncentracija SHBG zmanjša. Skladno s tem se delež, povezan s SHBG v obdobju uporabe zdravila Mirena ®, zmanjša, prosta frakcija pa se poveča. Povprečni navidezni V d levonorgestrela je približno 106 L.
Po dajanju zdravila Mirena ® se levonorgestrel odkrije v krvni plazmi po eni uri. Cmax je dosežen 2 tedna po uporabi zdravila Mirena ® . V skladu s padajočo hitrostjo sproščanja se mediana koncentracija levonorgestrela v plazmi pri ženskah v rodni dobi s telesno maso nad 55 kg zniža z 206 pg/ml (25-75. percentil: 151-264 pg/ml), določeno po 6 mesecih. , do 194 pg/ml (146-266 pg/ml) - po 12 mesecih in do 131 pg/ml (113-161 pg/ml) - po 60 mesecih.
Dokazano je, da telesna teža in koncentracije SHBG v plazmi vplivajo na sistemske koncentracije levonorgestrela, tj. pri nizki telesni teži in/ali visokih koncentracijah SHBG so koncentracije levonorgestrela višje. Pri ženskah v rodni dobi z nizko telesno maso (37-55 kg) je mediana koncentracija levonorgestrela v krvni plazmi približno 1,5-krat večja.
Pri ženskah v postmenopavzi, ki uporabljajo Mireno ® sočasno z uporabo estrogenov intravaginalno ali transdermalno, se mediana koncentracija levonorgestrela v krvni plazmi zmanjša z 257 pg/ml (25-75. percentil: 186-326 pg/ml), določeno po 12 mesecih, do 149 pg/ml (122-180 pg/ml) - po 60 mesecih. Pri uporabi zdravila Mirena ® sočasno s peroralnim dajanjem estrogenov se koncentracija levonorgestrela v krvni plazmi, določena po 12 mesecih, poveča na približno 478 pg/ml (25-75. percentil: 341-655 pg/ml), kar je zaradi indukcije sinteze SHBG.
Biotransformacija. Levonorgestrel se obsežno presnavlja. Glavni presnovki v krvni plazmi so nekonjugirane in konjugirane oblike 3α, 5β-tetrahidrolevonorgestrela. Na podlagi rezultatov raziskav in vitro in in vivo, glavni izoencim, ki sodeluje pri presnovi levonorgestrela, je CYP3A4. V presnovo levonorgestrela so lahko vključeni tudi izoencimi CYP2E1, CYP2C19 in CYP2C9, vendar v manjši meri.
Odprava. Celotni plazemski očistek levonorgestrela je približno 1 ml/min/kg. Nespremenjen levonorgestrel se izloča le v sledovih. Presnovki se izločajo skozi črevesje in ledvice s koeficientom izločanja približno 1,77. T1/2 v terminalni fazi, ki jo predstavljajo predvsem metaboliti, je približno en dan.
Linearnost/nelinearnost. Farmakokinetika levonorgestrela je odvisna od koncentracije SHBG, na katero pa vplivajo estrogeni in androgeni. Pri uporabi zdravila Mirena ® so opazili zmanjšanje povprečne koncentracije SHBG za približno 30%, kar je spremljalo zmanjšanje koncentracije levonorgestrela v krvni plazmi. To kaže na nelinearnost farmakokinetike levonorgestrela skozi čas. Glede na pretežno lokalno delovanje Mirene ® je vpliv sprememb sistemskih koncentracij levonorgestrela na učinkovitost Mirene ® malo verjeten.
Indikacije za Mirena ®
kontracepcija;
idiopatska menoragija;
preprečevanje hiperplazije endometrija med nadomestnim zdravljenjem z estrogenom.
Kontraindikacije
preobčutljivost za sestavine zdravila;
akutne ali ponavljajoče se vnetne bolezni medeničnih organov;
okužbe zunanjih genitalij;
poporodni endometritis;
septični splav v zadnjih treh mesecih;
cervicitis;
bolezni, ki jih spremlja povečana dovzetnost za okužbe;
cervikalna displazija;
diagnosticirane maligne neoplazme maternice ali materničnega vratu ali sum nanje;
tumorji, odvisni od progestogena, vklj. rak dojke;
krvavitev iz maternice neznane etiologije;
prirojene ali pridobljene anomalije maternice, vklj. fibroidi, ki vodijo do deformacije maternične votline;
akutne jetrne bolezni ali tumorji;
nosečnost ali sum nanjo;
pri ženskah, starejših od 65 let (Mirena ® pri tej kategoriji bolnic ni bila raziskana).
Previdno
Pri naslednjih stanjih je treba zdravilo Mirena ® uporabljati previdno po posvetovanju s specialistom:
prirojene srčne napake ali bolezni srčnih zaklopk (zaradi tveganja za razvoj septičnega endokarditisa);
diabetes.
O priporočljivosti odstranitve sistema se je treba pogovoriti, če je prisoten ali se prvič pojavi kateri od naslednjih pogojev:
migrena, žariščna migrena z asimetrično izgubo vida ali drugimi simptomi, ki kažejo na prehodno cerebralno ishemijo;
nenavadno močan glavobol;
huda arterijska hipertenzija;
hude motnje krvnega obtoka, vklj. možganska kap in miokardni infarkt.
Uporaba med nosečnostjo in dojenjem
Uporaba Mirene ® je med nosečnostjo ali domnevno nosečnostjo kontraindicirana.
Nosečnost pri ženskah, ki imajo nameščeno zdravilo Mirena ®, je izjemno redka. Če pa spirala pade iz maternične votline, ženska ni več zaščitena pred nosečnostjo in mora pred posvetom z zdravnikom uporabiti druge metode kontracepcije.
Med uporabo zdravila Mirena ® nekatere ženske nimajo menstrualne krvavitve. Izostanek menstruacije ne pomeni nujno nosečnosti. Če ženska nima menstruacije, hkrati pa so prisotni drugi znaki nosečnosti (slabost, utrujenost, občutljivost dojk), se je treba posvetovati z zdravnikom za pregled in test nosečnosti.
Če med uporabo zdravila Mirena ® ženska zanosi, je priporočljivo odstraniti IUD, ker še kakšna intrauterina kontracepcijska naprava in situ, poveča tveganje za spontani splav in prezgodnji porod. Odstranitev zdravila Mirena ® ali sondiranje maternice lahko povzroči spontani splav. Če pazljiva odstranitev intrauterine kontracepcijske naprave ni mogoča, se je treba pogovoriti o izvedljivosti medicinskega splava. Če ženska želi nadaljevati nosečnost in IUD ni mogoče odstraniti, je treba bolnico seznaniti s tveganji, zlasti o možnem tveganju septičnega splava v drugem trimesečju nosečnosti, poporodnih gnojno-septičnih boleznih, ki so lahko zapletene. s sepso, septičnim šokom in smrtjo, pa tudi možne posledice prezgodnji porod za otroka.
V takih primerih je treba skrbno spremljati potek nosečnosti. Treba je izključiti zunajmaternična nosečnost. Ženski je treba razložiti, da mora poročati o vseh simptomih, ki nakazujejo na zaplet v nosečnosti, zlasti o pojavu krčevite bolečine v spodnjem delu trebuha, krvavitvi ali madežih iz nožnice in povišani telesni temperaturi.
Hormon, ki ga vsebuje Mirena ®, se sprošča v maternično votlino. To pomeni, da je plod izpostavljen razmeroma visoki lokalni koncentraciji hormona, čeprav pride hormon vanj v majhnih količinah skozi kri in placento. Zaradi intrauterine uporabe in lokalnega delovanja hormona je treba upoštevati možnost virilizirajočega učinka na plod. Zaradi visoke kontracepcijske učinkovitosti Mirene ® so klinične izkušnje glede izidov nosečnosti z njeno uporabo omejene. Vendar pa je treba žensko obvestiti, da trenutno ni dokazov o okvarah ploda, ki bi jih povzročila uporaba zdravila Mirena ® v primerih nosečnosti do poroda brez odstranitve spirale.
Dojenje otroka med uporabo zdravila Mirena ® ni kontraindicirano. Približno 0,1% odmerka levonorgestrela lahko vstopi v otrokovo telo med dojenjem. Vendar pa ni verjetno, da bi predstavljal tveganje za otroka pri odmerkih, ki se sproščajo v maternično votlino po namestitvi Mirene®.
Menijo, da uporaba Mirene ® 6 tednov po porodu nima nobenega učinka slab vpliv na rast in razvoj otroka. Monoterapija z gestageni ne vpliva na količino in kakovost materinega mleka. Pri ženskah, ki so med dojenjem uporabljale zdravilo Mirena ®, so poročali o redkih primerih krvavitev iz maternice.
Po odstranitvi Mirene ® se plodnost pri ženskah povrne.
Stranski učinki
Pri večini žensk se po namestitvi zdravila Mirena ® spremeni narava ciklične krvavitve. V prvih 90 dneh uporabe zdravila Mirena ® se trajanje krvavitve poveča pri 22% žensk, neredne krvavitve pa pri 67% žensk, pogostost teh pojavov se zmanjša na 3 oziroma 19%, do konca prvega leta njegove uporabe. Hkrati se v prvih 90 dneh uporabe razvije amenoreja pri 0%, redke krvavitve pa pri 11% bolnic. Do konca prvega leta uporabe se pogostost teh dogodkov poveča na 16 oziroma 57 %.
Pri uporabi Mirene ® v kombinaciji z dolgotrajnim nadomestnim estrogenskim zdravljenjem večina žensk v prvem letu uporabe postopoma preneha s ciklično krvavitvijo.
Spodaj so podatki o pogostnosti neželenih učinkov, o katerih so poročali pri uporabi Mirene ®. Po pogostosti pojavljanja neželene reakcije(HP) razdelimo v naslednje skupine: zelo pogosto (≥1/10); pogosto (od ≥1/100 do<1/10); нечасто (от ≥1/1000 до <1/100); редко (от ≥1/10000 до <1/1000) и с неизвестной частотой. В таблице HP представлены по классам систем органов согласно MedDRA. Podatki o pogostnosti odražajo ocenjeno incidenco HP, zabeleženo med kliničnimi preskušanji zdravila Mirena ® za indikaciji "kontracepcija" in "idiopatska menoragija", ki je vključevalo 5091 žensk. HP poročali med kliničnimi preskušanji zdravila Mirena ® za indikacijo "preprečevanje hiperplazije endometrija med nadomestnim zdravljenjem z estrogenom" (ki je vključevalo 514 žensk) opažali z enako pogostostjo, razen v primerih, ki so navedeni v opombah.
Iz imunskega sistema: neznana pogostnost - preobčutljivost za zdravilo ali sestavino zdravila, vključno z izpuščajem, urtikarijo in angioedemom.
Duševne motnje: pogosto - depresivno razpoloženje, depresija.
Iz živčnega sistema: zelo pogosto - glavobol; pogosto - migrena.
Iz gastrointestinalnega trakta: zelo pogosto - bolečine v trebuhu; pogosto - slabost.
Za kožo in podkožna tkiva: pogosto - akne, hirzutizem; občasni - alopecija, srbenje, ekcem, hiperpigmentacija kože.
Iz mišično-skeletnega sistema in vezivnega tkiva: pogosto - bolečine v hrbtu*.
Iz spolnih organov in dojk: zelo pogosto - spremembe v obsegu menstrualne izgube krvi, vključno s povečanjem in zmanjšanjem intenzivnosti krvavitve, madeži, oligomenoreja in amenoreja, vulvovaginitis**, izcedek iz genitalnega trakta**, bolečine v medeničnem predelu; pogosto - okužbe medeničnih organov, ciste na jajčnikih, dismenoreja, bolečine v mlečnih žlezah *, napihnjenost mlečnih žlez, izgon IUD (popoln ali delen); redko - perforacija maternice (vključno s penetracijo) ***.
Laboratorijski in instrumentalni podatki: pogostnost neznana - zvišan krvni tlak.
Za opis določenih reakcij, njihovih sinonimov in povezanih stanj, v večini primerov ustrezna terminologija MedDRA.
Dodatne informacije
Če ženska zanosi z nameščeno zdravilo Mirena®, se relativno tveganje za zunajmaternično nosečnost poveča.
Partner lahko med seksom čuti niti.
Tveganje za raka dojke pri uporabi zdravila Mirena ® za indikacijo "preprečevanje hiperplazije endometrija med nadomestnim zdravljenjem z estrogenom" ni znano. Poročali so o raku dojke (pogostnost neznana, glejte poglavje). Previdno in "Posebna navodila").
V povezavi z namestitvijo ali odstranitvijo Mirene® so poročali o naslednjih HPV: bolečina med posegom, krvavitev med posegom, vazovagalna reakcija, povezana z namestitvijo, ki jo spremljata omotica ali omedlevica. Postopek lahko povzroči epileptični napad pri bolnikih z epilepsijo.
Okužba. Po vstavitvi IUD so poročali o primerih sepse (vključno s streptokokno sepso skupine A) (glejte poglavje Previdnostni ukrepi).
*"Zelo pogosto" za indikacijo "preprečevanje hiperplazije endometrija med nadomestnim zdravljenjem z estrogenom."
**“Pogosto” za indikacijo “preprečevanje hiperplazije endometrija med nadomestnim zdravljenjem z estrogenom.”
***Ta pogostnost temelji na podatkih iz kliničnih študij, ki niso vključevale žensk, ki so dojile. V obsežni, prospektivni, primerjalni, neintervencijski kohortni študiji žensk, ki so uporabljale IUD, so poročali, da je perforacija maternice pri ženskah, ki so dojile ali so imele IUD vstavljen pred 36 tedni po porodu, »občasna« (glejte poglavje Varnostni ukrepi).
Interakcija
Presnovo gestagenov lahko pospešimo s sočasno uporabo snovi, ki so induktorji encimov, zlasti izoencimov citokroma P450, ki sodelujejo pri presnovi zdravil, kot so antikonvulzivi (vključno s fenobarbitalom, fenitoinom, karbamazepinom) in zdravila za zdravljenje okužb (vključno z rifampicinom). rifabutin, nevirapin, efavirenz). Vpliv teh zdravil na učinkovitost Mirene ® ni znan, vendar se domneva, da je nepomemben, saj ima Mirena ® predvsem lokalne učinke.
Navodila za uporabo in odmerki
Intrauterino. Mirena ® se injicira v maternično votlino in deluje 5 let. Stopnja sproščanja levonorgestrela in vivo na začetku je približno 20 µg/dan in se po 5 letih zmanjša na približno 10 µg/dan. Povprečna hitrost sproščanja levonorgestrela je približno 14 mcg/dan do 5 let. Mirena ® se lahko uporablja pri ženskah, ki prejemajo peroralne ali transdermalne pripravke za HNZ, ki vsebujejo samo estrogen.
S pravilno namestitvijo zdravila Mirena ®, ki se izvaja v skladu z navodili za medicinsko uporabo, je indeks Pearl (indikator, ki odraža število nosečnosti pri 100 ženskah, ki uporabljajo kontracepcijo v enem letu) približno 0,2% v enem letu. Kumulativna stopnja, ki odraža število nosečnosti pri 100 ženskah, ki uporabljajo kontracepcijo 5 let, je 0,7 %.
Navodila za uporabo Mirena ® IUD
Mirena ® je na voljo v sterilni embalaži, ki se odpre šele tik pred vstavitvijo IUD. Pri ravnanju z odprtim sistemom je potrebno upoštevati aseptična pravila. Če se zdi, da je sterilnost embalaže ogrožena, je treba IUD zavreči kot medicinski odpadek. Ravnati je treba tudi z IUD, odstranjenim iz maternice, saj vsebuje ostanke hormonov.
Namestitev, odstranitev in zamenjava IUD
Žensko je treba pred vstavitvijo Mirene ® seznaniti z učinkovitostjo, tveganji in stranskimi učinki tega IUD. Potreben je splošni in ginekološki pregled, vključno s pregledom medeničnih organov in mlečnih žlez, pa tudi pregled brisa iz materničnega vratu. Izključiti je treba nosečnost in spolno prenosljive bolezni ter popolnoma pozdraviti vnetne bolezni spolnih organov. Določi se položaj maternice in velikost njene votline. Če je potrebna vizualizacija maternice, je treba pred vstavitvijo spirale Mirena ® opraviti ultrazvok medeničnih organov. Po ginekološkem pregledu se v nožnico vstavi poseben instrument, t.i. vaginalni spekulum in zdravite maternični vrat z antiseptično raztopino. Mirena ® se nato injicira v maternico skozi tanko, fleksibilno plastično cevko. Posebej pomembno je, da je Mirena ® pravilno nameščena v fundusu maternice, kar zagotavlja enakomeren učinek gestagena na endometrij, preprečuje ekspulzijo spirale in ustvarja pogoje za njeno maksimalno učinkovitost. Zato morate natančno upoštevati navodila za namestitev zdravila Mirena ®. Ker je tehnika vgradnje različnih IUD v maternico različna, je treba posebno pozornost nameniti vadbi pravilne tehnike vgradnje določenega sistema.
Pred vstavitvijo lahko po potrebi uporabimo lokalno anestezijo materničnega vratu.
V nekaterih primerih imajo lahko bolniki stenozo cervikalnega kanala. Pri dajanju zdravila Mirena ® takim bolnikom ne smemo uporabljati pretirane sile.
Včasih po vstavitvi spirale opazimo bolečino, omotico, potenje in bledo kožo. Ženskam svetujemo, da po uporabi Mirene ® nekaj časa počivajo. Če po polurnem mirovanju ti pojavi ne izginejo, je možno, da IUD ni pravilno nameščen. Opraviti je treba ginekološki pregled; po potrebi se sistem odstrani. Pri nekaterih ženskah uporaba zdravila Mirena ® povzroči alergijske kožne reakcije.
Žensko je treba ponovno pregledati 4-12 tednov po namestitvi, nato pa enkrat letno ali pogosteje, če je klinično indicirano.
Pri ženskah v rodni dobi je treba Mirena ® vstaviti v maternično votlino v sedmih dneh po začetku menstruacije. Mirena ® se lahko zamenja z novim IUD na kateri koli dan menstrualnega cikla. IUD lahko namestite tudi takoj po splavu v prvem trimesečju nosečnosti, če ni vnetnih bolezni spolnih organov.
Uporaba spirale je priporočljiva za ženske z anamnezo vsaj enega poroda. Namestitev Mirena ® IUD v poporodnem obdobju je treba izvesti šele po popolni involuciji maternice, vendar ne prej kot 6 tednov po rojstvu. Pri dolgotrajni subinvoluciji je treba izključiti poporodni endometritis in odložiti odločitev o dajanju zdravila Mirena ® do konca involucije. Če pride do težav pri vstavljanju spirale in/ali zelo hude bolečine ali krvavitve med posegom ali po njem, je treba nemudoma opraviti pregled medenice in ultrazvok, da se izključi perforacija.
Da bi preprečili hiperplazijo endometrija med HNZ z zdravili, ki vsebujejo samo estrogen, se lahko pri ženskah z amenorejo Mirena ® predpiše kadar koli; pri ženskah z nadaljevanjem menstruacije se vgradnja izvede v zadnjih dneh menstrualne krvavitve ali odtegnitvene krvavitve.
Odstranite Mireno ® tako, da previdno povlečete niti, zajete s kleščami. Če niti niso vidne in je sistem v maternični votlini, ga je mogoče odstraniti z vlečnim kavljem za odstranitev IUD. To lahko zahteva razširitev cervikalnega kanala.
Sistem je treba odstraniti 5 let po namestitvi. Če želi ženska še naprej uporabljati isto metodo, lahko takoj po odstranitvi prejšnjega namesti nov sistem.
Če je pri ženskah v rodni dobi potrebna nadaljnja kontracepcija, je treba IUD odstraniti med menstruacijo, pod pogojem, da se vzdržuje menstrualni ciklus. Če se sistem odstrani sredi ciklusa in je imela ženska v prejšnjem tednu spolne odnose, obstaja tveganje, da zanosi, razen če se nov sistem namesti takoj po odstranitvi starega.
Namestitev in odstranitev spirale lahko spremljata bolečina in krvavitev. Postopek lahko povzroči sinkopo zaradi vazovagalne reakcije, bradikardije ali epileptičnih napadov pri bolnikih z epilepsijo, zlasti tistih z nagnjenostjo k tem stanjem ali v primerih cervikalne stenoze.
Po odstranitvi Mirene ® je treba preveriti celovitost sistema. Ko je bilo IUD težko odstraniti, je prišlo do posameznih primerov, ko je hormonsko-elastomerno jedro zdrsnilo na vodoravne krake telesa v obliki črke T, zaradi česar so se skrile v jedru. Ko je celovitost IUD potrjena, ta situacija ne zahteva dodatnega posega. Zamaški na vodoravnih krakih običajno preprečujejo, da bi se jedro popolnoma ločilo od T-telesa.
Posebne skupine bolnikov
Otroci in najstniki. Mirena ® je indicirana šele po nastopu menarhe (vzpostavitev menstrualnega ciklusa).
Starejša starost. Mirena ® ni bila raziskana pri ženskah, starejših od 65 let, zato uporaba Mirene ® pri tej kategoriji bolnic ni priporočljiva.
Mirena ® ni zdravilo prve izbire za ženske po menopavzi, mlajše od 65 let, s hudo atrofijo maternice.
Bolezni jeter. Mirena ® je kontraindicirana pri ženskah z akutnimi boleznimi ali jetrnimi tumorji (glejte "Kontraindikacije").
Bolezni ledvic. Zdravila Mirena ® niso preučevali pri bolnikih z ledvično okvaro.
Navodila za uvajanje
IUD lahko vgradi le zdravnik s sterilnimi instrumenti.
Mirena ® je dobavljena skupaj z vodilno žico v sterilni embalaži, ki je pred namestitvijo ne smete odpreti.
Ne sterilizirajte ponovno. Samo za enkratno uporabo. Ne uporabljajte Mirene ®, če je notranja embalaža poškodovana ali odprta. Ne nameščajte Mirene ® po preteku meseca in leta, ki sta navedena na embalaži. Pred namestitvijo preberite navodila za uporabo Mirene ®.
Priprava na uvod
1. Z ginekološkim pregledom določimo velikost in položaj maternice ter izključimo morebitne znake akutnega vnetja spolnih organov, nosečnost ali druge ginekološke kontraindikacije za vgradnjo Mirene ® .
2. Vizualizirajte maternični vrat z uporabo ogledal in popolnoma očistite maternični vrat in nožnico z antiseptično raztopino.
3. Po potrebi uporabite pomoč pomočnika.
4. S kleščami primite sprednjo ustnico materničnega vratu. Z nežnim vlekom s kleščami poravnajte cervikalni kanal. Klešče morajo biti v tem položaju ves čas dajanja zdravila Mirena ®, da se zagotovi nežen vlek materničnega vratu proti vstavljenemu instrumentu.
5. Previdno premikajte maternično sondo skozi votlino do dna maternice, določite smer cervikalnega kanala in globino maternične votline (razdalja od zunanje osi do fundusa maternice), izključite pregrade v maternici. maternične votline, sinehije in submukozni fibrom. Če je kanal materničnega vratu preozek, se priporoča razširitev kanala in morebitna uporaba protibolečinskih sredstev/paracervikalne blokade.
Uvod
1. Odprite sterilno embalažo (slika 1). Po tem je treba vse manipulacije izvajati s sterilnimi instrumenti in nositi sterilne rokavice.
Slika 1.
2. Premaknite drsnik naprej v smeri puščice do najbolj oddaljenega položaja, da povlečete IUD znotraj vodilne cevke (slika 2).
Slika 2.
Pomembno: Ne premikajte drsnika navzdol, ker to lahko povzroči prezgodnje sproščanje Mirene ® . Če se to zgodi, sistema ne bo mogoče postaviti nazaj v vodnik.
3. Drsnik držite v skrajnem položaju in nastavite zgornji rob indeksni obroč v skladu z razdaljo, izmerjeno s sondo od zunanje osi do fundusa maternice (slika 3).
Slika 3.
4. Še naprej držite drsnik v skrajnem položaju in previdno pomaknite vodilo skozi kanal materničnega vratu v maternico, dokler ni indeksni obroč približno 1,5-2 cm od materničnega vratu (slika 4).
Slika 4.
Pomembno: Vodnika ne potiskajte s silo. Po potrebi je treba razširiti cervikalni kanal.
5. Vodnik držite nepremično, premaknite drsnik do oznake, da odprete vodoravna ramena zdravila Mirena ® (slika 5). Počakajte 5-10 sekund, da so vodoravna ramena popolnoma odprta.
Slika 5.
6. Previdno potisnite vodilno žico navznoter, dokler se indeksni obroček ne dotakne materničnega vratu. Mirena ® bi morala biti sedaj v fundalnem položaju (slika 6).
Slika 6.
7. Držite vodilo v enakem položaju in sprostite Mireno ® tako, da drsnik premaknete čim bolj navzdol (slika 7). Drsnik držite v istem položaju in previdno odstranite vodnik tako, da ga povlečete. Odrežite niti tako, da je njihova dolžina 2-3 cm od zunanjega ustja maternice.
Slika 7.
Pomembno:Če obstaja dvom, da je sistem pravilno nameščen, je potrebno preveriti položaj zdravila Mirena ®, na primer z ultrazvokom, ali po potrebi odstraniti sistem in vstaviti nov, sterilen sistem. Odstranite sistem, če ni v celoti v maternični votlini. Odstranjenega sistema ne smete ponovno uporabiti.
Odstranitev/zamenjava Mirene ®
Preden odstranite/zamenjate Mireno ®, morate prebrati navodila za njeno uporabo.
Mireno ® odstranimo tako, da previdno potegnemo niti, ki jih primemo s kleščami (slika 8).
Slika 8.
Nov IUD lahko namestite takoj po odstranitvi starega.
Preveliko odmerjanje
Se ne uporablja.
Posebna navodila
Pred namestitvijo zdravila Mirena ® je treba izključiti patološke procese v endometriju, saj v prvih mesecih uporabe pogosto opazimo neredne krvavitve/kape. Prav tako je treba izključiti patološke procese v endometriju, če se krvavitev pojavi po začetku nadomestnega zdravljenja z estrogenom pri ženski, ki nadaljuje z uporabo zdravila Mirena ®, ki je bila prej predpisana za kontracepcijo. Ustrezne diagnostične ukrepe je treba izvesti tudi, kadar se med dolgotrajnim zdravljenjem pojavijo neredne krvavitve.
Mirena ® se ne uporablja za postkoitalno kontracepcijo.
Pri ženskah s prirojeno ali pridobljeno boleznijo srčnih zaklopk je treba zdravilo Mirena ® uporabljati previdno, pri čemer je treba upoštevati tveganje za septični endokarditis. Pri vstavljanju ali odstranjevanju spirale je treba tem bolnikom dati profilaktične antibiotike.
Levonorgestrel v majhnih odmerkih lahko vpliva na toleranco za glukozo, zato je treba pri ženskah s sladkorno boleznijo, ki uporabljajo zdravilo Mirena ®, redno spremljati njegovo koncentracijo v krvi. Praviloma prilagoditev odmerka hipoglikemičnih zdravil ni potrebna.
Nekatere manifestacije polipoze ali raka endometrija lahko prikrijejo neredne krvavitve. V takih primerih je potreben dodaten pregled za razjasnitev diagnoze.
Pri ženskah, ki so rodile, je bolje uporabiti intrauterino kontracepcijo. Mirena ® IUD se ne sme obravnavati kot metoda izbire pri mladih nosečnicah in se sme uporabiti le, če ni mogoče uporabiti drugih učinkovitih metod kontracepcije. Mirena ® IUD se ne sme obravnavati kot metoda prve izbire pri ženskah po menopavzi s hudo atrofijo maternice.
Razpoložljivi podatki kažejo, da uporaba Mirene ® ne poveča tveganja za nastanek raka dojke pri ženskah po menopavzi, mlajših od 50 let. Zaradi omejenih podatkov, pridobljenih med študijo zdravila Mirena ® za indikacijo "preprečevanje hiperplazije endometrija med nadomestnim zdravljenjem z estrogenom", tveganja za raka dojke pri uporabi zdravila Mirena ® za to indikacijo ni mogoče potrditi ali ovreči.
Oligo- in amenoreja. Oligo- in amenoreja pri ženskah v rodni dobi se razvije postopoma, v približno 57 in 16% primerov do konca prvega leta uporabe Mirene ®. Če menstruacija izostane v 6 tednih po začetku zadnje menstruacije, je treba izključiti nosečnost. Ponavljajoči testi nosečnosti za amenorejo niso potrebni, če ni drugih znakov nosečnosti.
Pri uporabi zdravila Mirena ® v kombinaciji s kontinuiranim nadomestnim zdravljenjem z estrogenom se pri večini žensk v prvem letu postopoma razvije amenoreja.
Vnetne bolezni medeničnih organov (PID). Vodilna cev pomaga zaščititi Mireno ® pred okužbo med vstavljanjem, naprava za dovajanje Mirena ® pa je posebej zasnovana za zmanjšanje tveganja okužbe.
PID pri ženskah, ki uporabljajo intrauterino kontracepcijo, je pogosto posledica spolno prenosljivih okužb. Ugotovljeno je bilo, da je imeti več spolnih partnerjev za žensko ali več spolnih partnerjev za žensko partnerko dejavnik tveganja za PID. PID ima lahko resne posledice: lahko oslabi reproduktivno funkcijo in poveča tveganje za zunajmaternično nosečnost.
Tako kot pri drugih ginekoloških ali kirurških posegih se lahko po vstavitvi IUD razvije huda okužba ali sepsa (vključno s streptokokno sepso skupine A), čeprav je to izjemno redko. V primeru ponavljajočega se endometritisa ali PID, pa tudi pri hudih ali akutnih okužbah, ki so odporne na zdravljenje več dni, je treba Mireno ® odstraniti. Če ima ženska vztrajno bolečino v spodnjem delu trebuha, mrzlico, zvišano telesno temperaturo, bolečino, povezano s spolnim odnosom (dispareunija), dolgotrajno ali močno krvavitev/krvavitev iz nožnice ali spremembo narave izcedka iz nožnice, se morate takoj posvetovati z zdravnikom. . Huda bolečina ali zvišana telesna temperatura, ki se pojavi kmalu po vstavitvi spirale, lahko kaže na resno okužbo, ki jo je treba takoj zdraviti. Tudi v primerih, ko le posamezni simptomi kažejo na možnost okužbe, sta indicirana bakteriološka preiskava in spremljanje.
Izgon. Možna znaka delne ali popolne izločitve katerega koli IUD sta krvavitev in bolečina. Krčenje materničnih mišic med menstruacijo včasih povzroči premik IUD ali celo njegov izgon iz maternice, kar povzroči prenehanje kontracepcijskega delovanja. Delni izgon lahko zmanjša učinkovitost zdravila Mirena ® . Ker Mirena ® zmanjša menstrualno izgubo krvi, lahko povečana izguba krvi kaže na izgon IUD. Ženski svetujemo, da preveri niti s prsti, na primer med tuširanjem. Če ženska kaže znake, da se je spirala premaknila ali izpadla, ali ne čuti niti, naj se izogiba spolnim odnosom ali uporablja druge metode kontracepcije in se čim prej posvetuje z zdravnikom.
Če položaj v maternični votlini ni pravilen, je treba IUD odstraniti. V tem času bo morda nameščen nov sistem.
Ženski je treba razložiti, kako preveriti niti Mirene ®.
Perforacija in penetracija. Perforacija ali penetracija telesa ali materničnega vratu IUD se pojavi redko, predvsem med vstavitvijo, in lahko zmanjša učinkovitost zdravila Mirena ® . V teh primerih je treba sistem odstraniti. Če pride do zamude pri diagnosticiranju perforacije in migracije IUD, se lahko pojavijo zapleti, kot so adhezije, peritonitis, črevesna obstrukcija, perforacija črevesja, abscesi ali erozije sosednjih notranjih organov.
V veliki prospektivni primerjalni neintervencijski kohortni študiji žensk, ki uporabljajo IUD (n = 61.448 žensk), je bila stopnja perforacij 1,3 (95-odstotni IZ: 1,1-1,6) na 1000 vstavitev v celotni kohorti študije; 1,4 (95 % IZ: 1,1–1,8) na 1000 dajanj v študijski kohorti z zdravilom Mirena ® in 1,1 (95 % IZ: 0,7–1,6) na 1000 dajanj v študijski kohorti z IUD, ki vsebujejo baker.
Študija je pokazala, da sta tako dojenje v času vstavitve kot vstavitev do 36 tednov po porodu povezana s povečanim tveganjem za perforacijo (glejte tabelo). Ti dejavniki tveganja so bili neodvisni od vrste uporabljenega IUD.
Stopnja perforacije na 1000 vstavitev in razmerje tveganja, stratificirano glede na dojenje in čas po porodu ob vstavitvi (porodne ženske, celotna študijska kohorta)
Povečano tveganje za perforacijo pri vstavitvi IUD obstaja pri ženskah s fiksiranim nenormalnim položajem maternice (retroverzija in retrofleksija).
Zunajmaternična nosečnost.Ženske z anamnezo zunajmaternične (zunajmaternične) nosečnosti, operacijo jajcevodov ali medenične okužbe imajo večje tveganje za zunajmaternično nosečnost. Na možnost zunajmaternične nosečnosti je treba pomisliti v primeru bolečine v spodnjem delu trebuha, še posebej, če je povezana s prenehanjem menstruacije ali ko ženska z amenorejo začne krvaveti. Incidenca zunajmaternične nosečnosti pri uporabi Mirene ® je približno 0,1 % na leto. V veliki prospektivni primerjalni neintervencijski kohortni študiji z obdobjem spremljanja 1 leto je bila incidenca zunajmaternične nosečnosti z zdravilom Mirena ® 0,02 %. Absolutno tveganje za zunajmaternično nosečnost pri ženskah, ki uporabljajo zdravilo Mirena ®, je majhno. Če pa ženska med jemanjem zdravila Mirena ® zanosi, je relativna verjetnost zunajmaternične nosečnosti večja.
Izguba niti.Če med ginekološkim pregledom ni mogoče zaznati niti za odstranitev spirale v predelu materničnega vratu, je treba izključiti nosečnost. Niti se lahko povlečejo v maternično votlino ali kanal materničnega vratu in postanejo spet vidne po naslednji menstruaciji. Če je nosečnost izključena, je običajno mogoče določiti lokacijo niti s previdnim tipanjem z ustreznim instrumentom. Če niti ni mogoče zaznati, je možna perforacija maternične stene ali izgon IUD iz maternične votline. Za določitev pravilne namestitve sistema je mogoče uporabiti ultrazvok. Če ni na voljo ali je neuspešen, se za določitev lokalizacije Mirene ® uporabi rentgenski pregled.
Ciste na jajčnikih. Ker je kontracepcijski učinek zdravila Mirena ® predvsem posledica lokalnega delovanja, se pri ženskah v rodni dobi običajno pojavi ovulacijski cikel z razpokom foliklov. Včasih je folikularna atrezija zakasnjena in razvoj foliklov se lahko nadaljuje. Tako povečanih foliklov ni mogoče klinično ločiti od cist jajčnikov. Ciste na jajčnikih so bile opisane kot neželeni učinek pri približno 7 % žensk, ki so jemale zdravilo Mirena ® . V večini primerov ti mešički ne povzročajo nobenih simptomov, čeprav jih včasih spremljajo bolečine v spodnjem delu trebuha ali bolečine med spolnim odnosom. Praviloma ciste na jajčnikih izginejo same od sebe v 2-3 mesecih po opazovanju. Če se to ne zgodi, je priporočljivo nadaljevati spremljanje z ultrazvokom, pa tudi terapevtske in diagnostične ukrepe. V redkih primerih se je treba zateči k kirurškemu posegu.
Uporaba Mirene ® v kombinaciji z nadomestnim estrogenskim zdravljenjem. Pri uporabi zdravila Mirena ® v kombinaciji z estrogeni je treba dodatno upoštevati podatke, navedene v navodilih za uporabo ustreznega estrogena.
Pomožne snovi, ki jih vsebuje Mirena ®. Osnova Mirene ® v obliki črke T vsebuje barijev sulfat, ki postane viden med rentgenskim pregledom.
Upoštevati je treba, da Mirena ® ne ščiti pred okužbo s HIV in drugimi spolno prenosljivimi boleznimi.
Dodatne informacije za bolnike
Redni pregledi. Zdravnik mora bolnika pregledati 4-12 tednov po vstavitvi spirale, nato pa so potrebni redni zdravstveni pregledi vsaj enkrat letno.
V naslednjih primerih se morate čim prej posvetovati z zdravnikom:
Bolnica ni več čutila niti v nožnici;
Pacient lahko otipa spodnji del sistema;
Bolnica domneva, da je noseča;
Bolnik doživlja vztrajne bolečine v trebuhu, zvišano telesno temperaturo ali opazi spremembo običajne narave izcedka iz nožnice;
Bolnica ali njen partner čutita bolečino med spolnim odnosom;
Bolnica je opazila nenadne spremembe v svojem menstrualnem ciklusu (npr. lahke ali odsotne menstruacije, ki jim sledi stalna krvavitev ali bolečina, ali pretirano močne menstruacije);
Bolnik ima druge zdravstvene težave, kot je glavobol migrenskega tipa ali hud ponavljajoč se glavobol, nenadne spremembe vida, zlatenica, zvišan krvni tlak ali katere koli druge bolezni in stanja, navedena v poglavjih »Kontraindikacije« in Previdno.
Kaj storiti, če bolnica želi zanositi ali odstraniti Mireno ® iz drugih razlogov. Zdravnik lahko kadar koli odstrani IUD, po tem pa postane možna nosečnost. Odstranitev je običajno neboleča. Po odstranitvi zdravila Mirena ® se reproduktivna funkcija obnovi.
Če nosečnost ni zaželena, je treba zdravilo Mirena ® odstraniti najpozneje 7. dan menstrualnega cikla. Če zdravilo Mirena ® odstranite pozneje kot 7. dan ciklusa, morate vsaj 7 dni pred odstranitvijo uporabljati pregradne metode kontracepcije (na primer kondom). Če med uporabo zdravila Mirena ® ni menstruacije, je treba začeti uporabljati pregradne kontracepcijske metode 7 dni pred odstranitvijo spirale in jih uporabljati do ponovnega pojava menstruacije. Nov IUD lahko vstavite tudi takoj po odstranitvi prejšnjega; v tem primeru niso potrebni dodatni ukrepi za preprečevanje nosečnosti.
Kako dolgo se lahko uporablja Mirena ®? Mirena ® zagotavlja zaščito pred nosečnostjo 5 let, potem pa jo je treba odstraniti. Po odstranitvi starega lahko namestite nov IUD.
Obnovitev sposobnosti zanositve po prenehanju uporabe zdravila Mirena ®. Ko je Mirena ® odstranjena, ne vpliva več na normalno reproduktivno funkcijo. Po odstranitvi Mirene ® lahko pride do nosečnosti med 1. menstrualnim ciklom.
Vpliv na menstrualni ciklus. Mirena ® vpliva na menstrualni ciklus. Pod njegovim vplivom se lahko menstruacija spremeni in pridobi značaj madežev, se podaljša ali skrajša, pojavi se z večjo ali manjšo krvavitvijo kot običajno ali pa popolnoma preneha. V prvih 3-6 mesecih po namestitvi zdravila Mirena ® se pri mnogih ženskah poleg normalne menstruacije pojavi tudi pogosto krvavitev ali šibka krvavitev. V nekaterih primerih v tem obdobju opazimo zelo močno ali dolgotrajno krvavitev. Če se pri bolniku pojavijo ti simptomi, zlasti če ne izginejo, je treba o tem obvestiti zdravnika. Najverjetneje se bo pri uporabi Mirene ® število dni krvavitve in količina izgubljene krvi postopoma zmanjševala z vsakim mesecem. Nekatere ženske sčasoma ugotovijo, da so menstruacije popolnoma prenehale. Ker se količina izgubljene krvi med menstruacijo pri uporabi zdravila Mirena ® običajno zmanjša, se pri večini žensk koncentracija Hb v krvi poveča.
Po odstranitvi sistema se menstrualni cikel vrne v normalno stanje.
Pomanjkanje menstruacije.Če je po namestitvi zdravila Mirena ® bolnica opazila izginotje menstruacije, je to posledica učinka hormona na maternično sluznico. Mesečnega zgoščevanja sluznice ni, zato se med menstruacijo ne zavrne. To ne pomeni nujno, da je bolnica dosegla menopavzo ali da je noseča. Koncentracija lastnih hormonov v krvni plazmi ostaja normalna. Pravzaprav je odsotnost menstruacije lahko velika prednost za žensko udobje.
Kako lahko ugotovite nosečnost. Nosečnost pri ženskah, ki uporabljajo Mireno ® , ni verjetna, tudi če nimajo menstruacije. Če bolnica ni imela menstruacije 6 tednov in je zaskrbljena, je treba opraviti test nosečnosti. Če je izvid negativen, dodatne preiskave niso potrebne, razen če obstajajo drugi znaki nosečnosti, kot so slabost, utrujenost ali občutljivost dojk.
Ali lahko Mirena ® povzroči bolečino ali nelagodje. Nekatere ženske občutijo bolečine (podobne menstrualnim krčem) v prvih 2-3 tednih po vstavitvi spirale. Če ima bolnik hudo bolečino ali če bolečina traja več kot 3 tedne po namestitvi sistema, se obrnite na svojega zdravnika ali zdravstveno ustanovo, kjer je bila nameščena Mirena ®.
Ali Mirena ® vpliva na spolne odnose? Niti bolnica niti njen partner med spolnim odnosom ne smeta čutiti spirale. V nasprotnem primeru se je treba izogibati spolnim odnosom, dokler se zdravnik ne prepriča, da je sistem v pravilnem položaju.
Koliko časa naj preteče med namestitvijo Mirene ® in spolnim odnosom. Najbolje je, da se vzdržite spolnih odnosov 24 ur po vstavitvi Mirene ® v maternico, da se telo spočije. Vendar ima Mirena ® kontracepcijski učinek od trenutka namestitve.
Kaj se zgodi, če Mirena ® spontano zapusti maternično votlino. Zelo redko lahko med menstruacijo pride do izločanja spirale iz maternične votline. Nenavadno povečanje izgube krvi med menstrualno krvavitvijo lahko pomeni, da je Mirena ® prešla skozi nožnico. Možen je tudi delni izgon IUD iz maternične votline v nožnico (bolnica in njen partner lahko to opazita med spolnim odnosom). Če Mirena ® v celoti ali delno zapusti maternico, njen kontracepcijski učinek takoj preneha.
Po katerih znakih lahko ocenimo, da je Mirena ® na mestu. Pacientka lahko po končani menstruaciji samostojno preveri, ali so niti Mirena ® nameščene. Po koncu menstruacije previdno vstavite prst v nožnico in potipajte nitke na koncu, blizu vhoda v maternico (maternični vrat). Ne smete vleči niti, ker ... Mireno ® lahko pomotoma potegnete iz maternice. Če bolnica ne čuti niti, se mora posvetovati z zdravnikom.