Любая барышня должна испытать радость материнства, однако так происходит далеко не всегда. Неразвивающаяся беременность на ранних сроках требует срочного выполнения аборта, провоцирует серьезные осложнения в репродуктивной системе барышни детородного возраста. Это опасная патология, которая в будущем становится предпосылкой бесплодия.
Причины замирания беременности
Замереть развитие плода может по разным причинам. На ранней стадии патологии характерно бессимптомное течение, поэтому распознать ее присутствие можно лишь клинически. В действительности это непродолжительный период, который в жизни пациентки сменяется ярко выраженной симптоматикой, требующей немедленной госпитализации. В любом случае, первым делом показано распознать причины замирания плода и устранить их, а после провести ряд терапевтических мероприятий. Итак, патогенные факторы следующие:
генетические нарушения во внутриутробном периоде;
- инфекционные заболевания стадии рецидива;
- осложнения проведенного ЭКО;
- заражение половыми инфекциями в период вынашивания плода;
- злоупотребление токсическими веществами;
- позднее зачатие;
- отслойка плодного яйца;
- антифосфолипидный синдром;
- гормональный дисбаланс;
- стресс, эмоциональная нестабильность;
- наличие ряда хронических диагнозов (сахарного диабета, атеросклероза, патологий щитовидки);
- наследственный фактор невынашивания плода;
- физические и эмоциональные перегрузки.
На каком сроке может быть
Причин, почему замирает беременность, известно несколько, в связи с этим дамы из группы риска и не только должны проконсультироваться на заданную тему с участковым гинекологом еще при планировании своего «интересного положения». Важно подготовиться к будущему материнству, чтобы такая беда в семье прошла стороной. Сроки замершей беременности имеют несколько определяющих факторов, но чаще такой патологический процесс стартует на 12-22 акушерской неделе. Позднее риск развития указанной патологии в разы снижается, сменяется риском недоношенности.
Как определить
Выявить проблему на ранних сроках вынашивания эмбриона практически нереально, сделать это может только дипломированный специалист после тщательного обследования будущей мамочки. Смерть эмбриона наступает неожиданно, а женщина об этом узнает через несколько недель, когда приходит на плановый прием к ведущему гинекологу. Так что на тему, как распознать замершую беременность на раннем сроке, есть множество «подводных камней». Не помешает лишний раз контролировать базальную температуру, обращать особое внимание, если низ живот начал неожиданно болеть.
Признаки замершей беременности
Симптоматика прогрессирующей патологии на раннем сроке выражена нечетко, неопытная мамочка может не заметить ее. После гибели эмбриона воспалительный процесс только усиливается, снижает качество жизни, вызывает обильное кровотечение и необходимость в срочной госпитализации. Появление бурых выделений из влагалища и приступ острой боли красноречиво свидетельствуют, что с ребенком не все благополучно, возрастает угроза выкидыша. Дальнейшие симптомы замершей беременности пугают своей интенсивностью, дают понять, что произошла гибель плода.
Первые признаки
Чаще замершая, внематочная беременность на начальной стадии никак не проявляется, однако наблюдательная женщина обязательно отметит неприятные перемены в общем самочувствии. Например, ее насторожит тянущее чувство нижней части живота и нестабильность температурного режима. Первые признаки замершей беременности в реальности могут оказаться таковыми:
- спад работоспособности, общая слабость;
- участившееся головокружение;
- жидкие выделения из влагалища;
- дискомфорт внизу живота;
- одномоментное прекращение токсикоза;
- упадок базальной температуры;
- исчезновение боли в молочных железах;
- начало месячных.

На ранних сроках
Если у барышни началась менструация, при этом она состоит в консультации на учете, становится очевидно, что произошел выкидыш, необходимо механическое выскабливание. Поскольку уровень ХГЧ стремительно падает, тест отрицательный. Лечение в домашних условиях невозможно, чревато осложнениями. Замершая беременность на раннем сроке для некоторых представительниц слабого пола становится истинной трагедий, поэтому пациентка может впасть в состояние глубокой депрессии, долго из него не выходить.
Во втором триместре
На позднем сроке проявление патологического процесса выражено четче. Опытной мамочке со стажем не требуется даже визит к гинекологу, чтобы почувствовать и понять прерывание беременности. Выкидыш происходит на 16-20 акушерской неделе, требует механической чистки маточной полости. Характерные признаки замершей беременности во втором триместре следующие:
- снижение тонуса матки;
- ощущение камня в животе;
- отсутствие тошноты и других симптомов токсикоза;
- отсутствие тянущих ощущений в груди, некогда набухших молочных железах;
- ощущение слабости, упадок сил;
- обморочное состояние;
- остановка сердцебиения на УЗИ;
- прекращение шевеления плода;
- обильное кровотечение.
Последствия
Если проблема все же приключилась, ее требуется своевременно устранить. Только бдительность будущей мамочки и быстрые решения специалиста способны сократить риск и разнообразие послеоперационных осложнений. Промедление может стоить женщине жизни, стать основной причиной диагностированного бесплодия в будущем. Другие неприятные последствия замершей беременности представлены ниже:
- сложности при повторном зачатии;
- хронические проблемы по-женски;
- диагностированное бесплодие;
- проблемы со здоровьем психологического характера;
- глубокая депрессия.

Чистка при замершей беременности
Вакуумная аспирация проводится, если плод перестал расти и умер в утробе матери. Женщина может этого не почувствовать, зато остро ощущает признаки его разложения. Чтобы избежать массового заражения всего организма, показана вакуумная чистка матки при замершей беременности. Процедура несложная, а единственным мероприятием по подготовки является предварительный отказ от пищи (операция проводится только натощак). На практике бывает и другая операция, которая проводится при наличии медицинских противопоказаний к вакуум-аспирации. Последовательность действий такова:
- Предварительное использование общего наркоза или введение местной анестезии.
- Чистка наружных половых органов специальными антисептическими растворами.
- Расширение матки медицинским инструментом для облегчения хирургических манипуляций.
- Вакуумное откачивание застывшего (погибшего) плодного яйца.
- Последующий реабилитационный период под строгим врачебным контролем.
Медикаментозное прерывание
Если возникают ярко выраженные симптомы гибели плода, что делать, подскажет лечащий врач. Поверхностное самолечение и реализация сомнительных советов приводит к смерти несостоявшейся мамочки от заражения крови. Если патология определена на раннем сроке, медикаментозный аборт при замершей беременности становится лучшим решением в сложившейся клинической картине. Процедура уместна на сроке до 42 недель с момента прихода последней менструации.
Чтобы погибшее плодное яйцо покинуло тело матки, пациентке дают сильнодействующий гормональный препарат Мифепристон и на несколько часов оставляют под строгим врачебным контролем. У женщины начинаются кровяные выделения, свидетельствующие о выведении неживого эмбриона. Дополнительно врач дает принять простагландины, а после назначает контрольное исследование – УЗИ. Это возможность удостовериться, что полость матки освободилась от источника патологии.
Лечение после замершей беременности
Реабилитационный период после медикаментозного аборта непродолжительный, а планировать «интересное положение» повторно можно лишь через 6 месяцев. Восстановление после замершей беременности и механической чистки более длительное, предусматривает спринцевание, прием отдельных медикаментов, проведение ряда лабораторных исследований. Месячные могут начинаться уже через 23-28 дней, но все равно положено лечиться. Это важно, иначе такая «ошибка природы» может вновь повториться.

Анализы
Кровь и моча являются теми важными биологическими жидкостями, которые помогают специалисту тщательно контролировать женское здоровье. Это хорошая возможность стабилизировать уровень прогестерона и обеспечить гормональный баланс, избежать фатальных осложнений в реабилитационный период. Кроме того, показано УЗИ щитовидной железы и лабораторное исследование крови на гормоны по настоянию эндокринолога.
Гистология после замершей беременности проводят вместе с анализами на половые инфекции, а биологическим материалом является часть плоти матки не родившей женщины. Статистика показывает, что это лабораторное исследование в большинстве случаев выявляет этиологию патологического процесса, позволяет предотвратить прерывание беременности в будущем.
Обследование
Если эмбрион перестал развиваться и погиб в матке, его удаляют хирургическим путем. Ситуация неприятная, и женщине необходимо ее пережить. Чтобы в будущем таких фатальных событий больше не произошло, необходимо полное обследование после замершей беременности для дальнейшего лечения и профилактики. Это не только лабораторные исследования на предмет выявления патогенного фактора, но и УЗИ для изучения реального состояния пострадавшей репродуктивной системы. Проходить его регулярно, особенно первые 6 месяцев после принудительной чистки полости матки.
Как избежать замершей беременности
Если несостоявшиеся родители на личном примере столкнулись с такой проблемой, должны понимать, что оказались в так называемой «группе риска». Чтобы повторная беременность смогла протекать без патологий, требуется обратиться сразу к нескольким узкопрофильным специалистам за подробной консультацией. Могут потребоваться дополнительные лабораторные исследования. Итак, после несостоявшегося вынашивания плода на всем сроке:
- генетик изучит фактор наследования указанного по коду МКБ 10 недуга;
- эндокринолог реально оценит состояние гормонального фона женщины;
- состояние мужского организма определит андролог;
- психолог оценит эмоциональную атмосферу женщины после пережитой трагедии, уберет пропасть (душевный барьер) между супругами;
- ведущий гинеколог назначит мероприятия, чтобы избежать замершей беременности.

Через сколько можно беременеть после замершей беременности
Врачи оговаривают срок 6 месяцев, когда женщине лучше повторно не беременеть, пройти полный курс медикаментозного лечения и эмоционального оздоровления. Этого времени вполне хватает, чтобы пополнить утраченные силы, вновь обрести веру в счастливое материнство. В любом случае, перед тем как забеременеть после замершей беременности, положено проконсультироваться с гинекологом.
Женщине важно создать благоприятную эмоциональную обстановку, пройти полный курс физиотерапии, сдать все необходимые анализы, пройти цитогенетическое исследование. Если не подойти особенно ответственно к периоду планирования беременности после замершей беременности, положительный результат на тесте может задержаться на неопределенный срок.
Узнайте, , если она нежелательна.
Видео
Большинству будущих мамочек интересно знать, как располагается ребенок у них в животике. И чем роды ближе, тем важнее становится эта информация для роженицы. . При некоторых таких вариантах противопоказаны роды через женские естественные родовые пути. За роды естественным путем при тазовом предлежании возьмется далеко не каждый врач, да и головное предлежание плода не всегда дает гарантии. Врач, конечно, поможет определить предлежание ребенка, но иногда ждать следующего приема просто невмоготу, особенно если мамочка надеется, чтобы малыш перевернулся и занял более благоприятную позицию. Но как понять, как лежит плод? Как самостоятельно определить положение плода в матке, как понять перевернулся ли ребенок? Вычислить самой положение малыша вовсе не так сложно, как могло бы показаться. Кстати, это отличный способ узнать своего ребеночка получше.
Предпринимать попытки определить самой положение малыша в матке имеет смысл только после 30 недели беременности. Естественно, чем срок больше, тем понятнее, как лежит плод, поэтому если Вы не можете определить предлежание ребенка, нужно попробовать еще разок через неделю - следующая попытка наверняка окажется успешной! Кроме того, до 33-34 недели беременности включительно положение малыша в матке может меняться, ребенок может переворачиваться. После 34 недели беременностионо, как правило, становится стабильным, то есть малыш остается в той позе, в которой и будет появляться на свет.
____________________________
.jpg)
· Как самой определить положение плода: слушаем сердцебиение
Самым простым способом самостоятельно определить положение плода в матке - узнать, где именно лучше всего прослушивается его сердцебиение. Для этого Вам понадобится самый обычный стетоскоп, чуть-чуть терпения и удачи. Ваша цель - поймать похожие на удары звуки сердцебиения с частотой 120-160 в минуту. Начинать слушать лучше с левого нижнего сегмента живота - в этом месте слышно сердцебиение большинства младенцев «вставших на место». Передней поверхностью живота можете не ограничиваться - в некоторых положениях ребенка сердце слышнее, если стетоскоп прикладывать к Вашему боку. Лучше всего сердцебиение прослушивается в месте, где пребывает верхняя часть спинки младенца.
Данный способ очень полезен, когда необходимо понять, перевернулся ли плод к родам в головное предлежание из тазового. Находите место, где его сердце бьется слышнее всего, и ежедневно выполняя упражнения, которые способствуют тому, чтобы ребенок перевернулся, следите, меняется ли положение малыша в матке. При тазовом предлежании плода оно будет несколько выше, нежели при головном.
· Как самостоятельно определить положение плода: составляем карту живота

Этот метод позволяет без помощи УЗИ, самостоятельно определить положение плода в матке, и составить так называемую детальную «карту» живота. Суть его, вкратце, такова.
Для начала понаблюдайте за движениями малыша (каков их характер, направление, в какой части животика Вы их ощущаете). После этого, займите положение лежа или полу-лежа, и аккуратно прощупайте ребенка через живот пока матка в расслабленном состоянии. Так Вы сможете составить «карту» живота, где можно будет отметить такие наблюдения:
- где ощущаются наиболее сильные пинки - это ноги малыша,
- где ощущаются легкие шевеления с небольшой амплитудой - там, скорее всего, находятся ручки,
- где находится, похожий на голову большой выпирающий участок - это попа младенца,
- с какой стороны Ваш животик более ровный и твердый - это спинка,
- где врач или Вы слышали сердцебиение - там расположена верхняя часть спинки малыша.
Для удобства можете даже нарисовать условную «карту» и сверяться с ней, чтобы понять перевернулся ли плод к намеченному сроку, и как именно перевернулся.
· Как отличить головное предлежание плода от тазового?
Так или иначе, выпирающую часть ребенка Вы почувствуете сверху. Чтобы определить самой положение малыша в матке, разобраться попа это или голова, нужно понимать, что от головки отходят только шея и спина, а вот от попы ребенка - еще и ноги. Собственно ноги и можно нащупать, будучи настойчивой, или ощутить их, когда малыш пинается. Кроме того, послушайте самостоятельно или вспомните, где доктор в последний раз находил звук сердцебиения - если он был снизу, то ребенок лежит вниз головой, а если сверху - то вниз ягодичками.
· Вверх ногами - задом наперед, или как понять перевернулся ли плод, и как заставить малыша перевернуться с ног на голову?

Для начала, хочется обратить Ваше внимание на то, что головное предлежание ребенка не является однозначным показателем для успешных родов естественным путем. Есть и другие, не менее значимые факторы положения плода. В частности важно понять, как лежит плод по отношению к спине, то есть, куда обращена спинка ребенка - по направлению к маминой спине, или к животу? Если малыш в последние месяцы большую часть времени лежит спинкой к маминой спине (так называемый «задний вид предлежания»), то, скорее всего, рождаться он начнет именно из этого положения. Но роды в этом случае могут быть более длительными, более болезненными, и с большой долей вероятности могут закончиться операцией кесарево сечение.
Определить самой положение малыша в матке можно по наблюдениям: если у Вас при ощупывании живота никогда не получается найти спинку малыша - это говорит, что она обращена к вашей спине. В таком случае имеет смысл попробовать «уговорить» ребеночка перевернуться. Спина является более тяжелой частью малыша по сравнению с руками-ногами, поэтому она обычно самостоятельно стремится повернуться вниз - остается только занять нужное положение маме. Женщины в последние десятилетия ведут гораздо менее подвижный, менее активный образ жизни и особенно во время беременности много времени проводят в положении полусидя или полулежа, по большой части из-за этого сила тяжести притягивает детскую спинку вниз - к маминой спине. То есть, чтобы ребенок перевернулся, маме нужно более активно двигаться и чаще принимать позы, в которых сила притяжения будет тянуть спинку плода по направлению к маминому животу - любые прямые положения, а также позы, с наклоном корпуса вперед, стояние на четвереньках, занятия плаванием.
Чтобы плод перевернулся в матке после 31 недели беременности из головного в тазовое предлежание рекомендуются следующие упражнения:
1. Лягте на правый бок, полежите 10 минут, а затем быстро перевернитесь на левый бок и спустя 10 минут опять на правый. Повторите упражнение 3-4 раза подряд несколько раз в течение дня, перед едой.
3. Повороту плода способствуют занятия в бассейне.
4. Если ребенок перевернется на головку, советуют носить бандаж пару недель, чтобы правильное положение плода зафиксировалось.
Выполнение подобных упражнений имеет противопоказания, к которым относятся: осложнения в течении беременности (гестоз беременных, угроза преждевременных родов), предлежание плаценты , рубец на матке в результате кесарева сечения в прошлом, опухоли матки.
Раньше тазовое предлежание плода пытались исправить, что называет вручную, путем наружного поворота плода - через живот врач пытался сместить головку ребенка книзу. На сегодняшний день от этого отказываются, поскольку у метода низкая эффективность и большой процент осложнений, таких как преждевременные роды, преждевременная отслойка плаценты, нарушение состояние ребенка. Если тазовое предлежание плода сохраняется, то беременную женщину за 2 недели до предположительной даты родов направляют в стационар. Там под наблюдением составляют план родоразрешения, наиболее благоприятный в данной ситуации.
·
Почему я не могу
самостоятельно определить положение ребенка?

В некоторых случаях как определить самой положение и предлежание малыша в матке может быть сложно. Если очень много околоплодных вод, если плацента крепится к передней маточной стенке, руки будут хуже «видеть». Проблематично бывает определить предлежание плода самостоятельно, если мама пухленькая - что-нибудь почувствовать мешает жировая прослойка. Если от попыток самостоятельно определить положение плода в матке живот все время напрягается, таких поисков лучше не предпринимать - достоверной информации в таком случае получить не удастся, а вот оказать неблагоприятное воздействие на кроху запросто. Лучше всего ребенок прощупывается в течение последних двух месяцев беременности.
Безусловно, профессионал может очень быстро и безошибочно определить положение плода в матке. Но у мамочек есть одно преимущество - малыш всегда с ними, и делать это они могут гораздо чаще, и чувствовать, что называется нутром. Как правило, одна-две недели попыток делает практически любую маму ассом в этом вопросе, и, будучи внимательной, определить самой предлежание и положение малыша в матке можно без труда.
Потом, когда ребенок родится, его тельце будет более знакомым, и Вы будете обращаться с ним с большей уверенностью. А во время беременности ощущать шевеления ребенка гораздо более приятно, когда понимаешь, чем он их совершает и что именно делает сейчас - где ручки, где ножка, где попка, и т.п. Тогда одно удовольствие отвечать на вопрос «как он там?» - «С ним все отлично, движется как обычно, с утра активно вытягивал ножки, лежит головой вниз, а здесь у него спинка, хочешь потрогать….»
Яна Лагидна, специально для MyMom . ru
И еще немного о том, как самостоятельно определить и изменить положение плода в матке, видео:
Любая женщина в ожидании ребёнка опасается замершей беременности. УЗИ и регулярное наблюдение у врача помогают следить за процессом развития плода. Но личные ощущения женщины тоже имеют значение - признаки того, что с ребёнком не всё в порядке заметны ей в первую очередь.
Плод может стать замершим уже на первых неделях срока, сразу после того как яйцеклетка попала в матку. Поэтому самым опасным считается первый триместр до 12 недели. Не исключены случаи, когда развитие ребёнка прекращается во втором и третьем триместрах.
Как же распознать замершую беременность и жить после неё дальше? Когда можно планировать следующую беременность и какие анализы необходимо сдать - читайте в этой статье.
Причины замершей беременности
Многие будущие мамы хотя знать наверняка, на каком сроке может быть замершая беременность, чтобы сохранить ребёнка и обезопасить себя от её последствий.

Восьмая неделя беременности считается самой опасной. В этот период эмбрион наиболее восприимчив к тератогенному воздействию, которое может привести к замиранию плода. Первый триместр несёт больше рисков для зародыша, в частности на 3-4 и 8-11 неделях. Во втором триместре внимательность следует проявить на 16-18 неделях.
Как же распознать замершую беременность? Она может вообще себя не проявлять в течение нескольких недель. Симптомы тоже не являются показателем - они различаются у разных женщин.
К общим чертам патологии можно отнести:
- резкое прекращение токсикоза;
- наличие кровянистых выделений;
- снижение базальной температуры;
- повышение общей температуры тела;
- прекращение увеличения молочных желез;
- схваткообразные болезненные ощущения.
При любых подобных проявлениях следует незамедлительно обратиться к гинекологу. Во втором и третьем триместрах замершую беременность определяют по прекращению шевеления плода.
Замершая беременность имеет свои причины:
- лекарственные препараты;
- алкоголь и никотин;
- инфекционные болезни;
- гормональный сбой;
- сахарный диабет;
- негативная реакция материнского иммунитета;
- частые стрессы и вредная работа;
- половые заболевания;
- антифосфолипидный синдром.
К группе риска замирания развития плода относятся следующие категории женщин:
- возрастом старше 35 лет;
- имеющие аномалии развития матки;
- с ранее диагностированной внутриматочной беременностью;
- перенёсшие несколько абортов.
Причины замершей беременности в первом триместре (на ранних сроках)

Медицине известны следующие причины замершей беременности в первом триместре:
- генетического характера - на них приходится 70% случаев, это генетические аномалии эмбриона;
- гормональный фон - нарушение баланса эстрогена и прогестерона, повышение количества андрогена;
- аутоиммунные нарушения - антифосфолипидный синдром, перекрывающий доступ кислорода к плоду;
- внутриутробные инфекции - заболевания передающиеся половым путём и вирусные болезни, особо опасна краснуха;
- вредные привычки - алкоголь, наркотики, курение;
- нервное напряжение - регулярный стресс, приём антидепрессантов.
Для беременной женщины очень важно знать, как определить замершую беременность на ранних сроках. Основной подсказкой будут её личные ощущения и изменения общего состояния здоровья. Но точно диагностировать замирание беременности может только врач.
Как и любое заболевание - прекращение развития плода имеет свои симптомы, поэтому важно знать, как именно проявляется замершая беременность на ранних сроках.
Её можно установить по следующим признакам:
- внезапному исчезновению признаков непосредственной беременности - прекращается токсикоз и исчезают болезненные ощущения в молочных железах;
- ухудшению общего самочувствия - ознобу, повышенной температуре тела, тянущим болям внизу живота, сукровичным и кровянистым выделениям из матки.
Может ли быть токсикоз при замершей беременности
Женщина не может знать наверняка, когда плод прекращает своё развитие в утробе. Она может подозревать об этом при прекращении основных признаков беременности, которые напрямую были связаны с гормональными изменениями в её организме.
Частый вопрос - бывает ли токсикоз при замершей беременности имеет вполне чёткий ответ - нет. Если токсикоз был и он сопровождался общей слабостью и рвотой, негативной реакцией на различные запахи - все эти проявления быстро исчезают и общее состояние улучшается в течение пары дней. По этой причине - токсикоз при замирании развития плода невозможен.
Может ли быть токсикоз при замершей беременности, если прогрессирует рвота и повышается температура? Тоже ответ нет. Это признаки попадания инфекции в организм, которая распространяется быстрыми темпами и может привести к замиранию эмбриона. В данном случае требуется незамедлительное лечение.
Признаки интоксикации при замершей беременности
При резком прекращении токсикоза и улучшении самочувствия необходима консультация наблюдающего гинеколога. Замершая беременность, не перешедшая в выкидыш опасна интоксикацией организма.

Признаки интоксикации при замершей беременности будут такими же, как и основные симптомы токсикоза. К ним добавятся риск развития инфекции, сепсис и нагноение. Основной причиной интоксикации будет являться гибель плода и его дальнейшее пребывание в материнском организме.
Какие анализы надо сдать после замершей беременности
Замершая беременность - не повод отказываться от попыток беременеть и заводить детей снова. Многих женщин интересует, какие анализы надо сдать после замершей беременности. Они помогут определить вероятность успешной беременности повторно и выявят несоответствия в организме, если таковые имеются.
К основным анализам относятся:
- ультразвуковое исследование органов таза;
- гистологическое исследование тканей матки;
- исследование крови на гормоны - уровень прогестерона и эстрогена в организме;
- исследование мазка из влагалища на предмет заболеваний передающихся половым путём;
- генетическое обследование на совместимость партнёров.
Цитогенетический анализ плода после замершей беременности
Цитогенетический анализ плода после замершей беременности необходим для выявления причин прекращения его развития и выкидыша. Он проводится при сроке до 15 недель. Этот анализ позволяет выявить хромосомные нарушения, которые могли спровоцировать остановку развития эмбриона.
Цитогенетическое исследование определяет наличие аномалий в хромосомах. Для него берётся генетический материал зародыша. В отдельных случаях может потребоваться кровь самих родителей.
Процесс анализа длится несколько дней, он с точностью позволяет установить были ли хромосомные дефекты причиной замершей беременности или нарушения в хромосомах отсутствовали вовсе.
Анализ ХГЧ при замершей беременности
 ХГЧ, или хорионический гонадотропин человека
- особый гормон, который присутствует только в организме беременных. Благодаря ему определяется беременность при помощи всем известного теста. Реакция на его наличие проявляется в виде двух полосок. Это самый надёжный и верный признак развития ребёнка в утробе.
ХГЧ, или хорионический гонадотропин человека
- особый гормон, который присутствует только в организме беременных. Благодаря ему определяется беременность при помощи всем известного теста. Реакция на его наличие проявляется в виде двух полосок. Это самый надёжный и верный признак развития ребёнка в утробе.
Хорионический гонадотропин присутствует только при развивающейся беременности, что обусловлено ростом ребёнка. Оболочка, в которой он находится и вырабатывает этот гормон. Его количество в организме увеличивается каждые два дня. Обнаружить ХГЧ в крови можно уже со второй недели срока, когда выводится он через мочу.
Как падает хгч при замершей беременности? При медленном развитии зародыша, уровень гормона будет низкими настолько, что тест может показать отрицательный результат на беременность. Падение ХГЧ может быть резким или постепенным в каждом отдельном случае. Но если при анализе врач устанавливает нарушение роста этого гормона - беременность считается патологической и вероятно замирание плода.
Анализ мочи при замершей беременности
Анализ мочи при замершей беременности несёт общий характер. По аналогии с анализом крови, он необходим, чтобы убедиться в общем состоянии беременной.
Также анализ мочи способен показать уровень гонадотропина в организме.
При помощи данного исследования можно раскрыть подробную клиническую картину замершей беременности и показать вероятные заболевания различных органов.
Анализ мочи при замершей беременности позволяет выявить:
- наличие воспалительных процессов в организме;
- падение уровня ХГЧ, общее состояние гормонального фона;
- инфекционные заболевания и вероятность интоксикации женского организма.
Когда и как можно беременеть после замершей беременности
Вопрос о том, когда можно беременеть после замершей беременности, решается всегда в индивидуальном порядке для каждого конкретного случая. На него влияют результаты обследований и общее состояние здоровья женщины. Психологическая готовность стать матерью здесь тоже играет далеко не последнюю роль.
Рекомендации специалистов сводятся к минимальному сроку, который необходимо подождать, длительностью в пол года. За этот период времени последствия патологии уменьшаются. Но следует учитывать, что одна, а тем более две и более замерших беременностей оказывают сильное негативное влияние на организм женщины. Поэтому требуется целый ряд профилактических мер, чтобы исключить вероятность замирания плода в дальнейшем.
Подготовка к беременности после замершей беременности
Подготовка к беременности после замершей беременности начинается сразу же после постановки диагноза о замирании. Первым этапом проводятся исследования на предмет генетических аномалий у нерождённого ребёнка. Обычно - это гистологическое исследование тканей под микроскопом. Но мутации эмбриона может не быть. Результаты гистологии могут показать ряд других причин - инфекцию, гормональные нарушения, хронические болезни. Тогда назначаются остальные анализы для подтверждения причин замершей беременности.
Вторым этапом идёт процесс физического и психологического восстановления. Женщине требуется определённое время на отдых после случившейся трагедии.
- Повторное планирование беременности должно быть не ранее, чем через 6 месяцев.
- Необходимо обязательно предохраняться после замершей беременности, особенно в первые 3 месяца.
- Не стоит планировать беременность под давлением со стороны, при психологической неготовности или депрессии.
- Не стоит беременеть до выявления четких причин замершей беременности.
Как забеременеть после замершей беременности? Здесь главное - не спешить, а создать благоприятную ситуацию, как с психологической, так и физической стороны. Планирование беременности должно происходить в спокойной атмосфере и при исключении всех неблагоприятных факторов и причин, которые привели к замиранию плода в первый раз.
Как избежать замершей беременности
Забеременеть после первой замершей беременности, как и после второй, вполне возможно. Для этого необходимо пройти соответствующее лечение, сделать необходимые прививки от инфекционных болезней и приступить к планированию.

Но, к ак избежать замершей беременности, чтобы потом не столкнуться с её последствиями? Самый лучший способ - вести здоровый образ жизни и избегать вероятных рисков для здоровья. Следует исключить половые заболевания, пройти общеукрепляющий витаминный курс, стимулировать иммунитет.
Первый триместр подвержен риску замершей беременности в наибольшей степени. В этот период закладываются внутренние органы и иммунитет будущего ребёнка.
Как же избежать замершей беременности на столь ранних сроках?
- Своевременно проходить процедуру УЗИ и посещать приёмы гинеколога.
- Исключить физические нагрузки и вероятность стрессов, тяжелую работу.
- Отказаться от вредных привычек и нездоровой пищи.
- Отказаться от приёма лекарственных препаратов, содержащих химические активные компоненты.
- Исключить вероятность инфекционных и половых заболеваний.
Чтобы избежать риска замершей беременности недостаточно следовать одним медицинским предписаниям. Необходимо создать все условия для комфорта и спокойствия беременной, которые бы способствовали полноценному развитию ребёнка в утробе.
Беременность – это процесс, при котором из двух крохотных родительских клеток развивается малыш. Развитие плода по неделям беременности - захватывающая история о том, что именно происходит на каждой неделе беременности, как меняется вес и рост плода, какие ощущения возникают у мамы по мере увеличения срока беременности. В статье мы расскажем, о том, что интересует каждую будущую маму: когда малыш начинает слышать ее речь, когда и как меняется вес плода, когда можно сделать фото плода при УЗИ, чем обусловлены мамины ощущения во время беременности и многое другое.
Первая и вторая недели беременности: ребенок? Какой ребенок?
фото: 1 неделя беременостиВ момент появления зародыша срок беременности уже 2 недели. Почему? Давайте определимся, от чего будем считать срок. Есть понятия эмбрионального и акушерского срока. Эмбриональный срок беременности – истинный срок от момента зачатия. Акушерский срок – от первого дня последней менструации. Акушерский срок в среднем на 2 недели больше эмбрионального. Во время УЗИ, в карте беременной женщины, в больничном листе всегда будут указывать акушерский срок по дате последней менструации. А вот с третьей недели беременности собственно и начинается развитие плода. Ниже Вы найдете описание каждой недели беременности: как развивается плод, что происходит с маткой, как меняются ощущения будущей мамы.
3-я неделя беременности: встреча родителей

В конце второй и начале третьей недели (в среднем на 14 день цикла) происходит овуляция. В этот момент яйцеклетка женщины выходит из яичника в маточную трубу и где и встречается со сперматозоидом в ближайшие сутки. Из 75-900 миллионов сперматозоидов, попавших во влагалище, цервикального канала достигают меньше тысячи. И только один проникнет в яйцеклетку.
Сперматозоид и яйцеклетка несут половинный набор хромосом будущего человека. В результате их слияния образуется первая клетка нового организма с полноценным хромосомным набором – зигота. Хромосомы определяют пол малыша, цвет его глаз, и даже характер. Зигота начинает делиться и перемещаться к полости матки. Путь к матке займет примерно 5 дней, к этому возрасту эмбрион будет состоять из примерно 100 клеток. Следующий этап - имплантация – внедрение эмбриона в стенку матки.
4-я неделя беременности
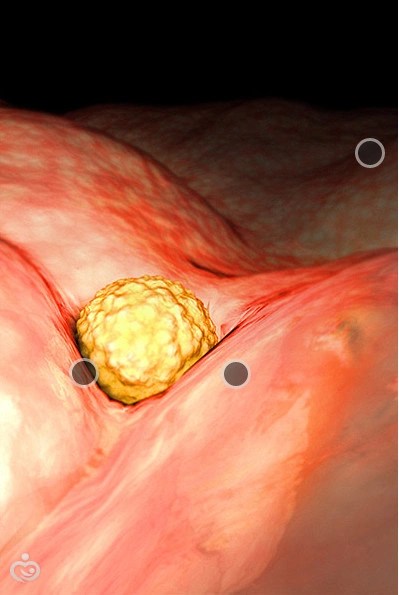
Шарик из клеток официально называется эмбрионом. Размер плода на этом сроке – как маковое зернышко, примерно 1,5 мм.
В конце этой недели будущая мама замечает, что ожидаемая менструация не начинается. На данном сроке женщина может ощущать сонливость, слабость, повышенную чувствительность молочных желез, перепады настроения. А тест на беременность показывает положительный результат. Тест определяет гормон ХГЧ, который начинает вырабатываться после имплантации.
Эмбриональный период длится до 12 недель. Происходит закладка осевых органов и тканей малыша. Формируется желточный мешок с запасом питательных веществ, амниотический пузырь, из этих внезародышевых органов впоследствии развиваются плодные оболочки и хорион – будущая плацента. Ниже мы разберем, что происходит в эмбриональном периоде в каждую неделю, как меняется рост и вес плода и какие ощущения ожидают женщину.
5-я неделя беременности

Эмбриончик состоит из трёх слоёв – наружной эктодермы, из которой сформируются уши, глаза, внутреннее ухо, соединительная ткань; энтодерма, из которой разовьются кишечник, мочевой пузырь и легкие; и мезодерма – основа для сердечно-сосудистой системы, костей, мышц, почек, репродуктивных органов.
У зародыша определяются передний и задний полюсы – будущая голова и ноги. Тело зародыша закладывается вдоль оси симметрии – хорды. Все органы будут симметричны. Одни – парные, например, почки. Другие растут из симметричных зачатков, например, сердце и печень.
На 5 неделе беременности при уровне ХГЧ 500-1000 МЕ/л, можно определить плодное яйцо размером от 2 мм, это по размеру как кунжутное семечко. Каждая женщина переживает данный период по-разному, но у большинства возникает тошнота, сонливость, непереносимость запахов - признаки токсикоза.
6-я неделя беременности

Сейчас малыш не больше чечевицы, в начале недели 3 мм, а к концу – 6-7 мм. Зародыш чем-то похож на рыбку и пока мало пока напоминает человека. Появляются зачатки рук и ног. Когда появятся кисти, ноги еще будут в виде зачатков. Формируются полушария головного мозга. Маленькое сердце пульсирует, происходит его разделение на отделы.
Из ворсин хориона закладывается будущая плацента, активно растут сосуды, через которые совершается обмен кровью, а соответственно и всем необходимым для будущего ребенка между мамой и малышом.
На данном сроке явление токсикоза могут усиливаться, может появляться сильная слабость и рвота. Важным на этих неделях беременности является достаточное количество питья.
7-я неделя беременности

Эмбрион примерно с черничку, рост 8-11 мм, вес до 1 гр. Появляются намеки на будущий нос, глаза, ушки и рот. Отмечается фантастическая скорость роста головного мозга - 100000 клеток в минуту! На ручках уже появились межпальцевые промежутки, но пальчики пока не разделены. Формируется пуповина и система маточно-плацентарного кровообращения: дыхание и питание малыша идет из материнской крови.
Именно на этом сроке многие будущие мамы часто приходят на первое УЗИ при беременности. На 7-8 неделе при КТР (копчико-теменной размер) 10-15 мм. На УЗИ определяется сердцебиение с частотой от 100 до 190 ударов в минуту, что значительно больше, чем у взрослого человека. На этом сроке делается первое фото галереи развития плода по неделям. Без указаний врача и не понять, где смотреть. Позже будет нагляднее, особенно на трехмерном УЗИ.
Пока еще мама не отмечает увеличение живота, а гинеколог уже может сказать об увеличении матки. У женщины отмечается учащение мочеиспускания, что связано с увеличением объема жидкости в организме.
8-я неделя беременности

Малыш размером с фасолинку, от 15 до 40 мм, и весом примерно 5 грамм. За последние две недели он вырос в 4 раза! Продолжают развиваться очертания лица, они становятся более изящными, выделяются верхняя губа, кончик носа, начинается формирование век.
На 8 неделе беременности начинается окостенение костей – рук, ног, черепа. Завершается структурирование желудочно-кишечного тракта, сердца, почек, мочевого пузыря.
Где-то на 7-8 неделях беременности малыш начинает двигаться, но эти движения мама не будет ощущать в ближайшие месяцы. Мамино состояние практически не меняется. Может становиться легче из-за адаптации к состоянию и осознания своей новой роли.
9-я неделя беременности

Маленький человечек размером всего лишь с виноградинку - длина его 35-45 мм, а вес достигает 10 гр. Происходит закладка репродуктивной системы, а надпочечники уже вырабатывают гормоны, в том числе, адреналин.
Интенсивно развивается головной мозг, в том числе, мозжечок, который отвечает за координацию движений. Движения становятся более контролируемыми. Пищеварительная система активно развивается. Печень начинает вырабатывать новые клетки крови. Голова занимает половину всей длины тела. Крошечные пальчики рук становятся длиннее.
Количество циркулирующей ДНК эмбриона в крови матери достаточно для проведения неинвазивного пренатального теста.
Признаки токсикоза у мамы еще сохраняются. Обычно на этом сроке она обращается к гинекологу, чтобы встать на учёт.
10-я неделя беременности

Знаете такой фрукт – кумкват? Вот примерно такого размера сейчас малыш. На этой неделе он официально станет называться плодом, а пока мы называем его эмбрионом. Этот срок считается окончанием первого критического периода. Теперь опасный эффект лекарств, приводящий к порокам развития, не такой значительный.
Очень много событий происходит в эти дни. Перепонки между пальцами исчезают и пальцы разделяются. Кости твердеют. Почки начинают работать, выполняя свою основную функцию - выработку мочи. В головном мозге ежеминутно образуется 250000 нейронов. Между брюшной и грудной полостями сформирована диафрагма.
У мамы проходят явления токсикоза. В связи с изменением питания, обмена веществ, мышечного тонуса и гормональных скачков может меняться фигура и телодвижения. Матка имеет размер грейпфрута, но беременность пока не заметна для окружающих.
11-я неделя беременности

С 11 по 13 неделю малыш проходит серьезное медицинское обследование – ультразвуковой скрининг. Определяют толщину воротникового пространства, носовые кости, проводят исследование сосудов, исключают грубые изменения строения тела. Осматривают внутренние органы, строение лица, головной мозг, ручки и ножки, позвоночник. Ваш малыш размером всего лишь с фигу, а врач расписывает анатомию плода с такими деталями! Голова всё еще большая относительно тела, но пропорции продолжают меняться: голова большая, тело маленькое, верхние конечности длинные, а нижние короткие и согнутые в коленях. Появляются зачатки ногтей и зубов.
С результатами УЗИ маме проводится биохимический анализ крови на хромосомные аномалии и риск развития осложнений беременности.
На смену симптомам токсикоза приходят новые ощущения: изжога, вздутие живота, могут быть запоры. Женщина должна уделять больше внимания своему питанию и режиму приема жидкости.
12-я неделя беременности

Ваш малыш размером примерно с лайм. До срока 11-12 недель достоверных ультразвуковых различий между мальчиками и девочками нет. Вероятность правильно определения пола плода уже выше 50%. Масса плода около 20 грамм, а длина около 9 см.
На этом сроке малыш начинает активно двигать руками и ногами, кистями рук, пальцами. В связи с активным ростом кишечник перестает помещаться в животике и начинает складываться в петли. В этого срока кишечник тренируется: через него проходит амниотическая жидкость, которую заглатывает плод. В крови появляются белые клетки крови – лейкоциты, несущие функцию защиты от инфекций.
Мамина прибавка веса к 12 неделе беременности – около 1-2 кг. Врачи рекомендуют заниматься гимнастикой для беременных, показано плавание.
13-я неделя беременности

Стручок гороха – так можно описать размер малыша в бытовых измерениях. Или 7-10 см, 20-30 грамм. С 13 недели начинается второй триместр беременности. Все основные органы и системы уже сформированы, все остальное время до родов органы будут расти и развиваться.
Лицо становится все больше похоже на человеческое. Уши всё ближе придвигаются к своему месту от шеи, а глаза сбоку к центру лица. Появляются первые волосики. Сформированы 20 молочных зубов.
Голова все еще непропорционально большая, но теперь тело будет расти быстрее. Руки продолжают расти, малыш уже может достать до лица. Часто врачи во время УЗИ показывают родителям, как малыш засовывает палец в рот.
На этом сроке меняется форма живота, прежняя одежда становиться тесноватой. Окружающие могут замечать новый эмоциональный настрой женщины, она становится более спокойной и расслабленной.
14-я неделя беременности

На 14 неделе плод вырастает до 13 см и 45 грамм. У мальчиков формируется простата, а яичники у девочек опускаются в малый таз. Уже полностью сформировано небо, начинается активное рефлекторное сосание. Малыш имитирует дыхательные движения, чтобы после рождения эффективно совершить первый вдох.
Сформированная поджелудочная железа начинает вырабатывать важнейший гормон углеводного обмена - инсулин. А в глубине головного мозга начинает работать гипофиз - начальник всех органов эндокринной системы, это он впоследствии управляет всеми железами организма.
Матка находится на 10-15 см выше лобка, женщина сама может прощупать её верхнюю часть. Рекомендуется применение специальных косметических средств для кожи живота.
15-я неделя беременности

Размер плода – с яблоко, а вес около 70 гр. Весь малыш покрыт мелкими пушковыми волосами – они есть на спине, плечах, ушах, на лбу. Эти волоски способствуют сохранению тепла. Потом, когда малыш наберет достаточно жировой ткани, волоски отпадут. Ребенок строит разнообразные гримасы, морщиться, хмуриться, щуриться, но это совсем не отражает его настроение. Он всё время меняет свое положение, активно двигаясь. Но малыш еще слишком мал и не попадает по стенкам матки. Появляется уникальный рисунок кожи на кончиках пальцев и особые белки на красных кровяных тельцах, определяющих группу крови.
У мамы возможно появление пигментации на животе.
16-я неделя беременности

Размер малыша напоминает авокадо. Скелетные кости становятся более твердыми, но достаточно гибкими для того, чтобы малыш мог пройти через родовые пути. Пуповина содержит одну вену и две артерии, окруженные студенистым веществом, которое защищает сосуды от пережимания и делает пуповину скользкой для движений. У девочек в эти дни формируются половые клетки – ваши будущие внуки.
Прибавка веса к этой неделе беременности - 2-3 кг.
17-я неделя беременности

Размер малыша 12-13 см и масса до 150 г, размером с репу. Руки и ноги соизмеримы с размерами тела и головы. Под кожей начинает откладываться жир, развиваются потовые железы. Плацента обеспечивает ребенка витаминами, минералами, белками, жирами и кислородом, удаляя отходы жизнедеятельности.
Из-за увеличения объема циркулирующей крови у мамы может возникать учащенное сердцебиение. В этом случае обратите внимание врача на это, чтобы разобраться, всё ли в порядке.
18-я неделя беременности

Ваше чадо размером с болгарский перец и весит 250 грамм и готово к общению. Да, теперь малыш умеет слышать, и громкий звук может испугать его. Он привыкает к голосу родителей, и уже скоро сможет распознавать его из других звуков.
Активно развивается и функционирует эндокринная система плода. «Детских» гормонов так много, что малыш может даже снабжать материнский организм.
Мама на этой неделе может впервые почувствовать шевеления плода. Пока они несильные и нечастые, не беспокойтесь, если не слышите малыша слишком часто.
19-я неделя беременности

Рост плода составляет 25 см, а вес уже 250-300 гр.
Сыровидная смазка покрывает кожу малыша и помогает регулировать температуру тела. Происходит закладка коренных зубов, они находятся под зачатками молочных. Головка растет не так быстро, а конечности и тело продолжают расти, поэтому малыш становится более симметричным.
Матка находится на 1-2 см ниже пупка. В связи с её интенсивным ростом, могут возникать болезненные ощущения, связанные с растягиванием связок матки.
20-я неделя беременности

Довольный ребенок весом 240 грамм. Особенно хорошо на данном сроке ему даются сгибание и разгибание рук и ног. Он все больше становится похожим на своих родителей.
20 неделя - экватор беременности. Растущая матка поджимает внутренние органы, поэтому мама сталкивается с одышкой, учащенным мочеиспусканием.
В эти недели мама посещает очередное плановое УЗИ, проводится допплерометрия. Это удачный срок для УЗИ на видео и очередных фото наследника.
21-я неделя беременности

Рост плода составляет 25 см, а вес - 400 гр. Большая часть питательных веществ поступает из плаценты. Если происходит заглатывание амниотической жидкости, желудок уже оборудован для ее переваривания и получения питательных веществ. Малыш начинает ощущать вкус.
Мама прибавляет больше веса, так как идет интенсивный рост малыша.
22-я неделя беременности
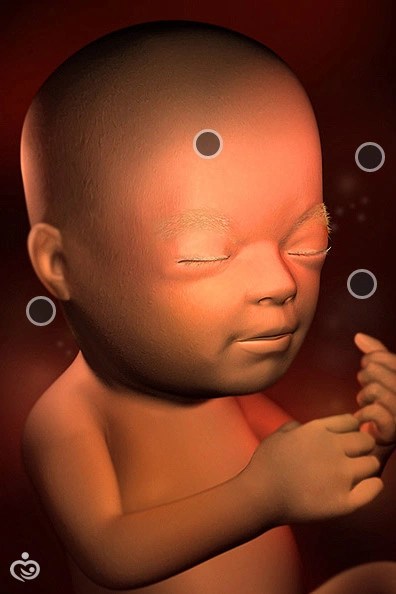
К концу недели малыш будет около 500 гр. Кожа перестаёт быть прозрачной, но остается красной и морщинистой и покрытой смазкой. Созревают нервные окончания, и малыш становится чувствительным к прикосновениям. С 21 по 25 неделю головной мозг увеличивается в 5 раз - с 20 до 100 грамм!
23-я неделя беременности

Миллиарды клеток головного мозга будут развиваться в течение ближайших нескольких недель. Их задача - контролировать все движения вашего ребенка, органы чувств, а также основные жизненные функции, например, дыхание.
В легких начинает производиться вещество, которое позволяет легким раздуваться и наполняться воздухом после рождения, а плод начинает «дышать». Частота дыхательных движений - 50-60 в минуту.
Высота дна матки - на 4 см выше пупка. Матка растет, что может вызвать дискомфорт в области позвоночника, суставов, поэтому может потребоваться специальный бандаж.
24-я неделя беременности
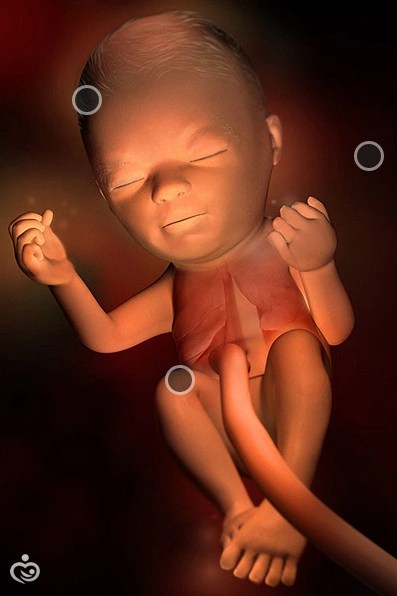
Малыш еще мал, его вес 600 г, а рост около 33 см. Ребенок активно реагирует на обращение к нему. Внутреннее ухо уже полностью сформировано (вестибулярный аппарат), он стал понимать, где верх, а где низ, перемещения в полости матки становятся более осмысленными.
Мама прибавляет около 500 грамм в неделю. Могут возникать отеки ног, поэтому важно подобрать удобную обувь, давать отдых ногам.
25-я неделя беременности

Рост плода - 30-32 см, вес 750 грамм. В толстом кишечнике формируется меконий – первый стул малыша, который полностью выйдет в течение нескольких дней после рождения. Активно развивается костно-суставная система, укрепляются кости.
Мама может ощущать признаки анемии (малокровия), развивающегося из-за дефицита железа. Усталость, бледность, быстрая утомляемость и тахикардия - повод обратиться к терапевту и сдать анализы крови на анемию.
26-я неделя беременности

Рост 34 см, вес 900 грамм.
Идет активное развитие легких, они заполняются специальным веществом, которое не позволит легким слипнуться после первого вдоха.
У ребенка четко выделяются периоды сна и бодрствования. Мама чувствует его активность по движению в животе. Если Вам повезет, то периоды сна и активности у вас и у ребенка совпадут.
27-я неделя беременности

Масса тела плода уже около килограмма, а рост 34 см. В гипофизе начинает вырабатываться гормон роста. А в щитовидной железе - гормоны, регулирующие обмен веществ.
В связи с непроизвольными сокращениями диафрагмы мама может ощущать икотоподобные движения малыша. У взрослых такие движения сопровождаются закрытием голосовых связок, поэтому возникает характерный звук «ик», а у малыша до родов это пространство заполнено жидкостью, поэтому такая «икота» беззвучна.
Могут возникать новые ощущения в ногах - покалывание, мурашки или даже судороги. Это повод обратиться к врачу за дообследованием и назначением лечения.
28-я неделя беременности

Сейчас Ваш малыш начинает закрывать и открывать глазки, которые до этого момента полностью не закрывались. Радужка глаз приобрела цвет за счет пигмента, хотя эта окраска не окончательная. До года у детей может меняться цвет глаз.
На 28 неделе в случае многоплодной беременности мама получает «больничный лист». Прибавка веса к этому времени составляет 7-9 кг. На этом сроке резус-отрицательным мамам вводится иммуноглобулин.
29-я неделя беременности

Ребенок имеет длину 36-37 см, весит примерно 1300 грамм и становится всё сильнее и активнее. Можно сказать, что он же проявляет характер. Ребенок по-разному ребенок реагирует на разные продукты, звуки, свет.
Женщину мучит изжога, тяжесть после еды. Может быть учащенное мочеиспускание или даже ложные позывы.
30-я беременности

В ближайшие недели Ваш малыш будет активно набирать вес. Жировая ткань, будет осуществлять функцию терморегуляции после рождения, давать энергию, защищать органы. Движения малыша будут становиться менее активными, что вязано с увеличением его размера. Но если Вы не чувствуете никаких ударов в привычном режиме, обязательно сообщите врачу. Беременные могут ощущать набухание груди и заметить выделение молозива.
На этом сроке выдается листок нетрудоспособности при одноплодной беременности.
С 28-30 недели беременности начинается регулярное проведение КТГ (кардиотокография) для оценки состояния плода. При КТГ оценивается сердцебиение плода, тонус матки и двигательная активность.
31-я неделя беременности

До рождения маленький человечек будет находиться в позе эмбриона, ведь иначе он уже никак не умещается в полости матки, его вес составляет 1600 г, а рост уже 40 см.
В эти дни происходят важное событие у плодов мужского пола – яички на пути к мошонке. У девочек практически сформирован клитор.
Еженедельная прибавка веса - 300-400 грамм. На этих сроках могут появляться отеки и повышаться давление, что может быть симптомом грозного осложнения - гестоза. Поэтому будущей маме следует быть максимально внимательной к любым изменениям самочувствия.
На сроке 30-32 недели проводится УЗИ третьего триместра с допплерометрией – оценкой кровотока.
32-я неделя беременности

Это важная неделя, прошел еще один критический срок. Детки, родившиеся на таком сроке, здоровы и полностью функциональны. К этой неделе все основные органы функционируют в полном объеме, кроме легких, которым нужно чуть больше времени для полного созревания.
У будущей мамы могут возникать боли в суставах, лонном сочленении. Облегчить эти явления может ношение бандажа, плавание.
33-я неделя беременности

Малышу всё сложнее двигаться, он уже 44 см и весит около 2 кг. Многим деткам нравится жить в ритме мамы: звуки, питание и прогулки могут влиять на активность ребенка.
Высота дна матки - 34 см от уровня лобка. Маме становится сложнее много ходить или заниматься физическими упражнениями, требуется передышка.
34-я неделя беременности

За несколько недель ваш мальчик или девочки начинают готовиться к встрече с родителями. Первородная белая смазка, которой покрыта кожа, начинает густеть, скапливаясь в подмышечных и паховых складках, за ушками. В момент первого туалета новорожденного смазка будет снята. Рост 47 см, вес 2200-2300 г.
Беременные женщины начинают ощущать ложные схватки - подготовка мышц к процессу родов.
35-я неделя беременности

Плод готовится к рождению, окончательно занимая правильное положение, вниз головой. Так располагается примерно 97% детей. Оставшиеся 3% могут занимать положение тазом вниз или даже поперечное. Рост плода 47-48 см, вес 2300-2500 г.
Практически все будущие мамы на этом сроке испытывают одышку.
36-я неделя беременности

Ребенок продолжает накапливать жир, крайне важный после рождения для получения энергии и сохранения тепла. Сосательные мышцы готовы к работе: после рождения ребенок будет голодным и попросит впервые его накормить.
Высота дна матки - 36 см. Начинается гормональная перестройка организма женщины для подготовки к родам - вырабатывается и простагландины.
37-я неделя беременности

Движения пальцев становятся более координированными, вскоре он сможет ухватить вас за палец. Продолжается накопление подкожного жира, его объем составляется примерно 15% веса малыша. Рост 48-49 см, вес 2600-2800 г. Постепенно исчезают пушковые волосы, покрывающие тело.
Беременная ощущает предвестники родов - опущение дна матки, уменьшение объема живота, послабление стула, усиление тренировочных схваток, отхождение слизистой пробки.
38-40 недели беременности

В учебниках по акушерству именно 38 недель были сроком доношенной беременности. Если ваш малютка родится прямо сейчас, это будет полностью доношенной беременностью, а у малыша не будет каких-то факторов риска, связанных с рождением раньше срока. Все дальнейшие события направлены на подготовку к родам.
Отхождение слизистой пробки следует отличать от подтекания околоплодных вод. Если выделений слишком много, обратитесь к врачу для проведения специального теста.
В большинстве случае голова ребенка на 38-39 неделе опустилась в малый таз, это называется головным предлежанием. Если ребенок лежит ровно головой вниз, это называется продольным положением, если немного под углом – то косым. Также есть понятие позиции плода: I позиция означает, что спинка повернута к левой маточной стенке, а II – к правой. О том, как расположен плод, расскажут на УЗИ.

При рождении врачи оценивают состояние ребенка по нескольким параметрам: активность, тонус мышц, сердцебиение, дыхание, цвет кожных покровов, рефлекторные реакции. Чем больше баллов, тем более здоровым родился ваш малыш.
Вот мы и закончили наше путешествие через 40 недель развития плода во время беременности. Самое важное – быть внимательной к себе и словам своего врача, назначения анализов и УЗИ, обращать внимание на все ощущения и радоваться беременности и будущему материнству.
Мария Соколова
Время на чтение: 7 минут
А А
Замершая беременность – это один из видов невынашивания, при котором прекращается внутриутробное развитие плода. Чаще всего это происходит в первом триместре, намного реже во втором и третьем. При этом женщина долгое время может не замечать, что зародыш остановился в развитии.
Поэтому сегодня мы решили рассказать вам о первых признаках замершей беременности.
Как вовремя определить замершую беременность?
 В каждом триместре беременности, рост и развития плода зависят от многих факторов (явных и неявных). Иногда бывает такое, что случайное стечение обстоятельств может повлечь за собой остановку развития плода. Именно это в современной медицине и называется замершей беременностью. Как ее распознать?
В каждом триместре беременности, рост и развития плода зависят от многих факторов (явных и неявных). Иногда бывает такое, что случайное стечение обстоятельств может повлечь за собой остановку развития плода. Именно это в современной медицине и называется замершей беременностью. Как ее распознать?
Данная патология имеет довольно точные симптомы, поэтому врачи без особых затруднений могут поставить подобный диагноз.
Самым главным симптомом является, конечно, то, что полностью пропадают какие-либо признаки беременности . Но ни в коем случае не стоит себя накручивать и самостоятельно ставить подобный диагноз.
Если у вас возникли какие-то сомнения, немедленно обратитесь к своему акушеру-гинекологу
. Он вас осмотрит и сделает УЗИ
. Только после этого прояснится вся картина: остановился ли ребенок в развитии, или это просто ваши нервы шалят.
Самые верные симптомы замершей беременности
К сожалению, на ранних сроках явных признаков замирания беременности нет. Такой диагноз можно поставить после прохождения УЗИ .
Женщина может ощутить, что резко прекратился токсикоз, гастрономические прихоти, болевые ощущения в молочных железах и т.п. Но это еще не говорит о том, что беременности больше нет.
Подобный диагноз может ставить только гинеколог после проведения обследования и выявления следующих симптомов:
- У плода отсутствует сердцебиение;
- Размер матки меньше чем положено на данном сроке беременности;
- В крови беременной снизился
Признаки замершей беременности на ранних сроках
- Исчез токсикоз. У женщин, страдающих сильным токсикозом, данный факт обязательно вызовет волнения. То вы чувствовали по утрам себя плохо, вас мутило от резких запахов, и вдруг все нормализовалось. А ведь до второго триместра еще довольно далеко.
- Молочные железы перестают болеть и становятся более мягкими. Это проявления замершей беременности могут заметить все женщины. Грудь перестает болеть на 3-6 сутки после гибели плода.
- Кровянистые выделения. Этот явный признак выкидыша может проявиться только по прохождения нескольких недель после гибели плода. Иногда могут проявляться небольшие коричневатые выделения, а потом пропадать. В таких случаях женщины часто думают, «пронесло», а вот плод уже не развивается.
- Головной боль, слабость, повышенная температура (выше 37,5), легкая тошнота – эти симптомы немного схожи с токсикозом, однако их некоторые женщины наблюдали уже через 3-4 недели после того, как беременность замерла. Это объясняется тем, что в кровь попадают продукты распада эмбриона.
- Снижение базальной температуры – женщины, которые сильно переживают за будущего малыша, могут и после наступления беременности продолжать измерять базальную температуру. Чаще всего в первом триместре беременности температура держится около 37 градусов, при замирании она резко снижается, ведь в организме перестают вырабатываться гормоны, необходимые для развития эмбриона.
Но, к сожалению, не только в первом триместре беременности эмбрион может остановиться в развитии, но и на более поздних строках . Если говорить о несостоявшемся выкидыше, то риск сохраняется до 28 недели.
Поэтому мы расскажем вам о признаках замершей беременности на более поздних сроках, ведь их должна знать каждая будущая мама.
Симптомы замершей беременности на более поздних сроках
- Прекращение или отсутствие шевелений плода. Обычно женщины начинают ощущать слабые толчки малыша на 18-20 недели беременности. Именно с этого момента врачи рекомендуют внимательно наблюдать за частотой движений малыша. Идеальным вариантом является более 10 раз в день. Уменьшится количество шевелений, может только перед родами, поскольку ребенок уже большой и ему мало места. Итак, если вы на протяжении нескольких часов не ощущаете толчков ребенка, срочно в больницу. Вначале это может быть признаком гипоксии (нехватки кислорода), а если не принять срочные меры то и замирания беременности.
- Молочные железы уменьшились в размере , в них пропало напряжение, они размягчились. После внутриутробной гибли малыша, молочные железы становятся мягкими на 3-6 сутки. Данный признак является очень информативным до того, как мама начнет ощущать шевеления малыша.
- Не прослушивается сердцебиение плода . Конечно, точно данный признак можно определить только на УЗИ. Однако, после 20 недели, врач может самостоятельно проверять сердцебиение малыша с помощью специального акушерского стетоскопа. Самостоятельная беременная данный признак проверить никак не может.
Ни один специалист, не даст вам точных рекомендаций, о том, как выявить замершую беременность в домашних условиях. Однако если у вас появился один из вышеперечисленных симптомов, посетите своего акушера-гинеколога
.
Мы пообщались с женщинами, которые сталкивались с подобной проблемой, и они рассказали нам, что их начало волновать во время замершей беременности.






